-
Strona główna > Magazyn PULS > Numer 10/2024 > SPRAWY LEKARZY DENTYSTÓW: Co w jamie ustnej, to w sercu?
SPRAWY LEKARZY DENTYSTÓW: Co w jamie ustnej, to w sercu?
Dr n. med. Dariusz Paluszek, wiceprezes ORL w Warszawie ds. lekarzy dentystów, rozmawia z prof. Andrzejem Wojtowiczem, konsultantem wojewódzkim w dziedzinie chirurgii stomatologicznej WUM, m.in. o tym, jak periopatogeny związane z chorobami przyzębia mogą przyczyniać się do rozwoju miażdżycy, o interdyscyplinarnej współpracy lekarza dentysty i kardiologa oraz planowanych zmianach w kształceniu studentów stomatologii.
Rozmowę spisała MAŁGORZATA HNAT

foto: archiwum
Badania wskazują, że bakteryjne patogeny z poddziąsłowego biofilmu i reakcja zapalna, którą wywołują, mogą wpływać na rozwój zmian miażdżycowych i powodują zwiększone ryzyko problemów sercowo-naczyniowych. Na czym polega ten mechanizm?
Bakterie związane z chorobami przyzębia, czyli periopatogeny (np. Porphyromonas gingivalis i Treponema denticola), mogą przyczyniać się do rozwoju miażdżycy przez mechanizmy zapalne, które wpływają na naczynia krwionośne. Tę korelację potwierdza wiele badań i publikacji krajowych oraz zagranicznych (np. praca habilitacyjna dr. hab. n. med. Macieja Czerniuka z UCS-WUM). Wciąż jest to obszar intensywnych badań w dziedzinie medycyny oraz stomatologii.
Proces zapalny w organizmie powstaje, ponieważ patogeny z jamy ustnej mogą migrować do układu krwionośnego, wywołując reakcję immunologiczną, co prowadzi do przewlekłego zapalenia, uszkadzania śródbłonka naczyń i inicjowania procesu odkładania się lipidów tworzących blaszki miażdżycowe.
Bakterie mogą bezpośrednio wnikać w blaszki miażdżycowe, uaktywniać lokalne komórki układu odpornościowego i przyspieszać rozwój zmian miażdżycowych. Dochodzi do produkcji cytokin prozapalnych, niestabilności blaszek, a to z kolei prowadzi do ich pękania i odrywania się, co zwiększa prawdopodobieństwo zawału serca lub udaru.
Co powinien zrobić lekarz dentysta, gdy trafi do niego pacjent z chorobą układu krążenia?
Po badaniu przedmiotowym pacjenta i wywiadzie lekarz dentysta zobowiązany jest do analizy informacji, przekazanych podczas wizyty i pozyskanych z dokumentacji, dotyczących przewlekłych chorób układu sercowo-naczyniowego: nadciśnienia, zaburzeń krzepnięcia i innych.
Niebagatelną rolę odgrywa lekarz dentysta jako edukator pacjenta. Powinien w ramach profilaktyki uświadamiać, jak ważne są higiena jamy ustnej i wizyty kontrolne, oraz informować o związku między chorobami przyzębia a problemami sercowo-naczyniowymi.
Natomiast w przypadku zaawansowanego zapalenia przyzębia lekarz dentysta może zaordynować terapię antybakteryjną, zarówno miejscową (skaling, root planing), jak i ogólnoustrojową (antybiotyki), aby zredukować w ten sposób liczbę periopatogenów. W kontekście zaawansowanej miażdżycy szczególnie ważna jest współpraca interdyscyplinarna lekarza dentysty i kardiologa, aby zapewnić choremu jak najlepszą opiekę. Należy dostosować leczenie stomatologiczne do ogólnego stanu zdrowia i w przypadku planowania zabiegu chirurgicznego zadbać o przygotowanie pacjenta przez lekarza prowadzącego. Jednak pamiętajmy, że odpowiedzialność za wykonanie zabiegu chirurgicznego spoczywa na lekarzu dentyście. Istnieją wskazania do wykonania np. ekstrakcji w warunkach szpitalnych w przypadku małopłytkowości, wysokiego poziomu INR (powyżej 3) i groźby krwawień lub krwotoków (Pruszczyk i wsp., 2016, Konsensus Kardiologiczno-Stomatologiczny).
Jakie narzędzia pomagają oszacować ryzyko postępu choroby sercowo-naczyniowej u pacjentów z chorobami przyzębia?
Jak już wspomniałem, wymaga to podejścia interdyscyplinarnego, łączącego diagnozy stomatologiczną i kardiologiczną. W ocenie ryzyka postępu choroby sercowo-naczyniowej kluczowe znaczenie ma ustalenie stopnia zaawansowania choroby przyzębia. U pacjentów z długotrwałym stanem zapalnym w jamie ustnej, objawiającym się utratą przyczepu łącznotkankowego i głębokimi kieszonkami przyzębnymi, istnieje większe ryzyko rozwoju stanów zapalnych. W ich ocenie pomocne są badania laboratoryjne obejmujące markery, takie jak: CRP (C-reaktywne białko), IL-6 (interleukina-6) oraz TNF-a (czynnik martwicy nowotworów).
U pacjentów z podwyższonym ryzykiem miażdżycy warto rozważyć bardziej zaawansowane techniki obrazowania, np. badanie ultrasonograficzne naczyń (np. USG tętnic szyjnych) w celu stwierdzenia obecności blaszek miażdżycowych i oceny grubości ściany naczynia (IMT – Intima-Media Thickness).
W niektórych przypadkach można zlecić badania genetyczne, które pozwalają ustalić, jakie są predyspozycje danej osoby do reakcji zapalnej, lub badania mikrobiologiczne, aby precyzyjnie określić rodzaj występujących periopatogenów, które mogą mieć wpływ na stan serca i naczyń.
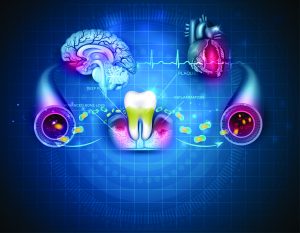
foto: Photogenica
Jakie szanse na leczenie implantoprotetyczne mają pacjenci cierpiący na choroby układu krążenia pochodzenia miażdżycowego (ASCVD)? Czy są grupą wykluczoną z tego rodzaju terapii?
Leczenie implantoprotetyczne w takim przypadku jest bezpieczne pod warunkiem odpowiedniego przygotowania, współpracy z kardiologiem i zastosowania środków ostrożności. Należy starannie ocenić stan zdrowia chorego, kontrolować ryzyko powikłań i przeprowadzać zabieg w sposób minimalizujący stres. Ale trzeba pamiętać, że przeciwwskazań do leczenia implantoprotetycznego u pacjentów z chorobami układu sercowo-naczyniowego jest sporo. Ci z niestabilną chorobą wieńcową, niewyrównaną niewydolnością serca, ostrym zawałem serca nie są kandydatami do takiej terapii. W przypadku pacjentów po świeżo przebytym zawale, angioplastyce, wszczepieniu stentu lub po operacji pomostowania wieńcowego (bypass) należy odroczyć implantację przynajmniej o 6–12 miesięcy.
Natomiast istnieje cała grupa pacjentów z innymi problemami, m.in.: z niekontrolowanym nadciśnieniem tętniczym, arytmią, w trakcie terapii lekami przeciwzakrzepowymi, ze sztucznymi zastawkami serca, obniżoną odpornością (immunoniekompetentni) i zwiększonym ryzykiem zapalenia wsierdzia (np. z wadami serca), z silnymi reakcjami na leki znieczulające. Oni narażeni są zwykle na zwiększone ryzyko powikłań po zabiegu – problemy z gojeniem, osteo-integracją implantu.
Czy planowane są zmiany w nauczaniu stomatologii w Polsce, także jeśli chodzi o multidyscyplinarność tej dziedziny medycyny i standardy światowe?
Obserwujemy dynamiczny rozwój edukacji stomatologicznej w naszym kraju, a udoskonalenie systemu kształcenia lekarzy dentystów ma na celu lepsze przystosowanie ich do wymogów współczesnej medycyny międzynarodowej oraz rynku pracy. W krajach zachodnich, zwłaszcza w Niemczech, Wielkiej Brytanii i Skandynawii, wdrażane są programy profilaktyki zdrowotnej, które uwzględniają regularne oceny stanu zdrowia jamy ustnej u pacjentów z grup ryzyka. Osobom z chorobami sercowo-naczyniowymi zaleca się regularne wizyty kontrolne u dentysty i leczenie periodontologiczne w celu minimalizacji ryzyka. W Europie Zachodniej standardem staje się podejście łączące opiekę stomatologiczną i kardiologiczną. I właśnie zgodnie z takimi tendencjami chcemy kształcić studentów stomatologii.
Najważniejsze kierunki planowanych zmian obejmą m.in. korekty programu i metodologii nauczania (nauka oparta na symulacjach i wirtualnej rzeczywistości) oraz nacisk na wspomnianą interdyscyplinarność. Współczesny lekarz dentysta powinien mieć wiedzę z zakresu medycyny ogólnej – z kardiologii, diabetologii, onkologii itd., ponieważ schorzenia jamy ustnej są często związane z chorobami ogólnoustrojowymi.
Przewidujemy również: przeformułowanie kształcenia w dziedzinie chirurgii stomatologicznej, periodontologii i ortodoncji; wprowadzenie edukacji w zakresie komunikacji i zarządzania gabinetem; zwiększenie wiedzy w dziedzinie zdrowia psychicznego i holistycznej opieki nad pacjentem; rozwój badań naukowych i nacisk na evidence-based dentistry [stomatologię opartą na dowodach – przyp. red.]; realizację nowych wytycznych dotyczących staży podyplomowych.
W ramach zajęć z nowych technologii w stomatologii chcielibyśmy rozszerzyć program nauczania o stomatologię cyfrową, CAD/CAM (komputerowe projektowanie i modelowanie), druk 3D oraz laseroterapię. Studenci będą kształceni w zakresie obsługi nowoczesnych urządzeń i programów, które zmieniają sposób leczenia pacjentów.
Archiwum
- 2002
- październik
- Krzysztof Madej - kandydat do Rady Warszawy
- Ryszard Wolff Kandydat do Sejmiku Wojewódzkiego Województwa Mazowieckiego
- SKOK izb lekarskich
- Dać życie
- Gorący temat
- Jak możemy się ogłaszać
- Paweł Baranowski kandydat do Sejmiku Województwa z listy PSL
- Rada Funduszu Samopomocy informuje
- Stomatologia
- Ryszard Tomaszewski - kandydat do Rady Warszawy
- Prywatna praktyka - dziś i jutro
- Sport dla lekarzy
- Uważam że ... politycy powinni nas posłuchać.
- Marek Lejk - Kandydat na radnego Sejmiku Województwa Mazowieckiego
- Okręgowa Komisja Rewizyjna - pilnujemy wspólnych pieniędzy
- Gorący temat - grypa
- Michał Kamiński - kandydat do Rady Warszawy
- U nas w samorządzie
- W radomskiej delegaturze
- Od Redaktora Naczelnego
- Porozmawiajmy o książkach
- Leszek Łazar Kandydat do Sejmiku Mazowieckiego
- Rada Ministrów na posiedzeniu 24 września br. przyjęła projekt Ustawy o ubezpieczeniu w Narodowym Funduszu Zdrowia
- Jan Dudek - kandydat do Rady Powiatu Piaseczno
- Listy
- Spod kociej łapy
- Transplantologia w sieci Internet
- Prawnik radzi
- Numer 2002/10
- Wojciech Puzyna - kandydat do Sejmiku Województwa Mazowieckiego
- Jacek Antonii Piątkiewicz Kandydat do Rady Warszawy
- Prawo o transplantacji
- listopad
- październik
- 2003
- styczeń
- Lekarze przed wyborem
- Odpowiedzialność zawodowa
- Trudna równowaga
- Stowarzyszenie Wychowanków Warszawskiej Medycyny i Farmacji
- Nie uciekniemy od restrukturyzacji naprawczej
- Profilaktyczno-lecznicze uzdrowiskowe wody mineralne - cz. III
- Od Redaktora Naczelnego
- W skrócie
- Okiem rewizora
- Ciechanów - Kilka lat praktyki "na swoim"
- Sport
- W sprawie programu "UWAGA"
- Ustawa o NFZ uchwalona
- Ogólnopolska Konferencja Lekarzy Stomatologów - Rytro 2002
- Wędrówki po regionie - Ciechanów
- Ratownictwo na Mazowszu
- Przepisy dotyczące podwyżki o 203 złote
- Telemedycyna
- W radomskiej delegaturze
- MEDIUM - Nowe przepisy prawne
- Gorący temat - o dopłatach do oprocentowania kredytów
- Spod kociej łapy
- Usprawiedliwianie nieobecności w pracy i udzielanie zwolnienia pracownikom od pracy
- Uważam, że...
- Pierwsze lekarskie lata
- Apel Zarządu Polskiego Stowarzyszenia Lekarzy Stomatologów Kas Chorych
- Pisano przed laty...
- Jak ktoś nie chce być lekarzem - niech tego nie czyta
- Przysięga Hipokratesa dziś
- Ciechanów - Szpital w ofensywie
- Numer 2003/01
- Spotkanie komisji ds. kontaktów z kasami chorych i samorządami lokalnymi
- "Co się w duszy komu gra, co kto w swoich widzi snach"
- luty
- Od Redaktora Naczelnego
- Skończył się mój czas - mówi Mariusz Łapiński, były minister zdrowia
- W skrócie
- ORL pyta - dyrektor MRKCh odpowiada
- Programy profilaktyczne w stomatologii
- ABC Przedsiębiorczości - Diagnoza organizacyjna w procesie restrukturyzacji naprawczej
- W sprawie programu "Uwaga"
- Okiem rewizora
- Wokół problematyki odpowiedzialności zawodowej lekarza, czyli: Quo vadis, Medicina et Iustitia?
- KANCELARIA RADY MINISTRÓW Komunikat z 21 stycznia 2003 r.
- Czy czekamy na NFZ?
- O Monice Żeromskiej
- Korespondencji z TVN ciąg dalszy
- Profesorowie
- Rozmowa z prof. dr. hab. Januszem Piekarczykiem, rektorem Akademii Medycznej w Warszawie
- Uważam, że...
- Razem czy osobno? - głos kolegów z Gdańska
- Ministrowie się zmieniają a problemy pozostają
- Sprawozdanie OROZ za okres od 1 stycznia do 31grudnia 2002 roku
- Okręgowy Sąd Lekarski w Warszawie - Sprawozdanie z działalności w 2002 r. (I rok IV kadencji)
- W radomskiej delegaturze
- Grzegorz Kołodko wicepremier, minister finansów
- Szkolenie ustawiczne, ale dobrowolne
- Kredyty preferencyjne - kiedy i dla kogo?
- Spotkanie ministra Balickiego z posłami z sejmowej komisji zdrowia
- Biuro Pośrednictwa Pracy informuje
- Refleksje przed Nowym Rokiem i Narodowym Funduszem Zdrowia
- Spod kociej łapy
- Numer 2003/02
- Biała akwarela
- Komunikat Komisji Zagranicznej OIL dotyczący stażu w szpitalach w Paryżu
- Co dalej?
- Jubileusz. Najtrwalszy pomnik
- marzec
- Minister zdrowia zarządził kontrolę w pogotowiu ratunkowym
- Wędrówki po regionie - Ostrów Mazowiecka
- Prawnik radzi
- Niezwykły profesor
- Odpowiedzialność zawodowa
- System kształcenia ustawicznego dla lekarzy samodzielnie praktykujących
- Okiem rewizora
- "Okrągły stół" za kilka tygodni - zapowiada minister zdrowia
- Po roku pracy Komisji Legislacyjnej
- Nowe przepisy prawne
- Uważam, że...
- Spod kociej łapy
- ABC przedsiębiorczości
- Stomatologia
- Uwaga! UBEZPIECZENIE OC
- Sport
- Odpowiedzialność cywilna lekarza
- Od Redaktora Naczelnego
- "Uprzejmie donoszę, chociaż bardzo tego nie lubię..."
- Być blisko człowieka
- W radomskiej delegaturze
- Numer 2003/03
- Nasze szpitale - Litewska
- kwiecień
- Wojna i pokój
- Dla Centrum Zdrowia Dziecka
- WIEDZA, DOBROĆ i KULTURA
- Status świadczeniodawcy pozostaje ten sam
- Sprawozdanie Komisji Kultury, Sportu i Turystyki OIL w Warszawie za rok 2002
- Decyzje i zmiany
- Sprawozdanie z działalności Komisji Etyki i Prawa Medycznego Okręgowej Izby Lekarskiej w Warszawie, rok 2002
- Komisja Stomatologiczna (1.01.2002 r. - 28.02.2003 r.)
- Marek Balicki nt. Ustawy o ochronie płodu ludzkiego
- W sprawie szczepień przeciwko ospie prawdziwej
- Oko w oko z Rewizorem
- Konta e-mail
- Medycyno, dokąd zmierzasz?
- Od kas do Funduszu
- W skrócie
- W ZAWIESZENIU
- Komisja ds. Lekarzy Emerytów informuje
- Nic tak człowieka nie pociesza jak cudze zmartwienie
- Kontrakty aneksowane, ale...
- Okiem rewizora
- Naczelna Rada Lekarska (Stanowisko nr 34/03/IV) zwróciła się do ministra zdrowia o zmianę - w trybie pilnym - ww. rozporządzeń.
- MEDYCYNA XXI WIEKU
- Koła Samorządu Lekarskiego
- Wniosek PO do Trybunału Konstytucyjnego w sprawie Ustawy o powszechnym ubezpieczeniu w NFZ
- Taki sobie casus...
- Manifestacja pracowników służby Zdrowia
- RESTRUKTURYZACJA ZATRUDNIENIA W OCHRONIE ZDROWIA
- Wybrałem najtrudniejsze zadanie...
- Od redaktora naczelnego
- Spotkanie stomatologów w Ministerstwie Zdrowia
- Kto może kupować leki w hurtowniach
- Uważam, że...
- Jeszcze o programie "Uwaga"
- Stomatologia
- Odpowiedzialność cywilna lekarza cz. II
- Numer 2003/04
- Spod kociej łapy
- Sport
- Ringo - polska gra sportowa dla każdego
- maj
- ROZPOCZĄŁ SIĘ "OKRĄGŁY STÓŁ"
- Polscy lekarze w Kijowie
- Odpowiedzialność zawodowa
- W skrócie
- Moja Europa
- KOSZYK ŚWIADCZEŃ LEKARZA STOMATOLOGA
- Nasze szpitale - gruźlica mniej groźna
- Okiem rewizora
- Protokół kontroli działalności spółki Medbroker
- XX Okręgowy Zjazd Lekarzy
- Głos w sprawie samorządności
- Bizantyjska tytułomania
- Szlachetne zasady i buble prawne
- Refleksje
- Lekarze dzieciom
- Offset na zdrowie?
- Obradował nasz Zjazd
- Mowa Ziemi Świętej
- Europejska edukacja dentystyczna
- Choroby śródmiąższowe płuc - rzadki oznacza: trudny
- W trakcie obrad XX Zjazdu
- 100 lat Drewnicy
- SARS - epidemia, ale bez paniki
- Prawa i obowiązki pacjenta w Niemczech
- Spod kociej łapy
- Kierownictwo Ministerstwa Zdrowia
- Prywatyzacja - szczególny przypadek gry społecznej
- Ciekawe
- Klubu nie rozwiążemy
- Jubileusz dr. Janowskiego
- Adresy do kolportażu
- Idąc do Europy, idźmy ze słabymi
- Nowe przepisy prawne
- Numer 2003/05
- Sygnały dnia, PR I, 2 kwietnia 2003 r.
- Przesłanie naszego Nauczyciela
- Ośrodek Ustawicznego Doskonalenia Zawodowego Lekarzy Okręgowej Izby Lekarskiej w Warszawie
- Za co odpowiada MZ, za co NFZ?
- Pejzaże ciszy
- czerwiec
- Prywatyzacja jako szczególny przypadek gry społecznej - cd.
- W oczekiwaniu na deficytowe zabiegi
- Kongres Polonii Medycznej
- Konferencja Szefów Wojskowej Służby Zdrowia Państw NATO
- Dymisja prezesa NFZ
- Magia lekarskiego słowa - cz. I
- Wyrok w sprawie dokumentacji medycznej
- Odpowiedzialność zawodowa
- O przyszłość stomatologii
- Bądź przy dziecku
- W radomskiej delegaturze
- Okiem rewizora
- Sport
- Spod kociej łapy
- Telemedycyna
- Od Redaktora Naczelnego
- Debata o zdrowiu i Unii Europejskiej
- Ogólnopolska Konferencja Medycyna - Etyka - Ekonomia
- Nowe przepisy prawne
- Prawie wszyscy są już w prawie
- Przezskórna laserowa nukleotomia - nowa metoda w leczeniu dyskopatii lędźwiowego odcinka kręgosłupa
- Stomatologia
- "Zdobywanie" Grójeckiej
- Uważam, że...
- Krawat
- W skrócie
- Porozmawiajmy o książkach: Poezja księdza Jana Twardowskiego
- Odpowiedzialność cywilna lekarza - cd.
- Numer 2003/06
- Posiedzenie Komisji Stomatologicznej NRL w Zamościu: 9-10 maja 2003 r.
- Wędrówki po regionie - Przasnysz
- W poszukiwaniu groty Świętego Marka
- Minister Sikorski o problemach ochrony zdrowia
- Nasza Akademia
- lipiec
- Wędrówki po regionie - Grodzisk Mazowiecki
- W skrócie
- To nieprawda, że nie ma pieniędzy, czyli wszystkie nasze łóżka są psychiatryczne
- ABC przedsiębiorczości
- Uważam, że...
- Nowe przepisy prawne
- Czy kawa się nadawa?
- O zdrowiu w Sejmie
- Stomatologia
- Moim zdaniem...
- Lotnicze Pogotowie Ratunkowe - pod znakiem zapytania?
- Z prac Regionalnego Komitetu Sterującego
- Medycyna - Etyka - Ekonomia
- Spod kociej łapy
- Sport
- Gorący temat - Po przystąpieniu do UE
- Dlaczego lekarze nie mają dostępu do pomocy z UE?
- Propozycje Banku Inicjatyw Społeczno-Ekonomicznych dla lekarzy
- Od Redaktora Naczelnego
- Gorący temat - przy "okrągłym stole"
- Nasze szpitale
- W radomskiej delegaturze
- Minister zdrowia Leszek Sikorski
- Numer 2003/07
- U nas w samorządzie
- Okiem Adama Galewskiego (rewizora)
- Odpowiedzialność zawodowa
- wrzesień
- OGÓLNOPOLSKA KONFERENCJA - Prof. dr hab. Leszek Kubicki
- OGÓLNOPOLSKA KONFERENCJA - Prof. dr hab. Piotr P. Stępień
- Okiem Adama Galewskiego (rewizora)
- Najdroższe zdjęcie rentgenowskie świata
- Refleksje na temat "współpracy" z redakcją programu "UWAGA", TVN
- OGÓLNOPOLSKA KONFERENCJA - Prof. dr hab. n. med. Jacek Zaremba:
- OGÓLNOPOLSKA KONFERENCJA - Prof. Dr hab. Wojciech Rowiński
- Klonowanie - zagrożenie czy szansa?
- Gorący temat - Wystąpienia Rzecznika Praw Obywatelskich
- Zawirowania
- II Mistrzostwa Polski Medyków w Strzelectwie Sportowym
- Stacje robocze dla telemedycyny
- SOR-y na Mazowszu
- Listy
- Nasza Akademia
- OGÓLNOPOLSKA KONFERENCJA - O nowelizacji Kodeksu Etyki Lekarskiej
- Informacja Biura Pośrednictwa Pracy
- Taki sobie casus - Wykonywanie zawodu lekarza a wolność słowa
- Uważam, że...
- Honoris causa dla prof. Marii Wierzbickiej
- Od Redaktora Naczelnego
- V Światowy Kongres Polonii Medycznej
- OGÓLNOPOLSKA KONFERENCJA - Prof. dr hab. n. med. Wiesław Szymański
- Wykaz ofert pracy dla specjalności lekarskich na dzień 19.08.2003 r.
- Rząd o ZOZ-ach i pieniądzach
- Z Ziemi Świętej - pokolenie intifad
- OGÓLNOPOLSKA KONFERENCJA - Ks. prof. Waldemar Chrostowski
- ABC przedsiębiorczości - Uwarunkowania konsolidacji szpitali
- Spod kociej łapy
- Na przegranej pozycji
- Finanse do naprawy
- Szpitale toną w długach
- OGÓLNOPOLSKA KONFERENCJA - Konstanty Radziwiłł, prezes NRL
- Praca dla lekarzy
- W radomskiej delegaturze
- Numer 2003/08
- Nowe przepisy prawne
- październik
- Obradował Krajowy Zjazd
- Akademia Aesculap
- Mój kontakt z bezpieką - Z życia (w PRL-u) wzięte
- W radomskiej delegaturze
- Zmierzch mistrzów? - cz.I
- Od Redaktora Naczelnego
- Uważam, że...
- NFZ w Sejmie
- Z Sądu Najwyższego
- Czarny poniedziałek w Zachodniej Walii
- Profesor Dudrick w Polsce
- Nowoczesna technologia w telemedycynie
- Trzeba doprowadzić Fundusz do porządku?
- Grypa
- Nasza Akademia - Klinika Ortopedii i Traumatologii
- Sagi rodzinne: Rużyłłowie - Recepta na życie
- W sprawie Wojewódzkiego Planu Zdrowotnego
- Refleksje po zjeździe
- Okiem Adama Galewskiego (rewizora)
- Szpital na Inflanckiej
- Z Ziemi Świętej - pokolenie intifad Część II
- Sport
- Brak wiadomości na temat kontraktów
- Ojciec Święty do lekarzy
- Moim zdaniem - SĄ PIENIĄDZE NA ZDROWIE!
- Rak płuc plagą XXI wieku - sprawozdanie z IV sesji Szkoły Pneumonologii PTFP
- Towar zwany usługami dentystycznymi
- Wystąpienia Rzecznika Praw Obywatelskich
- 100 osób do zwolnienia
- W skrócie
- Taki sobie casus - Wykonywanie zawodu lekarza a wolność słowa
- Numer 2003/10
- Spod kociej łapy
- Profesor w bibliotece - cz. I
- Nowe przepisy prawne
- listopad
- Od Redaktora Naczelnego
- Okiem Adama Galewskiego (Rewizora)
- Złe kontrakty
- Magia lekarskiego słowa - cz. II
- W sprawie opieki stomatologicznej nad dziećmi
- W sprawie kontraktowania usług przez NFZ
- Wędrówki po regionie - Płońsk
- W sprawie procedur stomatologicznych
- Odpowiedzialność zawodowa
- Nowe przepisy prawne
- Zmierzch mistrzów? - cz. II
- Pasje artystyczne doktora Maciejewskiego
- Profesor w bibliotece - cz. II
- Z radomskiej delegatury
- W skrócie
- Dlaczego nie chcą podpisać?
- Moim zdaniem - szatniarz to ma klawe życie
- Artyści w mojej pamięci
- Debata o zdrowiu
- W 50. rocznicę otrzymania dyplomów lekarskich
- Wystąpienia Rzecznika Praw Obywatelskich - Opłaty od ubezpieczonych
- Stanowisko Komisji ds. Kontaktów z NFZ i Samorządami z dnia 23 października 2003 r.
- Polskie stenty wieńcowe
- Nasza Akademia - Klinika Neonatologii I Wydziału Lekarskiego
- Spod kociej łapy
- Numer 2003/11
- Oferty pracy na dzień 20.10. 2003 r. dla lekarzy o specjalnościach
- Zaniżone stawki
- ABC przedsiębiorczości - Co będzie decydowało o powodzeniu komercjalizacji służby zdrowia?
- Uważam, że...
- grudzień
- Sport - Mototerapia
- ORL o sytuacji w ochronie zdrowia
- Dokumenty do odebrania
- Diagnoza Społeczna 2003 obala mity medialne (niektóre)
- Noc stanu wojennego...dziś, tylko cokolwiek dalej
- Ośrodek PET w Polsce
- Mistrzostwa w strzelectwie sportowym
- Magia lekarskiego słowa - cz. III
- Telechirurgia - operacje na odległość
- Sagi rodzinne: Anteccy - Zarembowie
- Uważam, że...
- W skrócie
- Lekarze w Sejmie
- Nasza Akademia - Inauguracja roku akademickiego 2003/2004
- Czas rozliczeń z fiskusem
- RPO w sprawie kontraktów
- Spotkanie mazowieckich stomatologów
- Kursy dla stomatologów
- W radomskiej delegaturze
- Spod kociej łapy
- Okiem rewizora
- Polskie Towarzystwo Lekarskie
- Źle pojęta solidarność zawodowa
- Kapitał początkowy w ZUS - terminy, dokumenty
- Kontrowersje ...dziś, tylko cokolwiek dalej
- ABC przedsiębiorczości - Czy jesteśmy przygotowani na radykalne zmiany w ochronie zdrowia?
- Nowe przepisy prawne
- Święta bez prezentów
- Numer 2003/12
- X Międzynarodowa Konferencja Naukowo-Szkoleniowa
- Od Redaktora Naczelnego
- Sukcesy warszawskiego pneumonologa
- styczeń
- 2004
- styczeń
- Trybunał Konstytucyjny o Urzędzie Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych
- W radomskiej delegaturze
- Magia lekarskiego słowa - cz. IV
- Twórca programu Światowej Organizacji Zdrowia
- Moim zdaniem - A miało być tak pięknie...
- '203' DO ZWROTU!
- Po księstwach cesarstwo
- Łóżka źle wykorzystane
- Wędrówki po regionie - Żyrardów
- W sprawie zniesienia wymogu 10-letniego stażu w POZ
- Polskie Towarzystwo Medycyny Lotniczej
- Oferty w konkursie na świadczenia medyczne w 2004 r.
- Ad vocem
- Ustawa o diagnostyce laboratoryjnej, czyli utrapienie z tymi lekarzami
- Uśmiech do czwórki
- Ciekawe - Najważniejsze, że wszystko było
- Lekarski Klub Jeździecki
- Nasza Akademia - I Katedra i Klinika Kardiologii Akademii Medycznej w Warszawie
- Nowe przepisy prawne
- Oferty pracy na dzień 8 grudnia 2003 r.
- Okiem Adama Galewskiego (rewizora)
- Wystąpienia Rzecznika Praw Obywatelskich
- Rada Funduszu o kontraktach
- Co wiemy o restrukturyzacji?
- ABC przedsiębiorczości - Wykorzystanie metody outsourcingu w procesie restrukturyzacji placówek lecznictwa zamkniętego
- Dermatologia na Lesznie
- Wokół zawirowań
- Grzech zaniechania
- Jaką formę opodatkowania przyjmiemy w 2004 roku
- Numer 2004/01
- Ratować to, co jest do uratowania
- Po raz szósty
- luty
- Zasłyszane w Sejmie
- Nagroda im. prof. Janiny Misiewicz
- Spod kociej łapy
- Lista 100
- Teraźniejszość i przyszłość staży podyplomowych lekarzy dentystów
- Wystąpienia Rzecznika Praw Obywatelskich
- Felczerzy w Unii i w Polsce
- Treningi z Lekarskim Klubem Narciarskim
- Polsko - litewskia konferencja
- Europejski Zjazd Rodzin Dzieci z Rzadkimi Zespołami Chromosowymi
- W radomskiej delegaturze
- Spotkanie absolwentów Wydziału Lekarskiego Uniwersytetu Warszawskiego z 1949 roku
- 11 lutego - Światowy Dzień Chorego
- Język nasz giętki
- ...dziś, tylko cokolwiek dalej - Pierwsza kadencja
- W skrócie
- Odpowiedzialność zawodowa - Postępowanie lekarza jako odzwierciedlenie modelu postępowania karnego a wybrane zasady procesowe
- II Ogólnopolski Turniej Golfa Stomatologów
- Zespół w zespół
- Sympozjum "Możliwości medycyny naturalnej"
- W drodze do UE - Pacjent naszym klientem
- Specjalizacje
- Rozmowa z posłanką Elżbietą Radziszewską
- Magia lekarskiego słowa - cz. V
- Szpital w Sochaczewie - oby tak dalej
- Okiem Adama Galewskiego (rewizora)
- Przesłanie naszego Nauczyciela
- Ustawa o NFZ do kosza
- Pielgrzymka do Watykanu
- Od Redaktora Naczelnego
- List do Sejmu - W sprawie ordynatorów
- ...dziś, tylko cokolwiek dalej - Oczy Profesora
- Bariatria - chirurgiczne leczenie otyłości
- Oferty pracy na dzień 8 stycznia 2004 r.
- Bal lekarzy i farmaceutów
- Nowe rozdanie
- ABC przedsiębiorczości - Dlaczego "wystarczy" już nie wystarczy?
- Oświadczenie Prezydium Okręgowej Rady Lekarskiej w Warszawie z dn. 7 stycznia 2004 r.
- Moim zdaniem - Niechlujstwo
- Nasza Akademia - Zakład Stomatologii Zachowawczej
- Dom Ulgi w Cierpieniu
- Wciąż szukam
- Jak ratować ochronę zdrowia?
- Nowe przepisy prawne
- Uważam, że...
- Spotkania Katolickiego Stowarzyszenia Lekarzy Polskich
- Numer 2004/02
- Moim zdaniem - List otwarty prezes Naczelnej Rady Pielęgniarek i Położnych
- Spotkanie opłatkowe
- Staże w szpitalach w Paryżu
- Stomatolodzy o kontraktach
- marzec
- Minister-strażak
- Nowa pracownia w Szpitalu Bielańskim
- ABC przedsiębiorczości - Wyzwania menedżerskie w ochronie zdrowia
- Chichot Żelaznego Ottona - Jak komuniści znacjonalizowali Bismarcka
- Minister o stażach i specjalizacjach
- XIX Zjazd Polskiego Towarzystwa Reumatologicznego
- X Łódzka Konferencja Kardiologiczna
- Lekarski Klub Żeglarski
- Nasi mistrzowie
- Spotkanie z dyrektorem Oddziału Mazowieckiego NFZ
- Spod kociej łapy
- W skrócie
- Lekarze o eutanazji
- Kolorowe tabletki
- Fikcja w kształceniu specjalizacyjnym lekarzy stomatologów
- Sagi rodzinne: Nielubowiczowie - "Daję, abyś i ty dawał"
- Czy będziemy mieć groźną epidemię grypy?
- Zawsze powroty
- II Ogólnopolska Wystawa Malarstwa Lekarzy
- "Praca domowa" parlamentarzystów
- W sprawie udziału w pracach nad nową ustawą
- Nasze szpitale - Szpital Wolski
- Porozumienie Zielonogórskie o stomatologii
- "Lekarska" restauracja
- O przyszłości szpitali klinicznych: rektorzy, wicepremier, minister
- W sprawie listu pielęgniarek i położnych
- Okiem Adama Galewskiego (rewizora)
- Spotkanie absolwentów AM z 1954 r.
- Czy podatek na ubezpieczenie zdrowotne podlega zjawisku Laffera? - cz. I
- W sprawie dyrektora Szpitala Ginekologiczno-Położniczego im. Świętej Rodziny w Warszawie
- Lekarze rodzinni
- Hikikomori
- Polskie stenty naczyniowe
- Rozterki terapeutyczne
- W radomskiej delegaturze
- Porządkujemy kontrakty
- Nasza Akademia - II Katedra i Klinika Ginekologii i Położnictwa Akademii Medycznej w Warszawie
- Uważam, że...
- Długa ławka Sejmowej Komisji Zdrowia
- Język nasz giętki - Czy leczymy chorobę?
- Oferty pracy na dzień 6 lutego 2004 r.
- Nowe przepisy prawne
- Od redaktora naczelnego
- Numer 2004/03
- kwiecień
- Oferty pracy na dzień 8 marca 2004 r.
- Umarł król, niech żyje król!
- Czy podatek na ubezpieczenie zdrowotne podlega zjawisku Laffera? - cz. II
- ABC przedsiębiorczości - Kultura organizacyjna w ochronie zdrowia
- Sprawozdanie z działalności Okręgowego Sądu Lekarskiego w roku 2003
- W radomskiej delegaturze
- Jakie będzie nowe "przedłożenie rządowe"?
- W sprawie zakupu środków znieczulających
- Spirometria
- Apel do wicepremiera Jerzego Hausnera
- Wystąpienia Rzecznika Praw Obywatelskich
- Taki sobie casus... - Całkowity brak nadzoru lekarza nad porodem
- "Puls" nagrodzony
- Spod kociej łapy
- Sprawozdanie z działalności Okręgowej Rady Lekarskiej za 2003 rok
- Co z dyżurami lekarskimi?
- Stomatolodzy zintegrowani
- Pęknięty życiorys
- Z Mazowsza
- Deficyt zdrowego rozsądku
- Sport
- Okiem Adama Galewskiego (rewizora)
- O handlu ludźmi w Sejmie
- Cztery zdarzenia z życia wzięte
- Nasza Akademia - Katedra i Klinika Chorób Wewnętrznych i Nadciśnienia Tętniczego
- Seminaria dla menedżerów służby zdrowia
- NFZ antagonizuje środowisko stomatologów
- Działalność Rady Społecznej Mazowieckiego Oddziału NFZ (sierpień 2003 r. - luty 2004 r.)
- W sprawie projektu ustawy o pomocy publicznej i restrukturyzacji publicznych ZOZ
- Sprawozdanie Komisji ds. Kontaktów z NFZ i Samorządami Terytorialnymi za rok 2003
- Pleonazmy i tautologie
- Alkohol - mity i fakty
- W skrócie
- Nowe przepisy prawne
- Numer 2004/04
- Od redaktora naczelnego
- "Nareszcie" wiemy, co trzeba, co należy, co powinno się...
- Postępowanie lekarza wobec pacjentów z HIV
- Alma Mater - bez sentymentu
- maj
- Dyżury medyczne - nadal znaki zapytania
- Podstawy prawne działalności gospodarczej po integracji z Unią Europejską
- Konferencja bioetyczna
- Spod kociej łapy
- W skrócie
- Trzeba więcej odwagi
- O potrzebie ustawicznego doskonalenia zawodowego
- 3 kwietnia br. - Zjazd Lekarzy OIL w Warszawie
- Odznaczenia LAUDABILIS
- Prawo wykonywania zawodu
- Lata trzydzieste...
- Czy jesteśmy gotowi?
- Badania kliniczne
- Sprawozdanie OROZ w Warszawie za okres: od 1 stycznia do 31 grudnia 2003 r.
- Za jaką cenę?
- Oferty pracy na dzień 9.04.2004 r.
- Diagnoza według wiedzy z początku XX wieku?
- Część kosztów leczenia do zwrotu
- Karta Lekarza
- Wystąpienia Rzecznika Praw Obywatelskich - Trzeci raz w sprawie rozporządzenia
- W Unii Europejskiej
- Kolejce po zniżkę dla inwalidów
- Miejsce Polski w Europie
- LIST OTWARTY
- Punkty edukacyjne i nasz Ośrodek Doskonalenia Zawodowego
- Czasowo niezdolni do pracy
- Koncepcja nowego systemu
- Stomatologia
- Strategia zmian w systemie
- Sprawozdanie Komisji ds. Konkursów za rok 2003
- Z Mazowsza
- Zakład Diagnostyki Laboratoryjnej
- Do Parlamentu Europejskiego
- W radomskiej delegaturze
- Nowe przepisy prawne
- Na pierwszy rzut oka
- Numer 2004/05
- Okiem Adama Galewskiego (rewizora)
- Frazeologia
- To już pół wieku...
- Słowność ministra
- Komentarz do LISTU OTWARTEGO
- czerwiec
- Komentarz zabroniony
- Jeszcze o spirometrii
- Młodzi dentyści wczoraj i dziś
- Klinika Neurologii
- Pozory restrukturyzacji
- O pracy za granicą
- Odznaczenia LAUDABILIS
- Terapię szokową można przeżyć
- OB - objaw czy odczyn?
- Wystąpienia Rzecznika Praw Obywatelskich
- W radomskiej delegaturze
- Sport
- Ustabilizować sytuację
- Powstał Ośrodek Doskonalenia Zawodowego
- Spod kociej łapy
- Od redaktora naczelnego
- Nowe przepisy prawne
- Lista kontrolna, czyli jak przeciwdziałać korupcji w służbie zdrowia
- Do Parlamentu Europejskiego
- Okiem Adama Galewskiego (rewizora)
- Chrząstka stawowa - perspektywy naprawy
- Między nami bankrutami
- Przed podjęciem pracy w UE
- Taki sobie casus.. - Psychiatra uczestniczy w porwaniu człowieka
- Skołowanie
- Polskie zdrowie w UE
- Oferty pracy na dzień 5 maja 2004 r.
- Lekarze lekarzom
- Jak badać sytuację finansową szpitala?
- Rewolucji raczej nie będzie
- Demonstracja pracowników ochrony zdrowia
- U Ojca Świętego
- Numer 2004/06
- Uważam że
- Bezradny NFZ
- Medicus magnus
- Z Mazowsza
- W skrócie
- Karta Lekarza
- Konwencja Bioetyczna Rady Europy
- W kwestii smaku - Zagadka śmierci prof. Grzybowskiego
- Czterdzieści lat w Międzylesiu
- lipiec
- Teraz posłowie
- Okiem Adama Galewskiego (rewizora)
- W skrócie
- Oferty pracy na dzień 8 czerwca 2004 r.
- W radomskiej delegaturze
- Wyznanie byłego "marksisty"
- Konferencje szkoleniowe AM
- Inauguracja
- Ratunkowy kredyt
- Wojewódzki Plan Zdrowotny na rok 2005
- DENTOPOLIS 2004
- Nowe przepisy prawne
- Komunikat Ośrodka Doskonalenia Zawodowego Lekarzy
- Spod kociej łapy
- Wymiana doświadczeń
- Usługi medyczne to "towar"
- Zatorowość i nadciśnienie płucne
- Mit bezpłatnej opieki zdrowotnej
- Klinika Endokrynologii Ginekologicznej
- Wędrówki po regionie - Wołomin
- Uważam, że...
- Czy minister musi być lekarzem
- Anestezjolodzy bronią standardów
- Wystąpienia Rzecznika Praw Obywatelskich
- Oby nie ostatnia wersja
- Śląska "Solidarność" okupowała centralę NFZ
- W 60. rocznicę Powstania Warszawskiego
- Kiedy nie wolno się mylić?
- Gwoli ścisłości
- Dość szarpania
- Listy
- W jakiej kondycji finansowej jest mój szpital?
- Sport
- O stażach podyplomowych lekarzy stomatologów
- Jan Antczak u cesarza Hajle Sellasje
- Sekurytyzacja - źródło pozyskania zewnętrznego kapitału
- Nowy minister zdrowia
- Z Mazowsza
- sierpień
- wrzesień
- Ostry dyżur
- Nowe przepisy prawne
- Ustawa zdrowotna jest, ale to dopiero początek
- Klan
- 70-lecie warszawskiej stomatologii
- Uważam, że
- Edukacja za punkty
- Szpitale poświęcenia
- Etyczne granice ingerencji medycznej
- W radomskiej delegaturze
- W sprawie autonomii lekarzy dentystów
- Patenty procedur medycznych - dylematy etyczne - cz. I
- Język nasz giętki - O skrótach
- Konwencja Bioetyczna Rady Europy
- Nasza akademia - Katedra i Klinika Okulistyki
- Z Mazowsza
- Niedożywienie pacjentów
- Będziemy projektować inaczej
- Lekarze w Powstaniu Warszawskim
- Wystąpienia Rzecznika Praw Obywatelskich
- Dodatkowe 20 mln
- Wędrówki po regionie - Radzymin
- Oferty pracy na dzień 9 sierpnia 2004 r.
- Odkłamywanie historii
- Listy
- Ani żaden cud, ani miód
- Okiem Adama Galewskiego (rewizora)
- Czy mamy jednakowy dostęp do świadczeń medycznych?
- Dlaczego teraz?
- Główne założenia projektu Ustawy o finansowaniu opieki zdrowotnej Obywatelskiej Inicjatywy Ustawodawczej:
- W skrócie
- Przyczyny i następstwa aborcji
- Kara za działania antykonkurencyjne
- Oryginalny pomiar czasu
- Sport
- W sprawie recept
- Poczekalnia na Madalińskiego
- ABC przedsiębiorczości - W jakiej kondycji finansowej jest mój szpital? - cz. II
- Dokąd zmierzamy?
- Kto nie ma fobii?
- Numer 2004/09
- Szczepionka Weigla
- Uchwała Sejmu RP z 27 sierpnia 2004 r. - "Pamięć i Odpowiedzialność" w 65. Rocznicę Wybuchu II Wojny Światowej
- Z Trybunału Konstytucyjnego
- październik
- Bielańska kardiologia bogatsza
- Kara za monopol
- Rozpoznanie a rokowanie
- Stanowisko Okręgowej Rady Lekarskiej w Białymstoku i Okręgowej Rady Lekarskiej w Warszawie w 60. rocznicę Powstania Warszawskiego
- Klinika Pediatrii, Hematologii i Onkologii
- Muzy i my
- Jak powstawał nasz samorząd
- Przyszłoroczne finanse NFZ
- Wystąpienia Rzecznika Praw Obywatelskich
- Okiem Adama Galewskiego (rewizora)
- Uwaga! LEP!
- Nowe przepisy prawne
- Konkurs rozstrzygnięty
- Z radomskiej delegatury
- Pieniądze nie idą za pacjentem
- Taki sobie casus...
- Z Mazowsza
- Czy mamy jednakowy dostęp do świadczeń medycznych?
- W cieniu Festiwalu Dialogu Czterech Kultur
- Oferty pracy na dzień 9 września 2004 r.
- Wziąć żubra za rogi - Spotkanie w Białowieży
- Krwi nie można wyprodukować
- Edukacja i medycyna - cz. I
- Sport
- Akcentowanie
- Pliva wygrała
- Posiedzenie naukowe z butem w tle
- Numer 2004/10
- Uważam, że
- Bigos nawarzony, piwo niewypite
- listopad
- Służba zdrowia nie jest enklawą
- Był naszym duszpasterzem
- Moje życie z Leninem
- ABC przedsiębiorczości
- Z radomskiej delegatury
- Mniej czy bardziej oficjalnie
- Z Mazowsza
- ORL w sprawie finansowania placówek służby zdrowia na Mazowszu
- Wypoczynek lekarzy emerytów
- Uważam, że...
- O "ustawie 203"
- Certyfikat akredytacyjny dla makowskiego szpitala
- Nowe przepisy prawne
- Wystąpienia Rzecznika Praw Obywatelskich
- Długi szpitali publicznych
- Minister podpisał
- Sagi rodzinne: Orłowscy
- Opowieść o pewnej habilitacji
- Media-pogotowie
- Psychiatria ma wiele wymiarów
- Choroba zwana korupcją
- Oferty pracy na dzień 11 października 2004 r.
- Ocalić od zapomnienia
- ZOZ-y w Trybunale Konstytucyjnym
- Apel Prezydium Okręgowej Rady Lekarskiej
- Spółka niekonieczna
- Trudna droga do normalności
- Europa wchodzi od strony Lipowej
- Dobra Nocka
- Radzymin
- NIK o listach leków refundowanych
- Edukacja i medycyna - cz. II
- Z wystąpienia premiera
- Zakażenia układu oddechowego
- O szkoleniu ustawicznym
- Stomatologia
- Zakład Chirurgii Stomatologicznej
- Odkłamywanie historii
- Nowe "R" dla Warszawy i okolic
- Program posiedzeń klinicznych w Instytucie "Pomnik-Centrum Zdrowia Dziecka" XI 2004-VI 2005
- Numer 2004/11
- Okiem Adama Galewskiego (rewizora)
- Kontrakty
- Patenty procedur medycznych - dylematy etyczne - cz. II
- grudzień
- Profilaktyka i terapia zespołu dziecka krzywdzonego
- Życzenia
- W kontekście strategii zdrowia UE
- Konferencja w Mołdawii
- Z radomskiej delegatury
- Długa droga do Polski - cz. II. Sagi rodzinne: Orłowscy
- Listy
- Nadciśnienie tętnicze - narastająca epidemia
- Punkty edukacyjne "po nowemu"
- Na Święta i Nowy Rok
- Fundusze strukturalne
- Taki sobie casus... - Zawiniony błąd w rozumowaniu diagnostycznym
- Kłopot?
- VIII spotkanie Szkoły Pneumonologii
- Patenty procedur medycznych - dylematy etyczne - cz. III
- Gorzka pigułka
- Oferty pracy na dzień 10 listopada 2004 r.
- Okiem Adama Galewskiego (rewizora)
- Po "Opowieści o pewnej habilitacji"
- W Wołominie się szkolą
- Nowe zasady wypisywania recept
- Czy habilitacja jest potrzebna?
- Wystąpienia Rzecznika Praw Obywatelskich
- Koło Medyków
- Życzenia
- Z Mazowsza
- Nowe przepisy prawne
- Sport
- Wędrówki po regionie - Maków Mazowiecki
- Znajomość języków
- Edukacja i medycyna - cz. III
- Czy pieniądze leżą na ulicy?
- Numer 2004/12
- LEP - po raz pierwszy
- styczeń
- 2005
- styczeń
- Odnowiona kardiologia na Bielanach
- Ludzie sukcesu 2004
- Lekarze i działalność gospodarcza
- Klinika Dermatologiczna
- Nowe przepisy prawne
- Opłaty w szpitalach publicznych
- Czas pracy lekarza
- Wystąpienia Rzecznika Praw Obywatelskich - Nie należy pobierać opłat
- Prawo pacjenta do informacji
- Dostosowujemy prawo medyczne do UE
- Konferencja w Wilnie
- TRANSPLANTOLOGIA - By uratować życie innego człowieka
- Ustawa o pomocy publicznej
- Praktyka przeddyplomowa doktora Broma - Słowo o dr. Zygmuncie Kujawskim
- Złote lata Klubu Medyka
- Leczenie bólu - aktualne problemy interdyscyplinarne i organizacyjne
- Ad multos annos, Profesorze!
- Z prac Rady Społecznej MOW NFZ w latach 2003-2004
- Sex-med
- Okiem Adama Galewskiego (rewizora)
- W kontekście strategii zdrowia UE - cz. II
- Ważna wizyta
- Chce i potrafi
- Dzieci potrzebują opieki lekarskiej
- Z Mazowsza
- Kontrakty 2005
- Oferty pracy na dzień 1 grudnia 2004 r.
- Koniec wieńczy dzieło
- ABC przedsiębiorczości
- Problem uzależnień dotyczy również lekarzy
- Z radomskiej delegatury
- Numer 2005/01
- Za co kochać reformę?
- Uważam, że...
- Konkurs na stanowisko ordynatora
- luty
- Z kalendarza wyborczego delegatów na Okręgowy Zjazd Lekarzy w Warszawie V kadencja: 2005-2009 r.
- Spod kociej łapy
- Magia lekarskiego słowa
- Moje igraszki z wojskiem
- W Międzyleskim Szpitalu Specjalistycznym
- Ustawa o pomocy publicznej
- 15 lat samorządu
- Z radomskiej delegatury
- Środki unijne bez możliwości wykorzystania
- Alfabet jakości
- Nowe przepisy prawne
- Wędrówki po regionie - Wyszków
- Moda na autobiografie
- Okiem Adama Galewskiego (rewizora)
- Ubezpieczenia zdrowotne w świetle ustawy o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych
- Za zgodą pacjenta?
- Ortopedia krzyczy o pomoc
- Konferencja dla bogatych
- Praca w Wielkiej Brytanii
- Punkty za wiedzę
- "Myśliciel" dla myśliciela
- Uważam, że...
- Będą pamiętać
- Auschwitz częścią historii UE
- Nasz reprezentant
- Z Mazowsza
- Koncert charytatywny
- Język nasz giętki - Cesarskie cięcie
- Mazowieckie Centrum Zdrowia Publicznego - ze znakiem jakości
- Biznesplan
- Oferty pracy na dzień 10 stycznia 2005 r.
- W kontekście strategii zdrowia UE - cz. III
- Demografia decyduje o potrzebach
- Wpływowi - w ochronie zdrowia
- Numer 2005/02
- marzec
- Listy
- Chirurgia szybko się zmienia
- Sylwetki - Marian Garlicki
- Jak pomóc szpitalom?
- Nowe przepisy prawne
- Zapisy
- Koszty szkolenia
- Szkoła samorządności
- Porządki - nieporządki
- Gospodarka lekami
- St. Vincent Medical Center
- Odznaczenia PTL
- Instytut Dobrej Nadziei
- Z Mazowsza
- Spod kociej łapy
- Choroby płuc u dzieci
- W sytuacji zagrożenia
- LIST OTWARTY
- W sprawie aktualnej sytuacji w ochronie zdrowia
- Stanowisko ordynatora
- Wystąpienia Rzecznika Praw Obywatelskich
- O dopłatach w stomatologii
- Z radomskiej delegatury
- Alfabet wspomnień Jerzego Borowicza
- Uważam, że...
- Oferty pracy na dzień 14 lutego 2005 r.
- Sport
- Co może samorząd?
- HCV można pokonać
- Od Redakcji
- Głodówka
- Okiem Adama Galewskiego (rewizora)
- Do zmian potrzebna jest akceptacja środowiska
- Numer 2005/03
- Recepty - nieczytelne wystawiania recept przez lekarzy.
- Stomatologia
- Komornicy w szpitalach
- Ustawa w koszu
- Komasacja OW NFZ
- Język nasz giętki - Oksymorony
- kwiecień
- Oferty pracy na dzień 7 marca 2005 r.
- z Mazowsza
- Lekowe bolączki
- ABC przedsiębiorczości - Biznesplan - cz. II
- Nowe przepisy prawne
- Chirurgia jednego dnia
- Szpital prawdziwie zachodni
- Za rozwój polskiej medycyny
- Język nasz giętki - Śmieszne tytuły
- Bariery
- Okiem Adama Galewskiego (rewizora)
- Z orzecznictwa OSL w Warszawie
- Ludzie i firmy sukcesu
- Z radomskiej delegatury
- Uchwała Sejmu Rzeczypospolitej z 22 marca 2005 r. upamiętniająca 65. rocznicę zbrodni katyńskiej
- Sprawozdanie z działalności ORL za rok 2004
- Dofinansowujemy szpitale
- Cywilizować ?
- Spod kociej łapy
- Sprawozdanie z działalności OSL w roku 2004
- Co się dzieje u nas, co się dzieje u was
- Sport
- Złote lata Klubu Medyka - cz. II
- Na marginesie
- Leczenie tylko w granicach środków
- Przedwyborcze igraszki
- Nasza akademia
- Centrum w Kajetanach - Głusi mogą słyszeć
- Uchwały Sądu Najwyższego
- Komornicy kontra
- Wręczenie praw wykonywania zawodu, Warszawa, 18 grudnia 2004 r.
- Uważam, że...
- Stomatologia
- Jeszcze o konferencjach dla bogatych
- Numer 2005/04
- Pediatria - W Warszawie brak łóżek
- maj
- A na Miodowej - zęby zdrowe
- Nie karać za narkotyki?
- Ortopedia - cztery dodatkowe rezydentury
- Zastrzyk nie wyleczy
- Finał ustawy o pożyczkach
- Myśl, odwaga, działanie, postęp - cz. II
- Spod kociej łapy
- W naszych sercach, myślach, wspomnieniach
- Choroba Leśniowskiego-Crohna
- Stomatologia
- Alfabet jakości
- Bezpieczeństwo pacjenta
- Wędrówki po regionie - Pruszków
- Sepsa ciągle groźna
- Jak uratowałem honor polskiej radiologii
- Śmigłowce dla LPR
- Z Mazowsza
- Dyżury ponadwymiarowe czy nadliczbowe?
- Transplantologia w Sejmie
- Z notatnika zjazdowego
- APEL w sprawie budowy pomnika Żołnierzy Służb Sanitarnych Poległych w Powstaniu Warszawskim
- Listy
- Endoskopowa metoda leczenia dyskopatii
- Sport
- Nowe przepisy prawne
- Z radomskiej delegatury
- Psychiatria - nie w pełni rozpoznane potrzeby
- "Życie Medyczne"
- Uważam, że...
- Jerzy Miller obala mity?
- Oferty pracy na dzień 11 kwietnia 2005 r.
- Orzecznictwo z komentarzem - Zwolnienie dyscyplinarne
- ABC przedsiębiorczości - Łamigłówki ekonomiczne
- Numer 2005/05
- Skarb Państwa a długi pracownicze
- "Wstydliwy" problem
- Sylwetki - Marian Garlicki
- czerwiec
- PE o dyżurach lekarskich
- System Numerowania Recept Lekarskich
- Oferty pracy na dzień 10 maja 2005 r.
- Nowe zagrożenia zdrowotne
- Sport
- Krzywdzące dla Mazowsza
- Na marginesie - Więcej pytań niż odpowiedzi
- Dlaczego łacina?
- Alfabet wspomnień Jerzego Borowicza
- II Zakład Anestezjologii i Intensywnej Terapii
- Dzień Alergii
- Najlepsze oddziały - ranking "Newsweeka"
- Urząd Rejestracji Leków - do poprawy
- Szkolenie dla konsultantów laktacyjnych
- Z Mazowsza
- Słyszę za dużo sloganów
- Nowoczesne zastosowania tomografii komputerowej w diagnostyce
- Lekowy klincz
- W sprawie recept
- Leki specjalistycznego stosowania
- Kontrowersyjna przeprowadzka
- Jak ograniczyć koszty doskonalenia zawodowego?
- Nowe przepisy prawne
- W sprawie konkursów
- Refleksje Pojubileuszowe
- Stomatologia
- Honoris causa dla prof. Religi
- Cel strategiczny - zdrowie
- Z radomskiej delegatury
- Dziennikarze o zdrowiu
- Komu więcej, komu mniej
- O powinności informowania chorego onkologicznie
- Błędy w receptach
- Traktat Akcesyjny zgodny z Konstytucją RP
- Spod kociej łapy
- Czyste podłogi - brudne interesy
- 15 lat naszego samorządu
- Defekt czy choroba?
- Co się (nie) udało resortowi?
- Teoretycy, praktycy i "formaliści"
- Onkologia pod lupą
- Problemy psychiatrii sądowej
- Numer 2005/06
- Uważam, że...
- Okiem Adama Galewskiego (rewizora)
- Lekarze pracują za długo
- lipiec
- Udana pielgrzymka
- Nasz PTL
- Wskaźnik masy ciała
- Zapomniany szpital powstańczy
- Chybiona* ankieta
- Z radomskiej delegatury
- Punkty dystrybucji recept
- NFZ o receptach
- O tym się mówi - Leczenie przybliżone, równoważne i gwarantowane
- Po co nam indeksy
- Pomysł na kolejki
- Nowe przepisy prawne
- Wolffiana
- Pożegnanie z Afryką
- Zmiany pozorne
- Cały ten hałas
- Dwa lata Międzynarodowego Centrum Słuchu i Mowy
- APEL w sprawie budowy pomnika Żołnierzy Służb Sanitarnych Poległych w Powstaniu Warszawskim
- Z Trybunału Konstytucyjnego
- SMS z Krakowa - Recepta na viagrę
- Słowo o kolejkach
- Więcej złego niż dobrego
- Medicus Magnus
- Odznaczeni
- Nasza Akademia - Kliniczny Oddział Kardiochirurgii
- TK o diagnostach
- Spotkania KSLP
- Imienia prof. Garlickiego
- Będzie walka między potencjalnymi koalicjantami
- Alfabet jakości
- Komunikat Ośrodka Doskonalenia
- Czy w Polsce szaleje gruźlica?
- Maciej, który dotknął Ameryki
- Jak to będzie z receptami?
- Onkologia ma kłopoty
- O Strategii Rozwoju Ochrony Zdrowia
- Chińskie impresje
- Krzywdzące dla Mazowsza
- Pokój tortur
- Kongres Polonii Medycznej
- Tarcia na szczytach
- Radiologia w neonatologii
- Tydzień Współpracy w Leczeniu Schizofrenii
- Co może oznaczać brak odpowiedzi?
- Oferty pracy na dzień 10 czerwca 2005 r.
- Z Sądu Najwyższego
- O tym się mówi - Mniej placówek, lepsza jakość?
- Algierskie odznaczenie dla dr Zofii Gerlach
- Z Mazowsza
- Oferty pracy na dzień 11 sierpnia 2005 r.
- UWAGA! WYBORY!
- Opieka nad osobami niepoczytalnymi
- Numer 2005/07-08
- Uważam że...
- Honoris causa dla prof. Popieli
- Okiem Adama Galewskiego (rewizora)
- Dentopolis 2005
- W sprawie recept
- Jeszcze o kontrowersyjnej przeprowadzce
- Spod kociej łapy
- wrzesień
- NFZ - kontrola ordynacji lekarskiej
- Alfabet wspomnień Jerzego Borowicza
- Uważam że...
- Zakamarki restrukturyzacji
- Ja nie odchodzę...
- Hemodynamika w Międzylesiu
- Pierwsi na Mazowszu pożyczają
- DENTEXPO 2005
- UWAGA! WYBORY!
- Biznes i edukacja
- Kolejny sukces w Kajetanach
- O ściąganiu
- Konkurs im. prof. Misiewicz
- Z radomskiej delegatury
- Przebaczamy, ale pamiętamy
- W 61. rocznicę Powstania
- Pożyczki dla szpitali
- Z Mazowsza
- Listy
- Życie na kredycie
- Zasłużeni
- Instytut Reumatologii
- Wszedłem z marszu w wir pracy
- Nowe przepisy prawne
- Na marginesie - Prawo złe czy nieprzestrzegane?
- Sagi rodzinne: Orłowscy
- Odpowiedzialność zawodowa - Przecież się nie rozdwoję...
- Sport - Mistrzostwa w strzelectwie
- Będzie gorzej w mazowieckiej służbie zdrowia
- Wyważanie otwartych drzwi
- Spod kociej łapy
- Honoris causa w Genui dla prof. Olszewskiego
- Balicki kontra Miller - sporu koniec pozorny
- Sport - Lekarski Klub Turystyczny
- XV-lecie Polskiej Akademii Medycyny
- Ustaw wiele - pożytków mniej
- Okiem Adama Galewskiego (rewizora)
- Punkt 16. Porozumienia Gdańskiego - 31 sierpnia 1980 r.:
- 25 lat walki o reformę
- Oferty pracy na dzień 11 sierpnia 2005 r.
- Spotkania w Warszawskim Towarzystwie Lekarskim
- Konferencja trwa
- Potrzebne nam lepsze wyposażenie
- Jak pisać i wymawiać daty
- W następujących rejonach wyborczych nie wybrano delegatów z powodu niedostatecznej liczby uczestników w drugim terminie zebrania:
- Lekarze kandydujący do Sejmu
- Numer 2005/09
- Terapia biologiczna w leczeniu RZS
- Apel w sprawie budowy pomnika Żołnierzy Służb Sanitarnych Poległych w Powstaniu Warszawskim
- październik
- Wykorzystana szansa
- Instytut Leków
- Po wyborach - Jakie zdrowie
- Jest Agencja Oceny Technologii Medycznych
- Jeszcze o ordynacji lekarskiej
- Oferty pracy na dzień 5 wrzesnia 2005 r.
- Profilaktyka chorób serca
- Nowoczesna @-edukacja
- W sprawie doskonalenia zawodowego
- Czas na zmiany
- Uważam że...
- Zmiana władz warszawskiej AM
- Z Mazowsza
- Wystąpienia Rzecznika Praw Obywatelskich
- System nie do końca zintegrowany
- Nie jesteśmy bezbronni
- Mięso bez krowy, nerka bez dawcy
- Radcy w Krakowie
- Alfabet jakości
- Listy
- Odpowiedzialność zawodowa - Zakaz konkurencji
- Uwaga: składki!
- Liderzy Medycyny 2005
- ISO dla Szpitala im. Orłowskiego
- Nauczyć krytycznego i twórczego myślenia
- Kursy AM dla lekarzy i lekarzy dentystów
- Choroby śródmiąższowe płuc
- Nowe doniesienia o anoreksji i bulimii - To nie kaprys
- W obronie chorego po wypadku
- Zmiana ustawy o ochronie zdrowia psychicznego
- Uwaga - RPA - wiadomość z ostatniej chwili!
- Igrzyska lekarskie w Zakopanem
- Tabakiera dla nosa - nie nos dla tabakiery
- Apetyt twardego dysku
- Plan NFZ na rok 2006 - Niesmak i gorzkie refleksje
- Spod kociej łapy
- Nowe przepisy prawne
- Minaret z Matką Boską
- O tym się mówi - W błędnym kole odszkodowań
- Niech płaczą i płacą
- Okiem Adama Galewskiego (rewizora)
- Sport - Zakopane 2005
- Jak jest gdzie indziej? - Berlińska Izba Lekarska
- Schizofrenia - otwórzcie drzwi
- Szpital wygrał z NFZ
- Zaproszenie do prezentacji oferty handlowej
- Odżywić grubasa
- Numer 2005/10
- O astmie w Jachrance
- Sagi rodzinne: Orłowscy
- Minister jak plaster
- listopad
- Za krótka kołdra
- ISO
- Spotkanie z MOW NFZ
- Podział środków na oddziały wojewódzkie - nieszczęsna alokacja
- Skoro jest tak źle, dlaczego jest tak dobrze?
- Miejsce @-edukacji w systemie doskonalenia zawodowego lekarzy
- Uważam że...
- Odpukać w niemalowane
- Oddłużanie szpitali
- Kosztowni staruszkowie
- Sprawozdanie z działalności ORL w kadencji 2001-2005
- Ciekawe
- Zapożyczenia i znaczenia
- Spod kociej łapy
- Z Mazowsza
- Stomatologia - Ratujmy zęby!
- Posiedzenia kliniczne w Instytucie "Pomnik-Centrum Zdrowia Dziecka" XI 2005-VI 2006 r.
- Badania ratujące życie
- Alfabet jakości
- Gorący kartofel
- W sprawie dyskryminujących ograniczeń wiekowych w leczeniu raka jelita grubego
- Wystąpienia Rzecznika Praw Obywatelskich
- Ministrowi do sztambucha
- Sprawozdanie OSL
- Sprawozdanie Ośrodka Doskonalenia Zawodowego Lekarzy i Lekarzy Dentystów
- Aktualności
- Nasi lekarze w Sejmie i Senacie
- Płońska inicjatywa
- Modernizacja Szpitala św. Rodziny
- Okiem Adama Galewskiego (rewizora)
- Nowe przepisy prawne
- Oferty pracy na dzień 7 października 2005 r.
- Nasza Akademia - Katedra i Klinika Otolaryngologii
- Na marginesie (z ostatniej chwili) - Co z tego wyjdzie...
- Po wyborach - Sprawozdanie kampanijne
- Z Sądu Najwyższego
- Z Trybunału Konstytucyjnego
- Osteopatia - siostra medycyny?
- Lista nieobecności
- Sprawozdanie OROZ
- Sprawozdanie Delegatury Radomskiej
- Sytuacja w onkologii
- Od skarbnika ORL
- Sport
- Numer 2005/11
- O receptach (i nie tylko)
- Odpowiedzialność zawodowa - To zwykła cytologia... - cz. I
- Nowa siedziba Towarzystwa Lekarskiego Warszawskiego - Piękna i przyjazna
- Alfabet wspomnień Jerzego Borowicza
- grudzień
- Jak reanimować szpital
- Z Mazowsza
- Nieefektywny system
- 135 lat tradycji
- Marzy mi się pakt dla zdrowia
- Droga do jakości
- Powiedzieli na Zjeździe
- Nie chcę być ani półordynatorem, ani półposłem
- Nowe przepisy prawne
- Minister Zbigniew RELIGA do delegatów XXIII Sprawozdawczo--Wyborczego Okręgowego Zjazdu Lekarzy w Warszawie
- Epitafium
- Oferty pracy na dzień 7 listopada 2005 r.
- Stanowisko XXIII Zjazdu ORL w Warszawie w sprawie zagrożenia bezpieczeństwa zdrowotnego społeczeństwa
- SMS z Krakowa - Wyróżnieni
- Ciekawe - Wirusy w służbie zdrowia
- "Przeszczep" z Platformy?
- uchwały ORL IV kadencji
- Ślepocie można zapobiec
- Język nasz giętki - Potoczność końcówek
- Stomatologia
- Uważam że...
- 355 mln zł dodatkowo na leczenie
- Powszechna choroba płuc
- Listy
- Drzemka ministra Religi
- Spór o koszyk
- Przewodniczący
- Sport
- Na Święta i Nowy Rok
- Zespół wypalenia zawodowego
- Praca w Wielkiej Brytanii
- XXIII Okręgowy Zjazd Lekarzy
- Alfabet zjazdowy
- O jakości świadczeń medycznych
- Raszyńska 54
- Z orzecznictwa Okręgowego Sądu Lekarskiego w Warszawie - To zwykła cytologia... - cz. II
- Numer 2005/12
- Spod kociej łapy
- styczeń
- 2006
- styczeń
- Stomatologia - Polscy dentyści są "the best"
- Z Mazowsza
- Pół wieku lotnictwa sanitarnego
- Wieszanie kartek - niewiele pomoże
- Epitafium
- Jubileusz czeskiej Polonii medycznej
- Jak uszczypnie, będzie znak
- Wystąpienia Rzecznika Praw Obywatelskich
- Nekrologi
- Róbmy swoje, ale dobrze
- Chirurgia naczyniowa na Bielanach
- Lepiej z naszym zdrowiem
- Oferty pracy na dzień 5 grudnia 2005 r.
- Z radomskiej delegatury
- Perły z lamusa
- Sagi rodzinne - Galicyjsko-warszawskie opowieści z Himalajami w tle - cz. I
- Uważam, że...
- Nowe przepisy prawne
- Jest nadzieja...
- Zdaniem Konsultanta - Pogorszenie sytuacji epidemiologicznej
- Ośrodek Rehabilitacji w Pruszkowie
- Sport
- Dziennikarska Akademia Zdrowia i Medycyny
- Ukraina buduje nowy system
- Z Trybunału Konstytucyjnego - Ustawa o ZOZ-ach niezgodna z Konstytucją
- Odpowiedzialność Zawodowa
- Alfabet wspomnień Jerzego Borowicza
- Poszukiwany kandydat marzeń
- Uchwała nr 1786/R-IV/05 Okręgowej Rady Lekarskiej W Warszawie Z dnia 18 listopada 2005 r.
- Jest moda na cytologię
- Geriatrzy na Forum 50+
- Medycyna na wesoło
- Listy
- Oferta edukacyjna pod kontrolą
- Orzecznictwo lekarskie i rehabilitacja w ramach prewencji rentowej w ubezpieczeniu społecznym
- KALENDARIUM 2006 - Krajowy duszpasterz służby zdrowia informuje:
- Komisje bioetyczne
- Spod kociej łapy
- Numer 2006/01
- Klinika Pneumonologii i Alergologii Wieku Dziecięcego
- Sukces Roku 2005
- Odznaczenia LAUDABILIS
- Jubileusz Instytutu Kardiologii
- Język nasz giętki - Steryd czy steroid?
- luty
- SMS z Krakowa
- Staże w Paryżu
- Sagi rodzinne: Serafinowie
- Nasza akademia - Klinika Diabetologii Dziecięcej i Wad Wrodzonych II Katedry Pediatrii
- Bez znieczulenia
- Informacje
- Zbyt wcześnie na optymizm
- Język nasz giętki - Łączliwość semantyczna
- Ad vocem
- Wystąpienia Rzecznika Praw Obywatelskich
- Srebrny jubileusz na Bródnie
- Duszność nie oznacza bezradność
- Orzecznictwo lekarskie i rehabilitacja w ramach prewencji rentowej w ubezpieczeniu społecznym - cz. II
- Katowice, 28 stycznia 2006 r.
- Alfabet wspomnień Jerzego Borowicza
- Z Mazowsza
- Odpowiedzialność zawodowa - Bez należytej staranności
- I Międzynarodowa Konferencja Stomatologiczna
- Spod kociej łapy
- Epitafium
- Członkowie Okręgowej Izby Lekarskiej w NRL
- Obwieszczenia OKW
- Ciekawe
- Miłe złego początki
- Refleksje na temat doskonalenia zawodowego
- Uchwały ORL
- 1% na szczytny cel
- Zdaniem konsultanta - Nie wystaczš akcje profilaktyczne
- Nasz duszpasterz kapelanem prezydenta
- ABC przedsiębiorczości - Czym jest PPP?
- Uważam, że...
- Kontrakty na Mazowszu 2006
- Oferty pracy na dzień 11.01.2006 r.
- Kursy językowe i komputerowe
- Przelała się czara goryczy
- Stomatologia - Ocalić od zapomnienia
- Listy - Lekarskie prawa
- Przesłanie naszego patrona
- "Przyznawanie się" do raka
- Papież Benedykt XVI na XIV Światowy Dzień Chorego
- Nowe przepisy prawne
- Trzy pytania do Naczelnego Rzecznika Odpowiedzialności Zawodowej Jolanty ORŁOWSKIEJ-HEITZMAN
- z radomskiej delegatury
- Wyższe stawki dla lekarzy rodzinnych
- Numer 2006/02
- W nowej kadencji
- Gdzie na narty?
- KSLP zaprasza
- marzec
- 100 dni ministra Religi - Pod kątem prostym
- Zabójca XXI wieku
- Cofanie przecinka
- Nowe przepisy prawne
- Każdy kij ma dwa końce
- Przedawnienie w postępowaniu w przedmiocie odpowiedzialności zawodowej lekarzy - cz. I
- Zdaniem konsultanta - Nie wystarczą akcje profilaktyczne
- Długa droga do sukcesu
- Wyróżnienie Specjalne dla "Gazety Lekarskiej"
- Uważam, że...
- Twarde regulacje, świadczenia bez ograniczeń
- Oferty pracy na dzień 10.02.2006 r.
- Desant z Krakowa
- Spod kociej łapy
- Mości dobrodzieje "uzdrowiciele"
- Komunikat
- Z Mazowsza
- Epitafium
- Na marginesie - No to... rum!
- Po Krajowym Zjeździe
- Komunikat Zarządu Regionu Mazowieckiego OZZL
- Co ma Fundusz do mennicy?
- Sport - Kalendarz imprez Lekarskiego Klubu *eglarskiego "Bocianie Gniazdo" w sezonie 2006
- Minister Religa w Sejmie
- Ministerstwo twardych danych
- Bez znieczulenia
- Będzie protest?
- OC dla szpitali - kalkulacja ryzyka czy dyktat monopolisty?
- 40 lat polskiej transplantologii
- 10 lat Instytutu Fizjologii i Patologii Słuchu
- Strajk niemieckich lekarzy - Dziwnie znajome postulaty
- Rada Naukowa przy Ministrze Zdrowia
- Zespół Zakładu Stomatologii Zachowawczej IS AM do Rektora Akademii Medycznej w Warszawie, prof. dr. hab. Leszka Pączka
- Ratownictwo medyczne nadal własnym sumptem
- Uchwały ORL
- Spotkania KSLP
- Korespondencja z Berlina - Sami się operujcie!
- Z radomskiej delegatury
- Powołanie członków Rady Naukowej przy Ministrze Zdrowia
- Stomatologia - Dobrze, że zęby są przed językiem*
- Bronimy się przed ptasią grypą
- Informacje
- O prestiż zawodu
- Rezydentury w szpitalach resortowych
- 1% na szczytny cel
- Alfabet jakości
- Numer 2006/03
- Orzecznictwo lekarskie i rehabilitacja w ramach prewencji rentowej w ubezpieczeniu społecznym - cz. III
- Jak żyć z SM?
- kwiecień
- To jest pytanie, na które nie ma dobrej odpowiedzi
- Refleksje na Dzień Zdrowia
- Epitafium
- Nagroda jakości dla MCZP
- Bez znieczulenia
- Spod kociej łapy
- Kto tu mydli oczy?
- Nasze szpitale - Duże jest piękne
- Ptasia rozgrywka czyli jaja nie do wytrzymania
- Fundusz mówi: dobry rok
- Anglia? - polecam
- Renta w trzy kwadranse
- Kongres Polonii Medycznej
- listy
- 1% na szczytny cel
- Sagi rodzinne: Ostyk-Narbuttowie - Bauerowie - Gellertowie. Kresowianie - cz. I
- HCV można pokonać
- Majowa lista zamiast polityki
- Oświadczenie
- Z radomskiej delegatury
- Lekarze gaszą światło
- Język nasz giętki - Odmiany języka
- Wystąpienia Rzecznika Praw Obywatelskich
- Praca to czynne myślenie
- Alfabet wspomnień Jerzego Borowicza
- sms z Krakowa - O proteście i nie tylko
- Odpowiedzialność zawodowa - Przedawnienie w postępowaniu w przedmiocie odpowiedzialności zawodowej lekarzy - cz. II
- Apel
- Jubileusz w Wietrznym Mieście
- Nowe przepisy prawne
- Uważam, że...
- O tym się mówi
- Pożegnanie zimy
- Sport
- Krótko...
- Jak pomóc chorym na szpiczaka
- Narkotyk nowego tysiąclecia
- Geriatria tematem obrad Sejmowej Komisji Zdrowia
- Oferty pracy na dzień 10 marca 2006 r.
- Ten "wstyd" można leczyć
- Aktywni razem
- Numer 2006/04
- Poparcie dla Krajowego Komitetu Porozumiewawczego na Rzecz Wzrostu Wynagrodzeń
- Orzecznictwo lekarskie i rehabilitacja
- Z Mazowsza
- maj
- Z radomskiej delegatury
- Nowe przepisy prawne
- Kto się zamachnie?
- Cudo na Polu Mokotowskim
- Z Sądu Najwyższego - NFZ powinien zwrócić pieniądze za wypłatę "203"
- Obwieszczenia i uchwały OKW
- Nasza Akademia - Katedra i Klinika Położnictwa, Chorób Kobiecych i Ginekologii Onkologicznej AM w Szpitalu Bródnowskim
- O punktach edukacyjnych
- Protest mazowieckiej służby zdrowia
- Ruchoma endoproteza
- Uchwały, stanowiska i apele ORL
- Sport - Wiosenne zabawy na quadach
- Po kontroli NIK w akademiach medycznych
- 10 maja 2006 r. - Drugi Ogólnopolski Dzień Protestu Pracowników Medycznych
- Spod kociej łapy
- XIV spotkanie Szkoły Pneumonologii Polskiego Towarzystwa Chorób Płuc
- Epitafium
- Bez znieczulenia
- Białe noce w Petersburgu
- Spotkania KSLP
- Nowa siedziba Muzeum Farmacji
- Alfabet jakości
- Nagrody dla polskiej medycyny
- II Ogólnopolski Motocyklowy Zlot Lekarzy DoctoRRiders
- Najpierw koszyk, potem reszta
- Zasłużeni dla Warszawy
- Na marginesie - Polityka i cnoty
- Głos Pana: Stanisław Lem (1921-2006)
- Z Mazowsza
- Ciekawe - Mózg jak retorta
- Kursy AM dla lekarzy i lekarzy dentystów
- Z Trybunału Konstytucyjnego - Mogą pracować w publicznych ZOZ-ach
- XXIV Okręgowy Zjazd Lekarzy OIL w Warszawie 8 kwietnia 2006 r.
- Uważam, że...
- Sms z Krakowa - Romantycy i pragmatycy
- Stomatologia - Polscy dentyści w Wielkiej Brytanii
- Zespół wypalenia zawodowego lekarzy
- Zdaniem konsultanta: choroby zakaźne
- Listy - Do kogo ta mowa?
- Konferencja Stomatologiczna "Zachód - Wschód"
- Dalsze losy systemu ratownictwa medycznego
- Ustawa na intensywnej terapii
- Logizowanie w języku
- Więcej ruchu!
- Odznaczenia "LAUDABILIS"
- Sagi rodzinne: Ostyk-Narbuttowie - Bauerowie - Gellertowie. Kresowianie - cz. II
- Listy
- Numer 2006/05
- AM o problemach etycznych
- Odpowiedzialność zawodowa
- 13 maja Światowy Dzień Nadciśnienia Tętniczego
- Oferty pracy na dzień 3 kwiecień 2006 r.
- Kalendarz imprez Lekarskiego Klubu Żeglarskiego "Bocianie Gniazdo" w sezonie 2006
- czerwiec
- Propozycja nie do przyjęcia
- Zespół przeciw sercu
- Lęki kobiet po mastektomii
- Ile powinien zarabiać lekarz?
- Listy
- Transplantologia - od praktyki do nauki - cz. I
- Przygoda z literaturą
- Odpowiedzialność zawodowo-deontologiczna lekarzy polskich wykonujących zawód na obszarze państw członkowskich UE - aspekty materialne i procesowe - cz. II
- Premier nie ufa prezesowi
- Z Mazowsza
- Nowe przepisy prawne
- BENEDYKT XVI w Polsce
- Zasłużeni dla chirurgii
- Stomatologia - Dla punktów i zdrowych zębów
- Czy grozi nam epidemia chorób nerek?
- Rak płuc - cichy zabójca
- Język nasz giętki - Kłopoty z przyimkami
- Wystąpienia Rzecznika Praw Obywatelskich
- APEL Okręgowej Rady Lekarskiej w Warszawie do rządu i Sejmu RP z dn. 31 maja 2006 r.
- Bez niepotrzebnych słów
- W Niemczech protesty nie ustają
- Alfabet wspomnień Jerzego Borowicza
- Perspektywy CMKP
- Z radomskiej delegatury
- Na marginesie - Nikt nikomu nie wierzy
- Nowotwór - zabójca
- Brakuje pieniędzy na zakontraktowanie świadczeń
- sagi rodzinne: Dobrochotowie - Sielużyccy
- Sms z Krakowa - Kraków "niewierzący"
- Lekarskie pasje
- Światowy Dzień Astmy
- Cena zdrowia
- 50 lat minęło
- Bez znieczulenia
- Oferty pracy na dzień 9 maja 2006 r.
- Uchwały ORL
- Obietnice bez pokrycia
- Przeciąganie liny
- Numer 2006/06
- Spod kociej łapy
- Czerwony, żółty, czarny
- ISO dla Centrum Stomatologii
- Ciekawe
- Epitafium
- Sport
- lipiec
- "To nie będzie 30 procent"
- Sagi rodzinne: Jeśmanowie
- Znów do szkoły?
- Ciągle ostry, czyli jak u Mrożka
- Uchwały ORL
- Regaty "O NIC"
- KSLP zaprasza
- Bez znieczulenia
- Sms z Krakowa - (Re)akcja strajkowa
- Poradnia dla wszystkich
- 10 lat minęło
- Terapia dla nielicznych
- Język nasz giętki - Jeszcze o skrótowcach
- Miejsce jakości w opiece zdrowotnej - cz.I
- Forum kardiologiczno--pulmonologiczne
- RPO w sprawie protestu lekarzy
- Emigracja kusząca także dla Niemców?
- ISO dla Niekłańskiej
- Alfabet jakości
- Lekarze przeciw wiwisekcji zwierząt - Okrutne i zbędne
- Uważamy, że...
- Polscy stomatolodzy podbijają kolejny rynek
- listy
- Krajowe oferty pracy na dzień 7 czerwca 2006 r.
- Z radomskiej delegatury
- Na marginesie - Nie tylko w kamasze
- Transplantologia - od praktyki do nauki - cz. II
- Ciekawe
- AOTM zapełni koszyk
- Zdaniem konsultanta: dermatologia
- Z Mazowsza
- Mistrzostwa Polski w ringo
- Wakacyjna prognoza pogody
- Odpowiedzialność zawodowa - Lekarz wynosi dokumentację z zakładu opieki zdrowotnej
- Nasze szpitale - Warszawskie inwestycje
- Uroczystość w Otwocku
- Wielkość i wartość - elementy strategii sukcesu rynkowego
- Numer 2006/07-08
- NFZ pod specjalnym nadzorem?
- O punktach edukacyjnych
- Nowe przepisy prawne
- Dwa w jednym?
- Protesty nieobce lekarzom w innych krajach
- Empatia
- Sport - Szczęśliwy powrót do Szczyrku
- Spod kociej łapy
- Początki powojennej akcji "W"
- Kalendarz imprez Lekarskiego Klubu Żeglarskiego "Bocianie Gniazdo" w sezonie 2006
- wrzesień
- Bez znieczulenia
- Listy - Szpital Czerwonego Krzyża
- Na marginesie - Środków nie ma i to jest siła wyższa
- Miejsce jakości w opiece zdrowotnej
- Mnie przywiodła miłość
- Spotkanie absolwentów AM
- O punktach edukacyjnych
- Najważniejsze zmiany w ustawie o ZOZ-ach
- Spod kociej łapy
- Z Sądu Najwyższego
- Krajowe oferty pracy na dzień 10 sierpnia 2006 r.
- Z radomskiej delegatury
- Uważam, że...
- ...dziś, tylko cokolwiek dalej - Alfabet wspomnień Jerzego Borowicza
- Wystąpienia Rzecznika Praw Obywatelskich
- Dokumentacja medyczna - wreszcie legalna
- Nowe przepisy prawne
- Łyżka zdrowia - Lunch dla decydenta
- Epitafium
- Czy podzielą się władzą?
- Mówią uczestnicy VI Kongresu Polonii Medycznej
- Listy - W sprawie LEP-u
- Za mało na podwyżki i leczenie
- Stomatologia - Dentopolis 2006
- Sms z Krakowa - Magiczny oddech lata
- Nasza akademia - Kolebka polskiej transplantologii
- Z Sądu Najwyższego - Nieprecyzyjny wyrok w sprawie "203"
- NFZ
- 100 lat Polskiego Komitetu Zwalczania Raka
- Przyszła kolej na Łazarza
- Restrukturyzacja SP ZOZ-ów - Hojność decydentów
- Po VI Kongresie Polonii Medycznej
- Listy - Kto to powiedział - cd.
- Sieć ze wskaźników pleciona
- Jak to naprawdę jest z Mazowszem
- Ciekawe - Autyzm z zatrucia?
- Uchwały ORL
- Zasłużony dla anestezjologii
- Wiedeński kongres alergologów
- Miejsce jakości w opiece zdrowotnej - cz. III
- Mazowsze potrzebuje poparcia
- Żyliśmy nadzieją zwycięstwa
- Widać więcej i lepiej
- PROGRAM POSIEDZEŃ KLINICZNYCH W INSTYTUCIE "POMNIK-CENTRUM ZDROWIA DZIECKA" do końca 2006 r.
- Jakość w Ochronie Zdrowia - Mazowieckie Forum Dyskusyjne
- Sport - Tenis ziemny w Radomiu
- U nas w samorządzie
- Zdaniem konsultanta: diabetologia - Niedoszacowane kontrakty
- Z Mazowsza
- Uwaga: nadciśnienie!
- Numer 2006/09
- 112 wymaga ratunku
- Konkurs im. prof. Janiny Misiewicz
- Z prasy lokalnej
- O pracy Agencji Oceny Technologii Medycznych
- październik
- Łatwe pieniądze?
- Z radomskiej delegatury
- Certyfikat Jakości dla Wołomina
- Konferencja o roli samorządu w zwiększaniu dostępności i poprawie jakości opieki zdrowotnej
- Sztuka zdobywania rynku
- Alfabet jakości
- U nas w samorządzie
- Komu podwyżka
- Jubileusz prof. Janusza Kowalskiego
- Postępowanie ze zwłokami osób zmarłych w szpitalu
- Zdaniem konsultanta: onkologia dziecięca
- Sms z Krakowa - Rozczarowania
- Opór materii, czyli kształcenie ustawiczne
- W sprawie Radzymina
- Chloniaki
- Świadczenia ponadlimitowe w orzecznictwie Sądu Najwyższego* - cz. I
- Śniadanie dla doktora po ciężkim dyżurze
- Senat ostatnią szansą ratowników
- ISO dla "Lecznicy Centrum"
- Spod kociej łapy
- SymPhar Muzykoterapia
- Dlaczego potrzebny jest samorząd lekarski?
- Terapia zalezy od rejonu
- Implanty ślimakowe
- Prof. dr med. Bronisław Wiśniewski
- Rak jelita grubego a... muszla klozetowa
- "Nie zmieniać" - a nie "NZ"
- Nasza akademia - Klinika Immunologii, Transplantologii i Chorób Wewnętrznych
- Epitafium
- Votum separatum
- Nowości wydawnicze
- Krajowe oferty pracy na dzień 6 września 2006 r.
- Uprościć sprawozdawczość
- Brzydkie słowo "proteza"
- Zaproszenie Koła Medycyny Komunikacyjnej
- Interdyscyplinarna Szkoła Pneumonologii
- Uważam, że...
- Potrzebni biegli sądowi*
- "Debata o zdrowiu" z farmaceutami
- Nowe przepisy prawne
- Na marginesie - Trzy koperty
- Wystąpienia Rzecznika Praw Obywatelskich
- Numer 2006/10
- Bez znieczulenia
- Z Mazowsza
- Krzyknęliśmy głośno
- XXIV Okręgowy Zjazd Lekarzy - uchwały, stanowiska, apele
- Listy
- listopad
- Rozczarowania i nadzieje
- Na marginesie - Zapomniana rocznica
- Samorząd Mazowsza dla zdrowia
- Listy
- Krajowe oferty pracy na dzień 6 października 2006 r.
- Uchwały XXIV Okręgowego Zjazdu Lekarzy
- Anestezjolodzy wyjeżdżają
- Nagroda dla TPG
- Z radomskiej delegatury
- Opłata za staż adaptacyjny?
- Dalekie i bliskie: Zapiski z Normandii
- Wystąpienia Rzecznika Praw Obywatelskich - Opieka nad chorymi na mukowiscydozę
- Konferencja naukowa nt. zatorowości płucnej
- Mój pierwszy donos
- Kamery w karetkach
- Zdrowie warszawiaków
- Z Sądu Najwyższego - Zastępców można zwolnić?
- Z Mazowsza
- ISO dla żoliborskiego SPZZLO
- Nekrologi
- Sport
- Nowe przepisy prawne
- Nasza Akademia - Katedra i Klinika Chorób Wewnętrznych i Diabetologii AM w Szpitalu Bródnowskim
- Dyżur za linią ognia
- Bez znieczulenia
- Sagi rodzinne: Kamińscy
- Brońmy się przed grypą
- Program posiedzeń klinicznych w Instytucie "Pomnik-Centrum Zdrowia Dziecka" od stycznia do czerwca 2007 r.
- Uchwały i obwieszczenia
- O punktach edukacyjnych
- Alfabet wspomnień Jerzego Borowicza
- Zdaniem konsultanta: ta: ortopedia
- Moralność ery genomu
- Język nasz giętki - Ręka, ramię, dłoń
- Sms z Krakowa: Wyjechał wcześniej - dojechał później
- Nie jestem ikoną
- Spod kociej łapy
- Numer 2006/11
- W sieci
- Łyżka zdrowia - Lunch dla prezesa NFZ
- W Warszawskim Szpitalu dla Dzieci
- grudzień
- Z Mazowsza
- Sms z Krakowa - Szczęśliwi czasu nie liczą
- ATENA dla prof. Noszczyka
- Nowe oddziały w Pułtusku i Wyszkowie?
- Nowoczesne oddziały w Międzylesiu
- zdaniem konsultanta: medycyna rodzinna
- Sport
- Zdrowie w portalu
- Rodzina przeciw AIDS
- Najlepsze szpitale ranking "Rzeczpospolitej"
- Strach się bać
- Dzień Ratownictwa Medycznego
- Stomatologiczne 5 minut dla Warszawy
- 40-lecie szpitala w Ostrołęce
- Alfabet jakości
- W Polsce czy gdzieś indziej...
- Resort zdrowia przygotowuje nowelizację ustawy o ZOZ - Dyżur po europejsku
- Królowa Nocy w lekarskim kitlu
- Odwracanie kota ogonem - czyli przepis dla pacjentów na tani posiłek dający dużo energii
- Walny zjazd STOMOZ
- Po 15 latach - strajk
- Komunikat Departamentu Nauki i Szkolnictwa Wyższego
- O sieci
- O punktach edukacyjnych
- Listy
- Witajcie na świecie!
- Kochamy wciąż za mało i stale za późno
- Nowe przepisy prawne
- Światowy Dzień Zdrowia Psychicznego
- Im później - tym gorzej
- UWAGA! CORHYDRON!
- Gorący temat - Szpitale pod supernadzorem
- Wyróżnienie dla Szpitala św. Zofii
- Wybrańcy losu
- Szpitale do likwidacji?
- Bez znieczulenia
- Krajowe oferty pracy na dzień 10 listopada 2006 r.
- Nasza akademia - Klinika Ortopedii i Rehabilitacji w Szpitalu Bródnowskim
- Najlepsi wykładowcy nagrodzeni
- Z radomskiej delegatury
- Professor Magnus
- Wspomnienia prof. Koszarowskiego
- Szpital Południowy
- Apel - list otwarty do Premiera RP Jarosława Kaczyńskiego (fragmenty)
- Rak płuc zawsze groźny
- Numer 2006/12
- Uchwały ORL
- Nasze szpitale - Wśród wirusów i bakterii
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- Z Trybunału Konstytucyjnego - Brak podwyżki za dyżury
- Spod kociej łapy
- Myśl i sumienie
- Świadczenia ponadlimitowe w orzecznictwie Sądu Najwyższego* - cz. II
- Odznaczenia PTL
- Epitafium
- styczeń
- 2007
- styczeń
- Nowy Rok - czy lepszy?
- Spod kociej łapy
- Trzy życzenia dla rynku zdrowia
- XIV Ogólnopolska Konferencja Młodych Lekarzy Białobrzegi k. Warszawy, 30 listopada - 3 grudnia 2006 r.
- Wędrówki po regionie - Ostrołęka
- Samozatrudnienie a kontrakty
- Stomatologia geriatryczna
- Stulecie Polskiego Komitetu Zwalczania Raka
- Epitafium
- Bez fikcji edukacyjnej
- "Czuwaj, wiaro, i wytężaj słuch..."
- Listy
- Uchwały ORL
- Bez znieczulenia
- Krajowe oferty pracy na dzień 1 grudnia 2006 r.
- W Szpitalu Wolskim
- Z Trybunału Konstytucyjnego
- Język nasz giętki - Przekłady z polskiego na polski
- XXXV-lecie ATTISU
- Odpowiedzialność zawodowa - Z orzecznictwa Okręgowego Sądu Lekarskiego w Warszawie
- W sprawie kamer w karetkach
- Nowe przepisy prawne
- Nagrody "Menedżera Zdrowia"
- Nie można zapomnieć
- Chirurgia XXI wieku
- Zdrowy rozsądek na Nowy Rok
- Muzy i my - Za co kochamy pisarzy
- Zdrowe danie dla kandydata na przyszłego decydenta
- Przewodniczący ORL w Warszawie Andrzej Włodarczyk do Rzecznika Praw Obywatelskich Janusza Kochanowskiego
- Hospicjum w Radomiu
- O punktach edukacyjnych
- Uważam, że...
- Życiowe pasje: Lech Korniszewski
- Z radomskiej delegatury
- Sms z Krakowa - Kabaret
- Z Mazowsza
- Korupcyjna infolinia
- Corhydron
- Zdaniem konsultanta: stomatologia dziecięca
- Nagroda dla prof. Olszewskiego
- Sport - Po sezonie rowerowym
- Kropla w morzu potrzeb
- Numer 2007/01
- Alfabet wspomnień Jerzego Borowicza
- Koleżanki i Koledzy! Absolwenci Akademii Medycznej w Warszawie z dyplomem lekarza z 1957 roku!
- Sport - XIII Rajd Klubu "Pro-Mile"
- ORL o sieci
- Alergologia ma 100 lat
- luty
- Resortowy projekt ubezpieczeń prywatnych
- Możliwe podwyżki
- Epitafium
- MZ w sprawie specjalizacji i rezydentur
- Z Mazowsza
- Wystawa malarstwa naszych lekarzy
- Rzecz dotyczy wypisywania recept
- Zapomniano o rezydentach?
- Stu wpływowych
- Uważam, że...
- Warszawska AM wykształci specjalistów od koordynacji przeszczepiania narządów
- Zdaniem konsultanta: medycyna sportowa
- Krajowe oferty pracy na dzień 8 stycznia 2007 r.
- Jak feniks z popiołów
- Uwaga: odpady!
- Uwaga! Absolwenci Wydziału Lekarskiego Akademii Medycznej w Warszawie z dyplomem z 1958 roku!
- Dyżury członków Prezydium ORL
- Na marginesie - Gniew czy wstyd?
- Opłata za staż adaptacyjny? - cd.
- Kto będzie leczył?
- Niezwykła osobowość Profesora Nielubowicza
- Sms z Krakowa - Na jesieni kropla deszczu, garniec błota...
- Bez znieczulenia
- Mniej jesienny wieczór
- Przychodzi komornik do szpitala...
- Język nasz giętki - Leczyć pacjenta, a nie chorobę
- Prof. dr med. Anastazy Landau (1876-1957)
- Uchwały ORL
- Lekkie uchylenie ordynatorskiej furtki
- Obwieszczenia
- Spod kociej łapy
- Prestiżowe wyróżnienie dla prof. Januszewicza
- MZ w sprawie podwyżek dla lekarzy stażystów i rezydentów
- Listy - Pomóżmy zdrowiu
- Nuzy i my - Z sympatią Czytelników
- Z radomskiej delegatury
- Boję się destabilizacji
- Nowe przepisy prawne
- Numer 2007/02
- Komisja ds. Lekarzy Dentystów informuje
- Odpowiedzialność zawodowa
- Bezpłatne szkolenia w Klubie Lekarza ENEL-MED
- O medycynie sportowej w Sejmie
- Komisja Zdrowia Senatu RP
- Złotousty
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- marzec
- Czarna księga
- Listy
- Sms z Krakowa - Niech żyje bal...
- Cyryl? Raz w tygodniu!
- Potrzeba reform w ochronie zdrowia
- PODZIĘKOWANIE
- Listy - O profilaktyce stomatologicznej
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- AIDS Uderza w młodych
- Bez znieczulenia
- Profilaktyka przeciwnowotworowa
- Język nasz giętki - Wyrażenia fatyczne
- Sport - V Mistrzostwa Polski Medyków w Strzelectwie Sportowym
- XIV Ogólnopolska Konferencja Młodych Lekarzy Białobrzegi k. Warszawy, 30.11-3.12.2006 r.
- Uwaga: odpady!
- Rak jelita grubego
- Uważam, że...
- Lekarski Klub Żeglarski "Bocianie Gniazdo" OIL w Warszawie w sezonie 2007 zaprasza
- Nagroda św. Kamila
- Podejrzenie jak diagnoza
- Alfabet jakości
- Odpowiedzialność zawodowa - Szarlatan z doktoratem - cz. III
- Muzy i my
- Casus doktora G.
- Cytologia ostrzega przed rakiem
- A jednak powroty
- Epitafium
- Wędrówki po regionie - Wyszków
- Na styku kardiologii i pneumonologii
- Nowe przepisy prawne
- Dopłaty do świadczeń?
- Na marginesie - Kolor wstydu
- W stronę leków
- Z Mazowsza
- W sprawie zadłużenia szpitali klinicznych AM
- Spod kociej łapy
- Wolność oddechu - Zapobiegaj astmie
- Konferencja naukowa PTChP
- Sport - ogłoszenia
- Uchwały ORL
- Zdaniem konsultanta: alergologia
- Numer 2007/03
- Krajowe oferty pracy na dzień 9 lutego 2007 r.
- Z radomskiej delegatury
- Uwaga! Delegaci!
- O punktach edukacyjnych
- Breast Friends - Przyjaciele od Piersi
- kwiecień
- W sprawie aresztowania dr. G.
- Echa pamięci
- Na Święta Wielkanocne
- Druga strona medalu
- Ankieta Komisji ds. Lekarzy Dentystów
- Muzy i My - Literacka Nagroda Nobla 2006
- Krajowe oferty pracy na dzień 9 marca 2007 r.
- Nowocześnie w Międzylesiu
- W stronę leków - cz. II
- Bez znieczulenia
- Zmiany w ustawie o izbach lekarskich
- Wola życia
- Minister zdrowia Zbigniew Religa w Sejmie
- Bezpłatne szkolenia w Klubie Lekarza
- Kontrakty 2007
- Lekarski Klub Żeglarski "Bocianie Gniazdo" OIL w Warszawie w sezonie 2007 zaprasza:
- Zdaniem konsultanta: protetyka stomatologiczna
- Reumatyzm zawsze groźny
- Muzy i My - Pędzlem i piórem. Wernisaż Zbigniewa Maciejewskiego
- Na marginesie - Sprawa życia lub śmierci
- Zaczynamy zdobywanie rynku
- I Ogólnopolski Uniwersytecki Dzień Diabetologii
- Sport - Wspomnienia ze spływu Krutynią
- Epitafium
- Odpowiedzialność zawodowa w ustawie o izbach lekarskich
- Sagi rodzinne: Zarębowie - Wronkowscy
- Sport - Tenisowi muszkieterowie
- Koledzy Lekarze! Pomóżmy małemu Michałkowi!
- Niech żyje bal...
- Spod kociej łapy
- Nielegalni nieubezpieczeni
- 1% na szczytny cel
- Dyżury członków Prezydium ORL
- Z radomskiej delegatury
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- KSLP zaprasza
- 100 mln euro dla AM
- Stanowisko Prezydium Okręgowej Rady Lekarskiej w Warszawie z dnia 7 marca 2007 r.
- Sprawozdanie Okręgowego Sądu Lekarskiego w Warszawie za rok 2006
- Z Mazowsza
- Opinia zespołu ekspertów MZ w sprawie przeszczepienia komórek krwi pępowinowej
- Sprawozdanie Okręgowego Rzecznika Odpowiedzialności Zawodowej w Warszawie za rok 2006
- Listy
- 23 lutego - Ogólnopolski Dzień Walki z Depresją. Depresja? Wyleczysz, gdy leczysz
- Nasze szpitale: Solec
- Wystąpienia Rzecznika Praw Obywatelskich
- Łyżka zdrowia
- Sms z Krakowa - Pora zjazdów...
- Współczesny słownik medyczny
- Profilaktyka RSV dla wcześniaków
- Numer 2007/04
- AM w sprawie prof. Jędrzejczaka
- O dokumentacji medycznej
- Rozmowa z Bolesławem Piechą
- W sprawie "Czarnej księgi"
- Przypadek prof. Jędrzejczaka
- Do Delegatów na XXV Okręgowy Zjazd Lekarzy OIL im. prof. Jana Nielubowicza
- Nowe przepisy prawne
- maj
- Dotkliwiej karać za eutanazję
- Język nasz giętki
- Za dużo antybiotyków
- Top Medical Trends 2007
- "Ryś" pojechał na wojnę
- XXV Okręgowy Zjazd Lekarzy OIL w Warszawie 31 marca 2007 r.
- Nowe przepisy prawne
- Zgoda wprost czy zgoda domniemana
- Precyzyjna organizacja
- Epitafium
- Doktorat honoris causa dla prof. Tadeusza Tołłoczki
- Listy
- Serwis internetowy o astmie
- Uniki ministra
- Spod kociej łapy
- Wygasa polisa - cz. I
- Nasza akademia - Klinika Medycyny Transplantacyjnej i Nefrologii
- O punktach edukacyjnych
- Elżbieta Radziszewska, gość "Salonu politycznego Trójki"
- Umowa społeczna bez lekarzy?
- Sagi rodzinne: Zarębowie - Wronkowscy
- Moim zdaniem: stomatologia
- Literackie spotkania z folklorem
- Bez znieczulenia
- Wystąpienia Rzecznika Praw Obywatelskich - Niedożywienie pacjentów
- Odznaczenia "LAUDABILIS"
- Nasze szpitale: Szpital Specjalistyczny św. Zofii
- Konferencja "LEK KRAJOWY - LEK BEZPIECZNY"
- ODRODZONY STAN LEKARSKI
- W stronę leków - cz. III
- Zjazdowe wyróżnienia Komisji Kultury, Sportu i Turystyki
- Uchwały ORL
- Uważam, że...
- Jubileusz fundacji Polpharmy
- Krajowe oferty pracy na dzień 5 kwietnia 2007 r.
- Medal WOŚP dla Marka Balickiego
- Konferencja Naukowo-Szkoleniowa SPORT I AKTYWNOŚĆ RUCHOWA DZIECI I MŁODZIEŻY - WYBRANE ASPEKTY MEDYCZ
- Szkoła Pneumunologii
- Wydatek, który się opłaca
- Z radomskiej delegatury
- Majowy protest OZZL
- Gruzlica - 21. miejsce w UE
- Muzy i my
- Uchwały, Stanowiska, Obwieszczenia
- Dyżury członków Prezydium ORL
- Sport
- Numer 2007/05
- Alfabet wspomnień Jerzego Borowicza
- Na marginesie - Votum zaufania
- Z Mazowsza
- Światowy Dzień Nerek
- czerwiec
- To może spotkać każdego
- Tradycja "Mariańskiej"
- Nasze szpitale
- Uczciwość nie popłaca
- Krajowe oferty pracy na dzień 10 maja 2007 r.
- Przyimki w medycynie
- Wystąpienia Rzecznika Praw Obywatelskich
- Jak leczyć WZW B?
- Z zapachem kawy
- OZZL: Będziemy strajkować do skutku
- O punktach edukacyjnych
- Bez znieczulenia
- To chciałam powiedzieć posłom
- Gratulacje od ORL
- Nowy oddział SKOK-u
- Konkurs rozstrzygnięty
- Ciekawe: Genetycznie mocna głowa
- Metropolita warszawski, ks. arcybiskup Kazimierz NYCZ - do lekarzy OIL w Warszawie
- Epitafium
- Stomatologia: Specjalizacje dla lekarzy dentystów
- Zdaniem konsultanta: medycyna paliatywna
- Wygasa polisa - cz. II
- Spod kociej łapy
- Życiowe pasje: Andrzej Kida
- UOKiK: NFZ zaniżył ceny usług stomatologicznych
- W stronę leków
- Z Mazowsza
- Uważam, że...
- Humanistyczny szpital
- Wspólne korzyści - wspólny uszczerbek
- Alfabet jakości
- Zakażenia układu oddechowego
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- Fakty i plotki
- Nowe laboratorium w Wolskim
- Lekarski Klub Żeglarski "Bocianie Gniazdo" OIL w Warszawie w sezonie 2007 zaprasza
- Jeszcze o szkoleniach, kursach i punktach
- Konferencja naukowa: WSPÓŁCZESNE METODY PSYCHOMANIPULACJI A ZDROWIE PSYCHICZNE
- AM wybuduje szpital pediatryczny
- Nowe przepisy prawne
- Przewodniczący ORL odznaczony
- Polskie Towarzystwo Transplantacyjne do społeczeństwa, mediów i środowiska lekarskiego
- Pomóż rzucić palenie
- Nowości wydawnicze
- Jubileusz Szpitala św. Zofii
- VI Mistrzostwa Polski Lekarzy i Pracowników Ochrony Zdrowia w Ringo
- Dr Mruczek, czyli słowo o felinoterapii
- Numer 2007/06
- Nowelizacja ustawy o zawodzie lekarza
- O strajkach i wizerunku lekarzy
- Z radomskiej delegatury
- Choroba Leśniowskiego- -Crohna
- lipiec
- Bez znieczulenia
- Krajowe oferty pracy na dzień 10 czerwca 2007 r.
- Język nasz giętki - Eponimy
- Konkurs dla dziennikarzy rozstrzygnięty
- Sagi rodzainne: Noszczykowie
- Zagraniczni studenci AM
- Szef OZZL: Zwalniajcie się z pracy
- KSLP za prasza
- Sms z Krakowa - Tańczący z Rubikiem
- Modlitwa w intencji polskiej służby zdrowia
- Walka z nikotynizmem
- Na marginesie - Politycznie
- Orzecznictwo z komentarzem - (Nie)właściwe przygotowanie do zawodu?
- U jakiego lekarza chciałby się pan leczyć?
- Z radomskiej delegatury
- Listy - Identyfikacja pacjenta
- Z Mazowsza
- Stanowisko Rektora i Senatu Akademii Medycznej w Warszawie
- Wystąpienia Rzecznika Praw Obywatelskich - CBA przekracza uprawnienia
- Listy - Do redaktor naczelnej "Pulsu"
- Hospicjum w Radomiu
- Sport - Siatkarskie obietnice
- Gorzkie pigułki
- Spod kociej łapy
- Rynek farmaceutyczny - debata
- Alfabet jakości
- Protest
- Łyżka zdrowia
- Międzynarodowy sukces Instytutu Fizjologii i Patologii Słuchu
- Nowe przepisy prawne
- Czas pracy lekarza - nauczyciela akademickiego
- 40 minut na godzinę
- Projekt ustawy o POZ
- Obecny stan geriatrii oraz propozycje jego rozwoju
- Sejmowa Komisja Zdrowia o stomatologii
- Złoto dla Kuby Mikro AS
- Mistrzostwa Lekarzy w Strzelectwie Myśliwskim
- Autosacrum 2007
- Lekarski Klub Żeglarski "Bocianie Gniazdo" OIL w Warszawie w sezonie 2007 zaprasza:
- Nowości wydawnicze
- Epitafium
- Genetyka wspiera onkologię
- Uchwały ORL
- Życiowe pasje: Tomasz Miłek
- Pomóżmy Michałkowi - dziecku lekarzy: Marty i Piotra Raczyńskich!
- Muzy i my
- Nasza Kolezanka-lekarka potrzebuje interferonu!
- Mniej dźwigaj!
- Żyjemy w społeczeństwie zinformatyzowanym
- W stronę leków
- Numer 2007/07
- Stłuszczenie wątroby
- Uwaga, recepty!
- Apel Prezydium Konferencji Episkopatu Polski
- Życiowe pasje: Janusz Garlicki
- O transplantologii w parlamencie
- wrzesień
- Koordynacja z prawami UE
- Zawsze chciałem wygrywać - cz. II
- Wystawa w Parlamencie Europejskim
- Nadal się rozwijamy
- Spod kociej łapy
- Gratulujemy!
- Emocjonalne naginanie języka
- Uchwały i stanowisko ORL
- Listy
- W cieniu drzewa Wielkiej Marii
- Walka o jakość mózgu
- List do MŁODEJ LEKARKI, złożony na ręce Szanownej Pani Ewy Szumańskiej
- Sport - VI Mistrzostwa Polski Lekarzy i Pracowników Ochrony Zdrowia w Ringo
- Wykład "Wywiad medyczny, aspekt powrotu do natury" dr Schreyera
- Z zagadnień etyki lekarskiej
- Konkurs im. prof. Misiewicz
- Zdaniem konsultanta: periodontologia
- Czy zatrudnienie to leczenie?
- Z Mazowsza
- Nowości wydawnicze
- Muzy i my
- VII Plener malujących lekarzy - Drohiczyn 2007
- Krajowe oferty pracy na dzień 10 sierpnia 2007 r.
- Patrz i zapamiętaj
- Pilotaż sieci szpitali
- Nowe przepisy prawne
- Terapia szokowa
- SMS z Krakowa - Sezon ogórkowy...
- Uważam, że...
- Bez znieczulenia
- Wystąpienia Rzecznika Praw Obywatelskich
- Doskonalenie zawodowe a jakość opieki zdrowotnej
- Gorący temat
- Potrzebni lekarze sądowi
- Z radomskiej delegatury
- Numer 2007/09
- październik
- Stomatologia - Uwaga! Lekarze dentyści!
- O punktach edukacyjnych
- Na zawsze lekarz
- Wzrośnie popyt na usługi zdrowotne
- Moim zdaniem - Dobry Ludwik Dorn
- Życiowe pasje: Jan Haftek
- Spod kociej łapy
- Krajowe oferty pracy na dzień 10 września 2007 r.
- Ciekawe
- ... dziś, tylko cokolwiek dalej
- Uchwały ORL
- Kongres EAACI Göteborg 2007
- W stronę leków
- Pieniądze na zdrowie - tuż przed wyborami
- Polska Służb Zdrowia jest jak PKP
- Nowe przepisy prawne
- Epitafium
- Zaproszenie
- UWAGA! Odpady medyczne!
- Z Mazowsza
- SMS z Krakowa - Lato, lato, już po lecie...
- Ogłoszenia
- Muzy i my
- Konferencja
- Wiele pomysłów na naprawę systemu
- Tabiba, wróć!
- Na marginesie - Dlaczego jest tak źle, skoro jest tak dobrze?
- Z radomskiej delegatury
- Język nasz giętki - Zwodnicze podobieństwo wyrazów
- Badania nad antykoncepcją
- Nasza akademia - Katedra i Klinika Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej
- Nowości wydawnicze
- Nadciśnienie tęcznicze - Prewencja jest najważniejsza
- Alfabet jakości
- Zdrowie w Diagnozie Społecznej 2007
- Wystąpienia Rzecznika Praw Obywatelskich - Strajk w Radomiu
- Zjazd absolwentów 1967
- Uważam, że...
- Wystąpienia Rzecznika Praw Obywatelskich
- Pionier w przywracaniu słuchu
- Moim zdaniem - Naprawić system
- Sylwetki: Maria Łyżwa-Prawecka
- Wojna oczami dziecka: Grzegorz Janczewski
- Numer 2007/10
- Sport - Mistrzostwa w strzelectwie
- W sprawie przeszczepiania narządów - Słowo biskupów polskich
- Sport - III Ogólnopolski Zlot Lekarzy Motocyklistów
- listopad
- Patrz i zapamiętaj cz. III
- Rośnie liczba zakażeń szpitalnych
- Z radomskiej delegatury
- 45-lecie absolutorium rocznika 1963
- ... dziś, tylko cokolwiek dalej - Tajne nauczanie medycyny
- NFZ zmienia sposób przydzielania druków recept białych
- 2 lata ministra zdrowia - W nie swojej skórze
- Muzy i my - Po plenerze w Drohiczynie
- Znokautuj mysz i dostań Nobla!
- Kłopotliwa "latająca" karetka
- Płać i nie choruj
- Z Mazowsza
- AM w Warszawie - Inauguracja roku akademickiego 2007/2008
- Sylwetki: Jan Haftek - 50 lat z medycyną
- Konferencja
- Nowe władze PTL
- Nasza akademia - Katedra Protetyki Stomatologicznej
- Sesja Historyczno-Naukowa
- Uwaga! Recepty! Bardzo ważne!
- Muzy i my - Jesienne akordy
- Radom - reportaż
- 28 września - Międzynarodowy Dzień Niesłyszących
- Stomatologia - Opieka stomatologiczna w Wielkiej Brytanii
- Mazowiecki Oddział Wojewódzki NFZ o świadczeniach stomatologicznych dla dzieci i młodzieży
- Protest w szpitalach psychiatrycznych
- Spod kociej łapy
- PESEL pacjenta na każdej recepcie
- Epitafium
- Nowe władze TLW
- Listy - Otorynolaryngologia
- Październik - Ogólnopolski Miesiąc Walki z Rakiem
- Oświadczenie
- Komunikat dla świadczeniodawców realizujących leczenie stomatologiczne
- Listy - Wystawianie recept
- Otyłość jest chorobą
- Bez znieczulenia
- Spotkanie Szkoły Pneumonologii na temat niewydolności oddychania
- SMS z Krakowa - A mnie nie szkoda lata...
- Sport
- Numer 2007/11
- Na marginesie - Precedens może być groźny
- JGP wkracza do polskich szpitali
- Listy - Do pacjentów teraźniejszych i przyszłych
- Uchwały ORL
- Gorący temat - Parlamentarzyści z naszej Izby
- Ciekawe - Lustereczko, uzdrów przecie...
- Nowe przepisy prawne
- Światowy Dzień Walki z Cukrzycą
- Szczepmy się przeciwko grypie
- grudzień
- Uchwały ORL
- Z Mazowsza
- Muzy i my - Trudy tworzenia
- Epitafium
- NFZ o receptach
- Profilaktyka w ochronie zdrowia
- Informacje
- Przyjazny szpital
- W stronę leków
- Życiowe pasje: Tomasz Tomczuk
- Rodzinne zobowiązania
- Wystąpienia Rzecznika Praw Obywatelskich
- Uwaga! Recepty! Bardzo ważne!
- Lekarz w szponach mediów
- Listy Użytkowników MPE
- Język nasz giętki - Kłopotliwe przeczenie
- Sylwetki. Ewa Kopacz minister zdrowia
- POSIEDZENIA KLINICZNE Instytutu "Pomnik-Centrum Zdrowia Dziecka" w I kwartale roku 2008
- Sagi rodzinne - Borkowscy
- Prośba o pomoc w realizacji filmu
- Dzień Reumatyzmu
- SMS z Krakowa - Pamięci Andrzeja Janusza
- Pediatrzy biją na alarm
- Zdaniem konsultanta - stomatologia zachowawcza
- W sprawie recept dla rencistów i emerytów
- Krajowe oferty pracy na dzień 26 listopada 2007 r.
- Nasza akademia - Katedra i Klinika Nefrologii, Dializoterapii i Chorób Wewnętrznych
- Nowe przepisy prawne
- Odznaczenia PTL
- Sportowe sukcesy w stolicy Tatr
- Listy - Czas pracy lekarza odbywającego specjalizację?
- Lista lekarzy i lekarzy dentystów, którzy od stycznia 2003 r. nie odebrali dokumentów "Prawo do wykonywania zawodu"
- Portrety Polskiej Medycyny
- 20 lat warszawskiego hospicjum
- Uważam, że...
- Groźba prywatyzacji
- ... dziś, tylko cokolwiek dalej - Minęło pół wieku...
- Bez znieczulenia
- Z radomskiej delegatury
- Rozbudowa na Inflanckiej
- ISO u dentysty
- Gorący temat: W exposé - o zdrowiu
- Czas pracy lekarzy
- PESEL pacjenta na każdej recepcie
- Numer 2007/12
- Stomatologia - NFZ niełaskawy dla stomatologii
- Listy: "Nowy Medyk" - poprawki historyczne
- Najlepsze szpitale - ranking "Rzeczpospolitej"
- Grypa - bezpłatne szczepienia dla seniorów
- JJJJJJJJJJJJąkanie
- styczeń
- 2008
- styczeń
- Chodzi nie tylko o pieniądze
- 75-lecie Instytutu Onkologii
- Uważam, że...
- MZ i NFZ wprowadzają zmiany
- Apel ORL
- Medycyna z empatią
- ZLO Żoliborz. Żoliborska placówka - najlepsza w kraju
- UWAGA, NADAL POTRZEBNI LEKARZE SĄDOWI!
- New York City Marathon 2007
- O punktach edukacyjnych
- Młodzieńcze idiopatyczne zapalenie stawów
- Konkurs - proza
- Dzieci też chorują na raka
- Sylwetki - Trzy życzenia noworoczne
- Wystąpienia Rzecznika Praw Obywatelskich
- Czas pracy lekarzy po 1 stycznia 2008 r.
- Stomatologia: z gwarancją czy bez gwarancji?
- SMS z Krakowa - Świąteczne szopki
- Kochajmy się!
- Deklaracja Warszawska
- W sprawie gwarancji
- Dokumentacja medyczna
- W stronę leków
- Nagrody "Menedżera Zdrowia"
- Alfabet jakości
- Rejestracja punktów edukacyjnych rozpoczęta
- Oferty pracy na dzień 26 listopada 2007 r.
- Życzenia dla systemu ochrony zdrowia w Polsce na rok 2008
- Wręczenie "Praw wykonywania zawodu" absolwentom AM, rocznik 2007
- Problem czy katastrofa?
- Z radomskiej delegatury
- Leki dla biednych
- Ciekawe
- Z Mazowsza
- Szumy uszne u dzieci
- SZPZLO Bródno - Usługi według potrzeb
- Język nasz giętki
- Epitafium
- Sagi rodzinne - Borkowscy
- "Szybki test do oznaczenia CRP" kontra zbędna kuracja antybiotykowa
- Jestem za - a nawet przeciw cz. I
- Literacka Nagroda "Nike"
- Numer 2008/01
- Bez znieczulenia
- Podróż w czasie
- Nowe przepisy prawne
- Stanowisko ORL w w sprawie wypowiedzi dr. Jacka Paszkiewicza, Prezesa Narodowego Funduszu Zdrowia
- luty
- Gorący temat - Jak wyceniać ZOZ-y?
- Język nasz giętki - Coraz pospoliciej
- Zdrowo pogadali
- Bez znieczulenia
- Nadzwyczajny IX Krajowy Zjazd Lekarzy Warszawa, 11-12 stycznia 2008 r.
- Biały Szczyt Warszawa, 21 stycznia 2008 r.
- Nowy oddział w Szpitalu Wolskim
- W stronę leków
- A to Polska właśnie
- Nowe przepisy prawne
- Sport - Lekarski Klub Żeklarski zaprasza
- Karta Praw Dziecka Śmiertelnie Chorego
- PODZIĘKOWANIA
- Uchwały i stanowiska ORL
- Nowa ustawa o ZOZ-ach w Sejmie
- Listy
- Czy OBPS, choroby opłucnej i śródpiersia to domena specjalistów?
- Wręczenie "Praw wykonywania zawodu" absolwentom AM, rocznik 2007 - cd.
- Fundacja "Pro Seniore"
- Niekorzystne interakcje NLPZ i tramadolu w praktyce klinicznej
- Z radomskiej delegatury
- Oferty pracy dzień 14 stycznia 2008 r.
- SMS z Krakowa - Tromtadracja
- Spotkanie z ratownikami TOPRa
- Prof. dr hab. Jan Nielubowicz
- Komisja Kształcenia Ustawicznego
- Sylwetki - Prof. dr hab. n. med. Leszek Pączek rektor AM w Warszawie
- Sesja noblowska
- Epitafium
- Nasza akademia - Katedra i Klinika Chirurgii Ogólnej, Transplantacyjnej i Wątroby
- 187 lat TLW
- Uwaga! Absolwenci AM, rocznik 1952-1958
- Sport - Mistrzostwa w strzelectwie
- Muzy i my - Pamiętnik przetrwania
- POSIEDZENIA KLINICZNE Instytutu "Pomnik-Centrum Zdrowia Dziecka" w II kwartale roku 2008
- Listy: stomatologia
- Numer 2008/02
- Jestem za - a nawet przeciw
- Z Mazowsza
- marzec
- 4 lutego - Światowy Dzień Walki z Rakiem
- O punktach edukacyjnych
- Zdaniem konsultanta: radioterapia
- Alfabet jakości
- Sylwetki: Paweł Sztwiertnia
- Listy
- UWAGA! PRAKTYKI!
- Nasza akademia - Katedra i Klinika Chorób Wewnętrznych i Endokrynologii
- W stronę leków
- Z radomskiej delegatury
- Sylwetki - Andrzej Jacyna, dyrektor MOW NFZ
- Nagrody im. św. Kamila
- Chronię życie
- Epitafium
- Uchwały ORL
- Leczenie zasypką
- Pilnie potrzebni lekarze orzekający o zdolności do służby wojskowej
- Uwaga! Absolwenci AM, rocznik 1952-1958
- Moim zdaniem - Marzenie
- Sepsa i meningokoki
- Oferty pracy na dzień 5 lutego 2008 r.
- Spływ kajakowy rzeką Wel
- Apel ORL w sprawie Fundacji "Pro Seniore"
- Obyczaje stare i nowe
- Z Mazowsza
- Nowe przepisy prawne
- Jubileusz pracy naukowej prof. Skopińskiej-Różewskiej
- Język nasz giętki
- Na święta wielkanocne
- Ile zarabiają lekarze
- APEL do naszego środowiska
- Muzy i my
- Listy: stomatologia
- Staże w Paryżu
- Obwieszczenia OKW
- Gorący temat - Sejmowa debata o zdrowiu
- Przełamywanie barier w kształceniu młodych lekarzy - - zapowiada minister zdrowia Ewa Kopacz
- Nowości wydawnicze - Na początku był lęk
- Numer 2008/03
- Spotkania opłatkowe
- Cichy zabójca IZG
- Zakon Kawalerów Maltańskich - Walczący lekarze czy leczący żołnierze?
- Bez znieczulenia
- Lepsze czasy dla Mazowsza
- 2007 - Działalność Rady MOW NFZ
- Życiowe pasje: Krzysztof Popowski
- kwiecień
- Ogłoszenia sportowe
- Korporacyjna integracja przy zielonym stoliku
- Uwaga! WYMAGANIA SANITARNE! TERMINY!
- Pamięci prof. Zawadowskiego
- Stomatologia - Jubileusz absolwentów AM z roku 1957
- Dom Medyka, czyli jak w tym Kole bywało
- Marzec - Miesiąc Świadomości Raka Jelita Grubego
- Epitafium
- Nowe kontrakty dla szpitali
- Ciekawe
- Sport - Wiadoma rzecz - stolica
- Sprawozdanie przewodniczącego ORL za rok 2007
- Z radomskiej delegatury
- Słucham?
- Język nasz giętki - Supletywizm
- Bez znieczulenia
- Uwaga! Absolwenci AM, rocznik 1952-1958
- UWAGA! NADAL POTRZEBNI LEKARZE SĄDOWI!
- SPZ ZOZ Targówek - Jedyny taki w Warszawie
- Artyści wspierają dzieci chore na SM
- Muzy i my
- Miłość w czasach okupacji cz. I
- Sylwetki: Marek Wójtowicz, nowy dyrektor MOW NFZ
- Wokół Białego Szczytu
- Nowe przepisy prawne
- W PROGRAMIE OBRAD XXVI OKRĘGOWEGO ZJAZDU LEKARZY OKRĘGOWEJ IZBY LEKARSKIEJ W WARSZAWIE
- Zdaniem konsultanta: endokrynologia
- W stronę leków
- Moim zdaniem - Koleżeństwo
- Z Sądu Najwyższego - Godziny nadliczbowe tylko do odbioru
- Czy lekarz prawy musi znać prawo?
- Z Mazowsza
- XVIII spotkanie Szkoły Pneumonologii PTChP
- Hamburger, cola i zespół metaboliczny
- Numer 2008/04
- Gorący temat - Etiuda ewolucyjna
- Rekomendacje konferencji Białego Szczytu z dnia 19 marca 2008 r.
- Pożegnanie ze stażem
- Krajowe oferty pracy na dzień 4 marca 2008 r.
- Sport - Jak to na igrzyskach ładnie
- maj
- Katedra i Klinika Gastroenterologii i Chorób Przemiany Materii
- Listy
- Medale im. Doktora Jerzego Moskwy
- XVII Konferencja Naukowa z Warsztatami Endoskopowymi
- APEL do lekarzy praktykujących w płockim okręgu sądowym
- Uwaga! TERMINY! WYMAGANIA SANITARNE!
- Z Mazowsza
- Międzynarodowa konferencja stomatologiczna
- I Ogólnopolski Turniej Koszykówki o Puchar Prezesa Tarnowskiej Izby Lekarskiej
- Krajowe oferty pracy na dzień 2 kwietnia 2008 r.
- XXVI Okręgowy Zjazd Lekarzy OIL w Warszawie, 29 marca 2008 r.
- Grajmy w ringo!
- Kiedy będą kartki?
- Konsultant czy ordynator?
- Miłość w czasach okupacji cz. II
- VII Puchar Mazowsza MEDYKÓW w Strzelectwie Sportowym
- Sylwetki - Marek Krawczyk, rektor Warszawskiego Uniwersytetu Medycznego:
- Brakuje lekarzy, a szpitale są zadłużone
- Uchwały XXVI OZL
- Alfabet jakości
- Uchwały ORL
- Nowe przepisy prawne
- Moim zdaniem - Brak pomyślunku
- Spotkanie Związku Pracodawców Mazowieckiego Porozumienia Szpitali Powiatowych
- W stronę leków
- Nie dla decyzji prezesa NFZ
- Głosy z Wiejskiej
- Z radomskiej delegatury
- Powszechna równość
- SPZZLO Warszawa-Żoliborz - Największy w stolicy
- Upamiętnienie Marca '68
- Dla kolarzy
- Obwieszczenia Komisji Wyborczej
- Ponawiamy APEL w sprawie transplantologii
- Numer 2008/05
- Czy lekarz prawy musi znać prawo? - cz. II
- Język nasz giętki - Czy "żeśmy" jest poprawne?
- Odznaczenia "LAUDABILIS"
- SMS z Krakowa - Wszędzie polityka...
- Muzy i my - Z Don Kichotem w tle
- czerwiec
- Debaty o zdrowiu
- Z Mazowsza
- Polacy w WHO - cz. I: Bangladesz
- Moim zdaniem - Szczere wyznanie łapówkarza
- W pętach mitu
- TK w sprawie KEL
- Refundacja leków a powstanie styczniowe
- Spisek gołębicy
- Sport - Grajmy w ringo!
- Ciekawe - Jaskra torebkowa
- Uważam, że...
- Listy - Wolne łóżka
- Prywatyzacja - mit i rzeczywistość
- Od lipca nowe umowy
- Stanowiska i uchwały ORL
- Krajowe oferty pracy na dzień 5 maja 2008 r.
- Sylwetki - Wojciech Matusewicz, nowy dyrektor Agencji Oceny Technologii Medycznych
- I co dalej, emerycie?
- Świadczenia stomatologiczne - potrzeby i finansowanie
- "LIDER RYNKU 2008 EURO LIDER"
- Głosy z Wiejskiej
- Nasze szpitale: Ostrów Mazowiecka
- Sport - Bocianie Gniazdo
- Zagrożenie jaskrą
- Czy lekarz prawy musi znać prawo? - cz. III
- Dlaczego topnieją kadry medyczne?
- Nowe przepisy prawne
- Epitafium
- Tego przegapić nie można!
- Z radomskiej delegatury
- Bez znieczulenia
- Sport - Dla kolarzy
- Ciekawe
- Stomatologia - Razem możemy więcej!
- Numer 2008/06
- Chrońmy oczy!
- SMS z Krakowa
- Wolny zawód: lekarz
- Język nasz giętki - Słowniki w naszym domu
- lipiec
- System opieki zdrowotnej - słabości, potrzeby, możliwości
- SMS z Krakowa - Wydmuszki
- Język nasz giętki - Usta-usta
- Obradowali menedżerowie z Mazowsza
- Dlaczego warto rzucić palenie?
- Uwaga! Wzrasta składka członkowska!
- ... dziś, tylko cokolwiek dalej - Wojenna odyseja
- Środki unijne dla służby zdrowia
- Bez znieczulenia
- Zdaniem konsultanta: audiologia i foniatria - Dziedzina młoda, ale potrzebna
- Porozmawiajmy o książkach - Próba rekonstrukcji
- O JGP
- Głosy z Wiejskiej
- Sport - Złoto dla zuchwałych
- Kleszcze atakują
- Nowe przepisy prawne
- STOP gruźlicy
- Epitafium
- Stomatologia - Gwarantowane świadczenia i materiały stomatologiczne
- Nasz uniwersytet - Zakład Chorób Błony Śluzowej i Przyzębia
- Dzieci w niebezpieczeństwie
- Rynek leków i wyrobów medycznych
- Sport - Dla kolarzy
- W stronę leków
- Z radomskiej delegatury
- Epidemia astmy
- Wszystko zależy od punktu wyjścia
- Sejm w sprawie transplantacji
- Uchwały ORL
- Szczypta optymizmu
- Wymagania sanitarne - terminy
- Przemyślenia nad wierszami Pawła Grabowskiego
- Z Mazowsza
- Sylwetki - Prof. M. Gregg Bloche, M.D. J.D.:
- Numer 2008/07-08
- Wirtualny klucz
- Krajowe oferty pracy na dzień 2 czerwca 2008 r.
- wrzesień
- Swojak w rządzie czyli wybór konia
- Konkurs im. prof. Misiewicz
- MZ w sprawie stażu podyplomowego
- Wędrówki po regionie: Przasnysz
- Biblioteka Fundacji Hospicyjnej
- Nie zgadzam się na prowadzenie polityki tam, gdzie decyduje się o losie polskich pacjentów
- Katedra i Klinika Chirurgii Ogólnej i Transplantacyjnej
- Głosy z Wiejskiej
- VII Ogólnopolski Plener Malujących Lekarzy Szczecin 2008
- 35 lat dializoterapii w Pruszkowie
- Nowości wydawnicze
- Wolffiana 2008
- Komisja ds. Kontaktów z NFZ i Samorządami Terytorialnymi informuje
- Światowy Dzień Pracownika Ochrony Zdrowia na Bemowie
- Po konkursie na fraszkę medyczną
- Finansowanie rehabilitacji na Mazowszu
- Złote spotkanie po pół wieku (1952 - 1958 - 2008)
- Postępy w hepatologii
- Badania cukrzycy
- Nowe przepisy prawne
- Krajowe oferty pracy na dzień 2 września 2008 r.
- Język nasz giętki - Paronimy
- Stomatologia - Leczenie stomatologiczne chorych zakaźnie i z HIV
- Kongres medycyny sportowej
- II Mistrzostwa Polski Lekarzy w Siatkówce Plażowej
- Wskaźniki zdrowia
- Słucham? - cz. II
- Uchwały i stanowiska ORL
- Eros na Olimpie
- Jesienne zmory
- SMS z Krakowa - Lato, lato i po...
- Wrzesień 1939 - Pamiętnik lekarza
- Z radomskiej delegatury
- Uwaga! Absolwenci PAM i AM w Lublinie!
- Żyły i żylaki
- Jakość życia z astmą
- Konkurs prozatorski rozstrzygnięty
- Mistrzostwa w strzelectwie
- Posiedzenia kliniczne Instytutu "Pomnik-Centrum Zdrowia Dziecka" w X 2008 r.
- Wielcy odchodzą
- W czerwcu br. Warszawski Uniwersytet Medyczny przyznał tytuł doktora honoris causa profesorowi dr. hab. n. med. Jerzemu HOŁOWIECKIEMU
- Numer 2008/09
- Uważam, że...
- Bez znieczulenia
- Z Mazowsza
- październik
- Album libijski - Wspomnienia dr. Tekielego
- Setne urodziny Profesora
- Z radomskiej delegatury
- Z Mazowsza
- Bez znieczulenia
- Uchwały ORL
- Głosy z Wiejskiej
- MZ w sprawie opłat za wpis do rejestru podmiotów prowadzących kształcenie podyplomowe
- Język nasz giętki - Dosłownie nie musi znaczyć dobrze
- Ciekawe
- Moim zdaniem - Ucz się, lekarzu, ucz...
- XX spotkanie Szkoły Pneumonologii PTChP - Rzadkie - ciekawe - trudne
- Kongres Federacji Katolickich Stowarzyszeń Lekarskich
- POSIEDZENIA KLINICZNE Instytutu "Pomnik-Centrum Zdrowia Dziecka" w 2008 r.
- Pilotaż okazał się fikcją
- Punkty edukacyjne - czas na podsumowanie
- SMS z Krakowa - Generalna klapa
- Moi Profesorowie
- Symonia serc
- Stanowisko ORL
- Krajowe oferty pracy na dzień 8 września 2008 r.
- Warszawsko-Otwocki Oddział PTChP informuje
- Sport
- Trudne pytania
- Punkty edukacyjne
- Uroczystość na Inflanckiej
- Nowe przepisy prawne
- Uwaga! Absolwenci PAM i AM w Lublinie!
- Sezon grypy
- W stronę leków
- Opieka zdrowotna czy sprzedaż świadczeń?
- Lekarski bal andrzejkowy
- Jazdów
- Na Dzień św. Łukasza
- Nasz uniwersytet - Wiekowa tradycja, nowe perspektywy
- Wieczór świętojański po Twardowsku
- 24 października KONFERENCJA Punkty edukacyjne
- Numer 2008/10
- Jubileusz PTH
- Uważam, że...
- Druga młodość Inflanckiej
- 18 października Światowy Dzień Menopauzy i Andropauzy
- Kraj Kwitnącej Wiśni
- listopad
- Medyczny Nobel 2008
- Spisek dyrektorów
- Warszawsko-Otwocki Oddział PTChP informuje
- Moi Profesorowie - cz. II
- Głosy z Wiejskiej
- Z Mazowsza
- Opieka zdrowotna czy sprzedaż świadczeń? - cz. II
- XVIII Żeglarskie Mistrzostwa Polski Lekarzy
- Konsylium pilnie potrzebne
- Więcej porodów - większy szpital
- Unikalny czy unikatowy?
- Stomatologia - Rok polskiej implantologii
- Deklaracja Gdańska
- Nasze medale w Garmisch-Partenkirchen
- Listy - W sprawie punktów edukacyjnych
- Sport - V Turniej Medyków w Tenisie Ziemnym
- Specjalizacja lekarska - droga w nieznane
- Standardy postępowania w IZG
- NIE dla meningokoków!
- Z radomskiej delegatury
- Harmonizacja leków
- Muzy i my - Autor: Sołżenicyn
- Moim zdaniem - Ostatni dzwonek
- Śladem Mikołaja Kopernika - lekarza i naukowca
- Krajowe oferty pracy na dzień 6 listopada 2008 r.
- SMS z Krakowa
- Punkty edukacyjne - czas na podsumowanie
- Jak się szkolić?
- Uchwały ORL
- Ciekawe - Zęby ze świeżym połyskiem
- Uważam, że...
- Wędrówki po regionie - Rudka
- Niskie wyceny JGP w urologii
- NFPI - Szwedzki system ubezpieczeń na rzecz pacjentów
- Nowe przepisy prawne
- Bez znieczulenia
- W niewoli za długi. Polacy w WHO - cz. II: Fidżi
- Numer 2008/11
- Uwaga! Składki!
- Lekarz, misjonarz, arcybiskup
- Epitafium
- Zarażam radością
- styczeń
- 2009
- styczeń
- Uważam, że...
- Długi szpitali
- Nagrody "Menedżera Zdrowia"
- "Misie" i "cisie"
- Epitafium
- Debata o zdrowiu
- Niewysłane listy
- Wypadki drogowe i program TRAKT
- Listy - Groźba zapaści leczenia klinicznego
- Nowości wydawnicze
- Muzy i my - Pozornie nieistotne
- Andrzejkowy bal lekarzy
- Z Mazowsza
- O kontraktach na rok 2009
- Wręczenie "Praw wykonywania zawodu"
- SMS z Krakowa - Świąteczne niespodzianki
- Telemedycyna - dlaczego?
- Życiowe pasje: K. Schreyer
- Moim zdaniem - Kto odpowiada za zdrowie
- Nowe przepisy prawne
- Specjalizacja w dziedzinach stomatologicznych
- Z radomskiej delegatury
- V Turniej Medyków w Tenisie Ziemnym
- Gorący temat - Zmieniamy stolicę
- Bez znieczulenia
- "Wprost" przeprasza lekarzy
- "Postępy w chirurgii i transplantacji wątroby"
- Kongres pulmonologów w Berlinie
- Rok Wielkiego Jubileuszu
- Specjalizacje - i co dalej?
- Strach ma wielkie oczy
- Apel ORL
- VII Mistrzostwa Polski Lekarzy i Pracowników Ochrony Zdrowia w Ringo
- Głosy z Wiejskiej
- Wędrówki po regionie - Radom
- Gloria Medicinae
- Pikieta lekarzy i pielęgniarek
- Ogólnopolski Konkurs Fotograficzny Lekarzy "Okiem eskulapa"
- Numer 2009/01
- Uchwały i stanowiska ORL
- I co dalej?
- Po zjeździe kardio- i torakochirurgów
- luty
- X-lecie Polskiego Towarzystwa Medycznego w Mołdawii
- Nowe przepisy prawne
- Wielki Nauczyciel i Mistrz Chirurgii
- Groźna cyberprzestrzeń i wirtualny świat
- SMS z Krakowa - Polowanie na muchy
- Prof. Tołłoczko w Polskiej Akademii Umiejętności
- Światowe forum chirurgiczne w Warszawie
- Epitafium
- Nowy kształt Szpitala św. Rodziny
- Z Mazowsza
- Telemedycyna - dlaczego?
- Na wypalonym świeczniku
- O tym myślcie, będąc lekarzami
- Spotkanie opłatkowe w Radomiu
- Święta Apolonia - imieniny 9 lutego
- Do NFZ: Prosimy nas nie upokarzać
- Muzy i my - Proza przepełniona miłością
- Sport - XI Mistrzostwa Polski Lekarzy
- Lekarz a funkcjonariusz publiczny
- Z radomskiej delegatury
- Głosy z Wiejskiej
- Łuszczyca - choroba stygmatyzująca
- Czekaliśmy na ten dzień
- Bez znieczulenia
- Uchwały ORL
- GEZnO - czyli Górskie Ekstremalne Zawody
- Minister zdrowia Ewa KOPACZ
- Rak płuc
- List z Chicago
- Uważam, że...
- Francuski model odpowiedzialności za szkody doznane przez pacjentów
- Zakrzepica
- Pamiętaj o sercu
- UWAGA! PRAKTYKI!
- Wróć bez HIV
- Polacy w WHO - cz. III: Algieria
- GIST
- Język nasz giętki - Skróty są modne
- Determinacja Rzecznika Praw Obywatelskich
- WYBORY DELEGATÓW NA OKRĘGOWY ZJAZD LEKARZY OKRĘGOWEJ IZBY LEKARSKIEJ W WARSZAWIE VI KADENCJI: 2009-2013
- Numer 2009/02
- Gorący temat - Dlaczego w samorządzie
- To trzeba przeczytać
- W obronie praw dziecka
- RPO o prawach kobiet rodzących
- HCV: cicha epidemia
- Krajowe oferty pracy na dzień 14 stycznia 2009 r.
- W sprawie leczenia stomatologicznego na Mazowszu
- marzec
- Rozszerzone badania chorób metabolicznych u noworodków
- Nowotwory - Terapia nadziei
- U nas w samorządzie - Jak wybieramy
- Telemedycyna - dlaczego?
- VII Ogólnopolska wystawa malarstwa lekarzy
- Nadwrażliwość na tytan
- Nagroda im. św. Kamila
- Sport - Wspomnienia z rajdu w Pieninach
- Dr Janusz Meder o swoich honorariach za szkolenia lekarzy
- Epitafium
- Krajowe oferty pracy na dzień 12 marca 2009 r.
- 7-milowe buty 50-letniej medycyny
- Uwaga! Absolwenci AM i WUM!
- Europejskie finansowanie badań medycznych
- Sprawiedliwość po latach
- Medycy w Powstaniu Warszawskim
- Polsko-ukraińska konferencja pneumonologiczna
- Na marginesie - Plan B czy plan be?
- Komisja Europejska chce poprawić wskaźniki dawstwa narządów
- 100 wpływowych osób w ochronie zdrowia 2008
- Przerabiamy Gruzinów na Polaków
- Apetyt na życie - 100-lecie dr Zofii Górnickiej
- Bez znieczulenia
- Z radomskiej delegatury
- List intencyjny Warszawskiego Uniwersytetu Medycznego i Samorządu Województwa Mazowieckiego
- Medycyno, dokąd zmierzasz?
- 35-lecie dializoterapii w Siedlcach
- Cogito
- Uważam, że...
- VI Mazowieckie Dni Chirurgiczne
- Podziękowania z Gruzji
- Cena małej stabilizacji
- Nowe przepisy prawne
- Bój się raka!
- Na szczytny cel
- SMS z Krakowa - Róbmy swoje
- Głosy z Wiejskiej
- Numer 2009/03
- Język nasz giętki
- "Ratujemy polskie szpitale"
- Listy - O takich lekarzach powinniśmy mówić!
- Z Mazowsza
- kwiecień
- Minister Zbigniew RELIGA do delegatów XXIII Sprawozdawczo-Wyborczego Okręgowego Zjazdu Lekarzy w Warszawie
- Święto dentystów
- Muzy i my - Albert Du Aime
- VI Kongres Polskiego Towarzystwa Flebologicznego
- 50-LECIE ABSOLUTORIUM rocznik 1954-1959
- Pomóżmy Koledze!
- Balicki - Kochaniak: 1 do 0
- III Konferencja Medycyny Ubezpieczeniowej
- Nowe przepisy prawne
- Zakład Immunologii Klinicznej Instytutu Transplantologii WUM
- Wspomnienie o profesorze Edwardzie RUŻYLLE (1909-2009)
- Wspomnienie o Profesorze
- Krajowe oferty pracy na dzień 12 marca 2009 r.
- Uważam, że...
- Co z ZOZ-ami w 2009 r.?
- Sport - Klub Rowerowy Okręgowej Izby Lekarskiej w Warszawie zaprasza
- Bez hamulców
- Głosy z Wiejskiej
- Finał Konkursu Lekarz roku 2008 Ziemi Radomskiej
- SMS z Krakowa
- Epitafium
- Brytyjski system kompensacji szkód medycznych - gwarancyjna odpowiedzialność państwa
- Alarm dla Warszawy
- Z Mazowsza
- Bez znieczulenia
- Profesor Zbigniew Religa nie żyje
- Ciche zagrożenie
- Sekcja Historyczna PTL zaprasza
- Zbigniew Religa doktor honoris causa warszawskiej Alma Mater
- Podziękowania
- Z radomskiej delegatury
- Medale Akademii Polskiego Sukcesu
- Profesor Edward Rużyłło - Życiorys na dwa życia
- Język nasz giętki - Z angielskiego na polski
- Uchwały ORL
- Nie ufaj pozorom
- Cena małej stabilizacji
- Numer 2009/04
- Krzesło Dwudziestolecia
- maj
- XII Bal Azetesiaków AM w Warszawie - złota jesień
- Sprawozdanie Okręgowego Sądu Lekarskiego za rok 2008
- Z Mazowsza
- Choroby płuc u dzieci
- SMS z Krakowa - Pochwała kryzysu
- Epitafium
- Głosy z Wiejskiej
- Jerzy Wunderlich - najlepszy lekarz wśród redaktorów
- I Ogólnopolski Konkurs Poetycki - Puls słowa
- Nowotwory u mężczyzn
- Klub Strzelectwa Sportowego FENIKS
- Druki w hospicjum domowym
- Profesor Edward Rużyłło - Życiorys na dwa życia
- Sport - Bocianie Gniazdko
- Bez znieczulenia
- Sprawozdanie Okręgowego Rzecznika Odpowiedzialności Zawodowej za rok 2008
- Metamorfozy Szpitala przy Barskiej
- Pomóżmy Koledze!
- Mazowiecki Oddział Wojewódzki NFZ - Doczekaliśmy się dyrektora
- Oświadczenie Komisji Etyki Okręgowej Rady Lekarskiej
- XXVII Okręgowy Zjazd Lekarzy OIL w Warszawie pod znakiem kształcenia
- Okiem młodego lekarza dentysty
- Prof. Mieczysław Obtułowicz - Wspomnienia pacjenta i lekarza
- Znane kobiety Wilna - Dr Barbara Burbo
- Sekcja Historyczna PTL zaprasza
- Sprawozdanie przewodniczącego ORL za rok 2008
- Język nasz giętki - Łącznik steruje znaczeniem
- "Wiecha" na Inflanckiej
- Liderzy Medycyny 2008
- Przedsiębiorstwo społeczne na Woli?
- Modernizacja Wojewódzkiego Szpitala Zakaźnego w Warszawie
- W trosce o rozwój medycyny i farmacji
- 10 lat SPZZLO na Żoliborzu
- Sprawozdanie Okręgowej Komisji Rewizyjnej za rok 2008
- Superrejestr
- Uchwały ORL
- Abp Henryk HOSER, SAC, Biskup Warszawsko-Praski, do Przewodniczącego Okręgowej Rady Lekarskiej Andrzeja WŁODARCZYKA
- Byłem w Kolonii
- Krajowe oferty pracy na dzień 4 maja 2009 r.
- Klub Rowerowy Okręgowej Izby Lekarskiej w Warszawie zaprasza
- Uważam, że...
- Planowane imprezy Lekarskiego Klubu Turystycznego "Pro-Mile" w Kozienicach
- Katedra i Zakład Mikrobiologii Lekarskiej
- Towarzystwo Lekarskie Warszawskie zaprasza
- Na marginesie - Profilaktyka czy fikcja
- Numer 2009/05
- Nowe przepisy prawne
- Zawał transplantologii
- Marne pożytki z reformy
- czerwiec
- Głosy z Wiejskiej
- Akromegalia - od objawów klinicznych do rozpoznania
- Krajowe oferty pracy na dzień 4 maja 2009 r.
- Ciekawe
- PODZIĘKOWANIE
- Klub Rowerowy Okręgowej Izby Lekarskiej w Warszawie zaprasza
- Uchwały XXVII Okręgowego Zjazdu Lekarzy
- Niemieckie ustawodawstwo wobec szkód wyrządzonych przez szczepienia ochronne
- Język nasz giętki - Czy wywiad się zbiera?
- Centrum Obrazowania Biomedycznego w Kajetanach
- Nowości wydawnicze
- O sytuacji w Ciechanowie
- Z polisą na zdrowie
- Grafika ASP w WUM
- Bezpłatny dostęp do bazy DynaMed
- Z Mazowsza
- Sezon motocyklowy rozpoczęty
- Wspomnienie o dr. n. med. Andrzeju KURPIŃSKIM
- Uchwały ORL
- Rak szyjki macicy - Szczepienia przeciwko HPV to nie wszystko
- Z radomskiej delegatury
- MediCodex Script - CD prezent dla lekarzy
- Waldorff jakiego nie znamy
- Kardiolog-informatyk-wynalazca. Profesor Mariusz Jan Stopczyk
- I Ogólnopolski Konkurs Poetycki Puls słowa
- Sport - Jurajskie zdobycze
- W ringo może grać każdy!
- Muzy i my - Nie tylko samba
- Stanowiska XXVII Okręgowego Zjazdu Lekarzy
- Od Buczacza do powstańczej Warszawy - cz. I
- XX-lecie odrodzonego samorządu lekarskiego
- Z perspektywy Brukseli
- Listy: stomatologia - Okiem początkującego lekarza dentysty
- Planowane imprezy Lekarskiego Klubu Turystycznego "Pro-Mile" w Kozienicach
- Nasz uniwersytet - Zakład Radiologii Klinicznej
- Numer 2009/06
- Na marginesie - Dajmy szansę "pomyleńcom"
- Bez znieczulenia
- SMS z Krakowa - Na Wawel, na Wawel...
- Nowe przepisy prawne
- lipiec
- Przed wakacjami
- Uchwały ORL
- NFZ - aktualizacja
- Nasz uniwersytet - Katedra i Klinika Dermatologii i Wenerologii
- Biblioteka ze szczególnym przesłaniem
- Epitafium
- Wojna oczami dziecka - od Buczacza do powstańczej Warszawy
- Język nasz giętki - rak piersi czy sutka?
- Minister Zdrowia Ewa Kopacz: Zapłacimy za nadwykonania
- SMS z Krakowa - Sława i chała
- W Warszawie - koordynowana autonomia
- Biustonosz izbowy
- Uwaga! Absolwenci AM w Warszawie, rocznik 1979
- Na marginesie - Wycieczka w Himalaje
- Bez znieczulenia
- Kongres Implantologiczny OSIS-EDI
- Uważam, że...
- W stronę leków
- Rocznik 1959
- Odznaczenia dla dr Marty Brzostowskiej i dr. Józefa Hornowskiego
- Wspomnienia z Powstania Warszawskiego
- Listy
- Biała Księga RPO
- Głosy z Wiejskiej
- Krajowe oferty pracy na dzień 15 czerwca 2009 r.
- Z Mazowsza
- U nas w samorządzie
- Obowiązek zgłaszania zatruć
- Oberwanie chmury w Warszawie - Podtopione szpitale
- Order Świętego Stanisława dla nestora chirurgii polskiej
- Nowe przepisy prawne
- Nowa siedziba akademickiej chirurgii stomatologicznej
- Muzy i my - Bańka Tiepolo
- Numer 2009/07-08
- O 'fałszowaniu' dokumentacji lekarskiej
- Z radomskiej delegatury
- wrzesień
- Nasze 50-lecie
- Radomski Szpital Specjalistyczny - Problem pozostał
- Jeśli mordują się w tym zawodzie, niech odejdą
- Izba rozmawia z MOW NFZ
- Z Mazowsza
- Sport - Trzydzieści medali na trzydziestolecie Krzysztof Makuch
- Dlaczego pacjenci nie biorą leków?
- BENEVOLENTI dla prof. Teresy Ostrowskiej
- Balonikowanie
- Epitafium
- Sport - Sekcja golfa zaprasza
- W oparach absurdu - Paszkiewicz oskarża Włodarczyka
- Krajowe oferty pracy na dzień 29 sierpnia 2009 r.
- Drogami i siłami natury
- Idę na medycynę
- Sport - Sporty wytrzymałościowe latem
- SAMORZĄD WOJEWÓDZTWA PRZEKSZTAŁCI 6 SPZOZ-ów W SPÓŁKI
- Przekształcenia - za i przeciw
- Nowe przepisy prawne
- Stomatologia domaga się zmian
- Mój Wrzesień 1939
- 23. sesja Szkoły Pneumonologii
- Wirtualna medycyna
- Woy-Wojciechowskich śpiewnik dla dzieci
- Głosy z Wiejskiej
- Europejski Kongres Implantów Słuchowych u Dzieci
- Na marginesie
- Wspomnienia z Powstania Warszawskiego (cz. II)
- Moje życie z książką
- Kongres Europejskiej Akademii Alergologii i Immunologii Klinicznej
- Bez znieczulenia
- Sport - Garmisch-Partenkirchen 2009
- W stronę leków
- Wędrówki po regionie - Kozienice
- Uważam, że...
- Numer 2009/09
- Pozory w ochronie zdrowia
- październik
- Pokaż lekarzu...
- Kłopoty z imiesłowami (1)
- Sport - Zawody strzeleckie
- Nowe przepisy prawne
- Na marginesie
- SMS z Krakowa - Przed jubileuszem
- "Teraz Polska" za kształcenie w endokrynologii
- Głosy z Wiejskiej
- Epitafium
- W stronę leków
- Moje kontakty z Rheną Schweitzer-Miller
- Muzy i my - IX ogólnopolski plener malujących lekarzy
- Gorący temat - Dla Lotniczego Pogotowia Ratunkowego
- Inauguracja
- Pożegnanie Profesora Janusza Piekarczyka
- Sagi rodzinne: Skórczewscy-Nowotni-Walcowie
- Muzy i my - Grażyna Pacocha
- Bez znieczulenia
- Uchwały ORL
- Sport - V zlot lekarzy-motocyklistów
- Z Mazowsza
- Poślizg niekontrolowany
- O wylewaniu dziecka z kąpielą...
- Zakład Anatomii Prawidłowej i Klinicznej Centrum Biostruktury WUM
- Krajowe oferty pracy na dzień 17 września 2009 r.
- Z radomskiej delegatury
- Poradnik dla znajomych
- Nauka - nanomedycyna, nanoonkologia
- Egzamin z ginekologii
- Symfonia Serc
- Powiadam wam - myjcie się!
- Uważam, że...
- Depresja - nowe ujęcie
- Nowa generacja implantów słuchowych dla najmłodszych
- Zdrowie jest piękne
- Kardiolodzy oceniają
- Numer 2009/10
- XVI Lekarski Rajd Rodzinny Lekarskiego Klubu Turystycznego "Pro Mile" z Kozienic
- listopad
- Pro memoria - Marek Edelman 1919-2009
- Wędrówki po regionie - Lipsko
- Tablica katyńska w Lublinie
- Z Jakubem Szulcem, wiceministrem zdrowia, rozmawia Bartłomiej Leśniewski
- Początki terminowania
- Apel PTChP
- PODZIĘKOWANIA
- Epitafium
- Centralna Inauguracja Roku Akademickiego 2009/2010 Uczelni Medycznych
- Bez znieczulenia
- 50-lecie Szpitala Kolejowego w Pruszkowie
- Uważam, że...
- Wybory Delegatów Kadencja 2009-2013
- Becikowy chaos
- Głosy z Wiejskiej
- Język nasz giętki - Kłopoty z imiesłowami (2)
- Wspomnienie lata. Spływ kajakowy Marózką
- SMS z Krakowa - Kworum do pozazdroszczenia
- W stronę leków
- Krajowe oferty pracy na dzień 15 października 2009 r.
- Pozory moralne cz. III
- Święty spokój
- Dorobek Kongresu Towarzystwa Chirurgów Polskich
- Sprawa likwidacji Specjalistycznego Szpitala Wojewódzkiego w Ciechanowie
- Nie o taki koszyk walczyliśmy
- Specjalistów wciąż brak
- Informatyka w medycynie
- Z Mazowsza
- Debata o zdrowiu
- Nowe przepisy prawne
- 60 lat po dyplomie - Rocznik 1944-1949
- Nobel za Fausta
- Ratujmy zbiory specjalne Głównej Biblioteki Lekarskiej
- Obwieszczenia
- "Medycyna, świat, ludzie"
- Krzysztof Makuch uhonorowany odznaczeniem "Zasłużonemu Polskie Towarzystwo Lekarskie"
- Rzecznik Praw Pacjenta Krystyna Barbara Kozłowska
- Numer 2009/11
- Nie ulegajmy panice! - Grypa AH1N1v
- Strony świata cz. II
- Z radomskiej delegatury
- grudzień
- O co walczyła warszawska ORL w kadencji 2005-2009
- Władze nowej kadencji
- XXVIII Okręgowy Zjazd Lekarzy OIL
- Okręgowy Rzecznik Odpowiedzialności Zawodowej kadencja 2009-2013 prof. zw. n. med. Zbigniew Czernicki
- XXVIII Sprawozdawczo-Wyborczy Okręgowy Zjazd OIL w Warszawie 12-13 grudnia 2009 r.
- Odznaczenia "LAUDABILIS"
- Propedeutyka medycyny Stefana Krusia
- Z Mazowsza
- Profilaktyka w Centrum Onkologii
- SMS z Krakowa - Kto leczy darmo, na darmo leczy...
- Członkowie OIL w Warszawie, którzy najlepiej zdali LEP
- Głosy z Wiejskiej
- Nasze ZOZ-y
- Głuchota w dzieciństwie
- Język nasz giętki - Wyrazy mylone, czyli paronimy
- Uważam, że...
- Sprawozdanie Okręgowego Rzecznika Odpowiedzialności Zawodowej
- Nowości literackie
- Przewodniczący Okręgowej Rady Lekarskiej w Warszawie kadencja 2009-2013 Mieczysław Szatanek
- Uchwały ORL V kadencji
- Bez znieczulenia
- Aneks nie oznacza utrzymania wielkości kontraktu - mówi Barbara Misińska
- Sprawozdanie Okręgowego Sądu Lekarskiego
- Z radomskiej delegatury
- Nowe przepisy prawne
- Wielka przeprowadzka
- Sprawozdanie Okręgowej Komisji Rewizyjnej
- Dziennikarze wyręczają urzędników
- Trzy życzenia
- Życzenia
- Wędrówki po regionie - powroty
- Sesja Noblowska
- Projekt szpitala pediatrycznego
- Sport - Bieg Katorżnika upadla, poniża, miesza z błotem...
- Epitafium
- Będziemy mieli chór a może i...
- Zaproszenie do chóru
- Obwieszczenia i komunikaty
- Kreowanie polityki zdrowotnej
- Krajowe oferty pracy - na dzień 27 listopada 2009 r.
- HOSPICJUM - Dzieło dobrych ludzi
- styczeń
- 2010
- luty
- Minister Ewa Kopacz z wizytą w naszej nowej siedzibie
- Moja reforma zdrowia
- Wiązadło jest w butach
- Moja wędrówka wśród chorych: Tworki
- Nowa przychodnia na Bródnie
- Najbardziej wpływowi w ochronie zdrowia
- Ostrożniej z antybiotykami
- X Krajowy Zjazd Lekarzy "nie do końca jubileuszowy"
- Krajowe oferty pracy - na dzień 8 lutego 2010 r.
- Bez znieczulenia
- Implanty słuchowe - sympozjum na Kubie
- WIELKI LEKARZ. Profesor Stefan Wesołowski (16.08.1908 - 26.12.2009)
- Obwieszczenia i uchwały
- Sukces roku w ochronie zdrowia
- Z radomskiej delegatury
- Rządy komitetów kolejkowych
- Trudne, ale piękne lata
- W stronę leków
- Podziękowanie
- Z Mazowsza
- Rocznicowe zjazdy lekarzy
- Niewidoczne chwasty medycyny
- Pamięci Profesora Stefana Wesołowskiego
- NFZ w codziennej praktyce lekarza specjalisty
- Nasi w Naczelnej Izbie Lekarskiej
- Głosy z Wiejskiej
- Wspólny kierunek studiów WUM i UW
- Współpraca WUM i WIM
- Pośladek z igłą
- Sport - XII Mistrzostwa Polski Lekarzy w Kolarstwie Górskim
- Nasz uniwersytet - Zakład Ortodoncji
- Zapomniany wzajemny szacunek
- Szpitale przyjazne kombatantom
- Epitafium
- SMS z Krakowa - Trudne zwycięstwo...
- Łazienki
- Nowy prezes Naczelnej Rady Lekarskiej
- Gorący temat - Czym dziś jest interna?
- Sukces chóru
- Rozterki Prezesa
- Nowe przepisy prawne
- Szczepionka przeciwko pneumokokom
- Numer 2010/02
- Cała para w gwizdek
- marzec
- Sport
- 9 lutego, dzień świętej Apolonii - patronki lekarzy dentystów i ich pacjentów
- SILVA RERUM MEDICARUM VETERUM
- Na marginesie
- Nowa ustawa o izbach lekarskich
- Gorący temat
- Wiersze
- 24 marca Światowy Dzień Walki z Gruźlicą
- Składki członkowskie
- Bez znieczulenia
- Wędrówki po regionie - powroty
- Lekcja anatomii
- W obronie lekarskiego dziedzictwa narodowego
- Wypadek czy przypadek?
- Rozterki Prezesa
- U nas w samorządzie
- Rejestr zakładów opieki zdrowotnej
- Depresję trzeba leczyć
- Odwiedziny babci Rozalii
- Nowe przepisy prawne
- Uchwały ORL
- To idzie starość
- Rejestracja leków
- Nowości wydawnicze
- Z Mazowsza
- Głosy z Wiejskiej
- Z działalności Warszawskiego Uniwersytetu Medycznego
- Krajowe oferty pracy na dzień 28 lutego 2010 r.
- Z radomskiej delegatury
- Wizyta w ratuszu
- Prezydium ORL
- Zaproszenie na rekolekcje
- Razem możemy wiecej
- Ukraiński Order za Zasługi dla prof. Henryka Skarżyńskiego
- SMS z Krakowa
- Epitafium
- Pożegnanie
- Numer 2010/03
- Uśmiechnięta książka mądrego profesora
- Ciekawe
- kwiecień
- Rejestracja leków
- Rodzice i dzieci - Wolscy
- Nie wydmuchuj
- Gorący temat
- Dylematy nowoczesnej chemioterapii
- SILVA RERUM MEDICARUM VETERUM
- Wynagrodzenia lekarzy
- Być lekarzem
- Medicus medici lupussimus?
- Głosy z Wiejskiej
- Rozterki Prezesa
- Ćwiczenia i praktyki
- Centrum Leczenia Częściowej Głuchoty
- Sport
- Aspekty ekonomiczne polityki lekowej
- Język nasz giętki
- Z Mazowsza
- Z delegatury radomskiej
- Uchwały ORL
- U nas w samorządzie
- Składki członkowskie
- Dochodowy pacjent
- Nasz uniwersytet
- SMS z Krakowa
- Wiersze
- Certyfikat Akredytacyjny dla Szpitala Powiatowego w Ostrowi Mazowieckiej
- NFZ-owskie akrobacje
- Bez znieczulenia
- Na marginesie
- Wędrówka po regionie - powroty
- Nowotwory - olbrzymie wyzwanie
- Dobra rada
- Numer 2010/04
- Nowe przepisy prawne
- Polsko-francuskie spotkanie pneumonologiczne
- maj
- Pamięci ofiar katastrofy pod Smoleńskiem
- Na marginesie
- Współpłacenie jako metoda racjonalizacji kosztów w opiece zdrowotnej
- Debata o zdrowiu
- Z Mazowsza
- Leki w FDA: co nowego w roku 2009?
- Głos z Wiejskiej
- U nas w samorządzie
- Szkolenia
- Na przekór
- Stomatologia
- Epitafium
- Przerwany Zjazd
- Składki
- Walka o uratowanie studenta
- Epidemiologia absurdu
- Literacka Nagroda Nobla
- W Polsce nie ma banków mleka kobiecego
- Z radomskiej delegatury
- Wybór Prezydenta
- Rehabilitacja w Szpitalu Wolskim
- Nowe przepisy prawne
- Wędrówka po regionie - powroty
- Papierkowa robota
- Nasze szpitale
- Lekarze rodzinni
- SILVA RERUM MEDICARUM VETERUM
- Nowotwory
- SMS z Krakowa
- Numer 2010/05
- Wspomnienia ofiar katastrofy...
- Język nasz giętki
- Karać to nie wszystko
- czerwiec
- Zbrodnia rzadko doskonała i czasami kara
- Polsko-białoruska współpraca medyczna
- Co zrobić, by nas lepiej widziano?
- Podziw i pamięć
- Rozterki Prezesa
- Głosy z Wiejskiej
- Z Mazowsza
- Uchwały i apele
- Etat czy kontrakt?
- Wznowione obrady
- Dopłaty do "ponadstandardu"
- Język nasz giętki
- Na marginesie
- Granty naukowe Polpharmy
- Dobra passa SPZZLO Warszawa-Żoliborz
- Polskie ZOO-zy: Puszczyk
- Czekamy na wynik
- Wspaniali i niezapomniani cz.I
- Nowa pediatria w Lipsku
- Jubileusz podniebnych ratowników
- Epitafium
- Nowy gabinet Lecznicy Dentalux
- Szpital Elżbietanek będzie istniał
- Uchwały ORL
- Kiedy lekarz podlega obowiązkowemu ubezpieczeniu z tytułu OC
- Leki w FDA: co nowego w roku 2009?
- Lekarz funkcjonariuszem publicznym - czy warto?
- Nie ma teraźniejszości bez przeszłości
- Numer 2010/06-07
- Kres dyskryminacji
- Chorzy na raka umierają w milczeniu
- Serce muzyki pozostało w Warszawie
- SMS z Krakowa
- Nowe przepisy prawne
- sierpień
- SILVA RERUM MEDICARUM VETERUM
- Wybitne postaci warszawskiej medycyny na okładkach 'Pulsu'
- Zmiany płucne w przebiegu chorób innych narządów
- Skromnie w Funduszu
- Bez osądzania
- Rodzinny Piknik Inegracyjny
- Do roboty!
- Etat czy kontrakt?
- Impresje z Kongresu
- Nowe przepisy prawne
- Rozterki Wiceprezes
- Nie leczcie karteczek
- Larum w sprawie polszczyzny
- Na marginesie
- Na Mazowszu zapowiada się ciężki rok
- SMS z Krakowa
- Szpital na Bielanach
- Serce Muzyki pozostało w Warszawie
- Umiejętności medyczne
- Lekarzu, zadbaj o swoje zdrowie
- Spotkanie z Bronisławem Komorowskim
- Głosy z Wiejskiej
- Zapomniany Profesor
- Epitafium
- Zwycięstwo nad klęską
- Sport
- Język nasz giętki
- Uchwały ORL
- Numer 2010/08-09
- Z Mazowsza
- Żółw
- październik
- Kasy fiskalne w gabinetach lekarskich
- Trudna sztuka rozmowy
- Zawsze być po dobrej stronie
- Nasza okładka
- Na marginesie Kodeksu Etyki Lekarskiej - ciąg dalszy po latach
- Zalecenia lekarskie: przekonania a rzeczywistość
- Radość ni z tego, ni z owego
- Literatura i życie
- Jak uniknąć niekorzystnych kontraktów?
- Problemy polskiej reumatologii
- Sport
- Język nasz giętki
- Nowe przepisy prawne
- Lekarzu, zadbaj o swoje zdrowie
- Jak postępować z odpadami?
- Na marginesie
- Lekarze za kratkami
- Z Radomskiej Delegatury
- SMS z Krakowa
- Z Mazowsza
- Zaułek poetycki
- Rozterki Prezesa
- Czy będą zmiany w systemie?
- Polak w Arabii
- Informatyzować czy reformować?
- Wspaniali i niezapomniani cz. II
- Nowości wydawnicze
- Głosy z Wiejskiej
- 14 X 2010 r. - Światowy Dzień Spirometrii
- Numer 2010/10
- Miasto Fryderyka cz. I
- Pod hasłem 'Ludziom i Ojczyźnie'
- Na stypendium zbożowym w USA cz. I
- System zdalnego fittingu i telerehabilitacji
- listopad
- Czego może się bać minister zdrowia?
- Rozterki Prezesa
- Debata o zdrowiu
- Marsz po życie
- Wystąpienie inauguracyjne rektora WUM prof. Marka Krawczyka
- Inauguracja w CMKP
- Ograniczenie składką
- Lekarz, czy felczer?
- W stronę leków
- Pytania do Ekspertów
- e-zdrowie
- Prof. dr n. med. Maria Kobuszewska-Faryna
- Literatura i życie
- Nowe przepisy prawne
- Głosy z Wiejskiej
- Lekarzu, zadbaj o swoje zdrowie cz. III
- Medycyna rodzinna daje satysfakcję
- Sąd nas studiami
- System ochrony zdrowia
- 75 lat Polpharmy
- Nasza okładka
- EURO 2012
- Reforma - czy są wątpliwości?
- Dyrektywa o czasie pracy - możliwa zmiana
- Na marginesie Kodeksu Etyki Lekarskiej
- Potrójnie negatywny - rak wykluczonych kobiet?
- Lagodechia II - początek tradycji?
- Jakość w ochronie zdrowia
- Dominacja warszawskich brydżystek
- SILVA RERUM MEDICARUM VETERUM
- Na stypendium zbożowym w USA cz.II
- Z Mazowsza
- SMS z Krakowa
- X Ogólnopolski Plener Malujących Lekarzy
- Miasto Fryderyka cz.II
- Na marginesie
- Nowości wydawnicze
- Nobel dla profesora Roberta Edwardsa
- Język nasz giętki
- Numer 2010/11
- grudzień
- Epitafium
- Jak postępować z odpadami medycznymi
- Rzecznik Praw Pacjenta - po roku
- Trudna sztuka rozmowy
- Nasza okładka
- Przekształcenie szpitali w spółki kapitałowe
- Przekształcenia: czas pytań i wyzwań
- Na marginesie Kodeksu Etyki Lekarskiej - ciąg dalszy po latach
- Jubileusz 80-lecia profesora Jerzego Szczerbania
- Zrozumieć przeszłość, by budować przyszłość
- Z Mazowsza
- 10 sposobów na zwiększenie wynagrodzeń
- Edukować i leczyć
- Problemy polskiej reumatologii
- Zalecenia lekarskie: przekonania a rzeczywistość
- Kobiety: strażniczki zdrowia
- Pasje doktora Rapa
- Na stypendium zbożowym w USA
- Bielańskie złote gody
- Lekarzu, zadbaj o swoje zdrowie
- Czy możliwa jest normalność?
- Kasy fiskalne w gabinetach lekarskich
- Na marginesie
- Odpowiedzialność świadczeniodawcy wobec Narodowego Funduszu Zdrowia
- Literatura i życie
- Rodzinny Piknik samorządów zawodów zaufania publicznego
- Marząc o życiu wśród trędowatych
- Wspaniali i niezapomniani
- Wydrzenia
- Nowe przepisy prawne
- Głosy z Wiejskiej
- Jak uniknąć niekorzystnych kontraktów
- U nas w samorządzie
- Wydarzenia
- Polak potrafi ponarzekać
- Informatyzować czy reformować
- Wiedza ratuje życie
- Polak w Arabii
- Numer 2009/12
- Numer 2010/12
- Terror Internetu
- Lekarze za kratkami
- 50 lat fascynującej pracy w Szpitalu Bielańskim w Warszawie
- Rozpoznanie kontra diagnoza
- Z Radomskiej Delegatury
- SMS z Krakowa
- luty
- 2011
- luty
- Czy zmiany usprawnią system powiadamiania ratunkowego?
- Profesor Jan Nielubowicz. Potęga rozumu.
- Profesor Stefan Kazimierz Malawski. 90. rocznica urodzin wielkiego ortopedy
- Po święcie transplantologii
- Z Mazowsza
- ZOZ przy Szajnochy
- Akademia Ciechanowska doktora Jana Nielubowicza
- Problemy współczesnej periodontologii
- VAT-em w lekarzy
- Zmiany w Centrum Stomatologii przy Nowym Zjeździe
- Sztuka w Izbie
- Sport
- Choroby układu ruchu - problem społeczny i ekonomiczny
- Bale karnawałowe
- Literatura i życie
- Wiedza, pieniądze i organizacja
- Nagrody
- Uwaga! Kontrole recept
- Teleantymania... z cyklu mysli umorusane
- Nowe przepisy prawne
- Na marginesie
- Spotkania
- Pro Memoria
- 27. sesja Szkoły Pneumonologii PTChP - zatorowość płucna
- Na marginesie Kodeksu Etyki Lekarskiej
- Język nasz giętki
- Jak prowadzić dokumentację medyczną?
- Szara strefa
- Wyjaśnienia Biura Rzecznika Praw Pacjenta
- Haiti, tam kobiety rodząc śpiewają
- Rynek ma skutki uboczne
- Głosy z Wiejskiej
- Z Radomskiej Delegatury
- Numer 2011/02-03
- UWAGA! Kasy fiskalne: sprostowanie!
- Porozmawiajmy o książkach
- Rozterki Prezesa
- Mazowieckie samorządy razem
- Losy interny
- SMS z Krakowa
- kwiecień
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- Projekt 'E-learning w służbie lekarzom'
- Na marginesie Kodeksu Etyki Lekarskiej
- Pacjent naszym pracodawcą
- Język nasz giętki
- SILVA RERUM MEDICARUM VETERUM
- Porozmawiajmy o książkach
- Lekarze w przebraniu
- Nominacje profesorskie
- Stanowisko Okręgowej Rady Lekarskiej z 18 lutego 2011 r.
- Czterdzieści lat CMKP
- Telemedycyna w armii i astronautyce
- Wskaźniki zdrowia
- Na marginesie
- Obowiązek kontroli sanitarno-epidemiologicznej w praktykach!
- Może tym razem nie narzekać?
- Głosy z Wiejskiej
- SMS z Krakowa
- Rozterki Prezesa
- Specjalizacja plus
- Nadciąga ustawa refundacyjna
- 90. urodziny profesora Stefana Malawskiego
- Z Delegatury Radomskiej
- Wipomania z cyklu myśli umorusane
- Ulica Wiejska 19
- Zapomniane słowo - "przepraszam"
- Stawiam na zdrowie publiczne
- Epitafium
- Uzależnienia behawioralne
- Literatura i życie
- ESMO apeluje
- Z Mazowsza
- Na stypenium zbożowym w USA
- Kanty pod dywanem
- Seryjny morderca
- Numer 2011/04
- Trybun chorych na raka
- maj
- 'Nie' dla nadmiernej odpowiedzialności lekarzy
- Stanowisko PORL w Warszawie z 6 kwietnia 2011 r.
- Galowy koncert lekarzy ARS MEDICI
- Epitafium
- Język nasz giętki
- Sprawozdania
- Uchwały ORL
- Dokumentacja medyczna, zmiany w istocie nie tak wielkie
- Recepty refundowane? Nie, dziękuję...
- Tendencje w telemedycynie
- Zakażenia ukladu oddechowego - cichy zabójca
- Bolesław Redzisz
- Doktor Leon Kazimierz Guzel opowiada o życiu
- Trzy pytania do...
- SMS z Krakowa
- Głosy z Wiejskiej
- Na marginesie Kodeksu Etyki Lekarskiej
- Polska choroba nieufności
- Hazard i jego historia
- Ochrona danych o naszym zdrowiu
- Literatura i życie
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu (cz. 2)
- Odszedł od nas Janusz Bugaj
- Recepta od ręki
- Z Delegatury Radomskiej
- Wspaniali i niezapomniani (cz. 3). Studia medyczne w latach 1941-1949
- Z Mazowsza
- Nowe przepisy prawne
- Rok 2011 - rokiem pracy delegata
- Musimy stworzyć stabilne podstawy
- Medyków księga przygód
- Numer 2011/05
- Odznaczenia Laudabilis
- Z mojego punktu widzenia
- czerwiec
- Przychodzi pacjent do lekarza
- Z Mazowsza
- Wykorzystajmy szansę!
- Sprawozdanie Okręgowej Komisji Rewizyjnej Okręgowej Izby Lekarskiej w Warszawie za 2010 r.
- 10-lecie Samodzielnego Zespołu Publicznych Zakładów Lecznictwa Otwartego Warszawa Bemowo
- Informacja Zespołu Radców Prawnych NIL nt. obowiązku ubezpieczenia odpowiedzialności cywilnej lekarzy i lekarzy dentystów w związku z uchwaleniem ustawy o działalności leczniczej
- SMS z Krakowa
- Ile ubezpieczeń powinien mieć lekarz?
- Język nasz giętki
- Trudna specjalizacja
- Patologiczny hazard
- Nowe przepisy prawne
- Umiesz liczyć licz na siebie
- Był taki chór
- Paragraf 53
- Taniec wnęk
- Epitafium
- Płaczą i płacą
- Katedra i Klinika Chirurgii Ogólnej, Gastroenterologicznej i Onkologicznej
- Patronaty 'Pulsu'
- Obwieszczenia OKW
- Monitorowanie agresji w ochronie zdrowia
- Trzy pytania do...
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu (cz. 3)
- Sport
- Na marginesie
- III Konferencja Mazowieckiego Forum Samorządów Zawodów Zaufania Publicznego
- Gospodarowanie odpadami
- Głosy z Wiejskiej
- XXI spotkanie Polskiej Grupy European Respiratory Society
- W Sejmie o stomatologii - na razie bez rezultatów
- Na marginesie Kodeksu Etyki Lekarskiej
- Tenisiści
- Z Delegatury Radomkiej
- Numer 2011/06
- Rozterki Prezesa
- Z mojego punktu widzenia
- Wspaniali i niezapomniani (cz. 4). Studia medyczne w latach 1941-1949
- Bo gdzie jeszcze ludziom tak dobrze jak tu? Tylko we Lwowie...
- lipiec
- Z Mazowsza
- Dotacja jednak nieokrojona
- O zdrowiu w czasie naszej prezydencji w UE
- Głosy z Wiejskiej
- Ustawa refundacyjna - podsumowanie
- Mokotów - na plusie
- Refleksje
- Na marginesie KEL
- Język nasz giętki
- Epitafium
- Jak wystawiać recepty na leki refundowane
- Wspaniali i niezapomniani (cz. 5). Studia medyczne w latach 1941-1949
- Na marginesie
- Diagnozowanie i leczenie patologicznego hazardu
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu (cz. 4)
- Dom Lekarza Seniora poszukuje wolontariuszy
- Milczenie jest złotem
- SILVA RERUM MEDICARUM VETERUM
- SMS z Krakowa
- Nowe przepisy prawne
- Obwieszczenia OKW
- Lekarze bez Granic zapraszają do udziału w misjach
- Józef Hornowski (1916-2011)
- Myśli umorusane
- Rozterki Prezesa
- Muzy i my
- Był taki chór
- Uratowany szpital
- Misja w Sudanie
- Sport
- Lekarze i aptekarze razem: żeby przetrwać, trzeba współpracować
- O jakość w ochronie zdrowia
- Nasza Europa
- Numer 2011/07
- Światowy Dzień Gruźlicy
- sierpień
- Sport
- Na marginesie
- Unia Europejska - na ratownictwo medyczne
- Szefowa z Niekłańskiej
- Uzależnienie od komputera i Internetu (siecioholizm)
- Lecznictwo uzdrowiskowe a nowoczesna medycyna
- Pomagamy kenijskim matkom
- Rejestracja praktyki lekarskiej
- 100 lat immunoterapii alergenowej
- Nowe przepisy prawne
- Uchwały, Obwieszczenia, Stanowisko
- Polacy o przeszczepach
- Ocalić od zapomnienia
- SMS z Krakowa
- Wszyscy pamiętamy Michalinę Wisłocką
- Dyskusje o zdrowiu
- Ustawa refundacyjna - podsumowanie
- Co nowego w stomatologii?
- E-learning w służbie lekarzom nie tylko dla dentystów
- IX Ogólnopolska Wystawa Malarstwa Lekarzy
- Czy warto leczyć starych ludzi?
- Sposób na awans
- Zaproszenie do Marii Skłodowskiej-Curie
- Niedopowiedzenia
- Na marginesie KEL
- Specjalista 2011
- Epitafium
- Karty ważniejsze od płatniczych
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu (cz. 5)
- Gdzie są archiwa z tamtych lat?
- Na przekór czasom
- Monitorowanie agresji w ochronie zdrowia
- Negatywny koszyk świadczeń
- Kongres Audiologów w Warszawie
- Głosy z Wiejskiej
- Protest dermatologów
- Rozterki Prezesa
- Większe umiejętności lekarzy - lepiej leczeni pacjenci
- Numer 2011/08-09
- Operując, zostaw swoje ego za drzwiami
- październik
- Polska wskazuje drogę Europie
- Z Mazowsza
- Studenckie praktyki wakacyjne
- XXI Forum Ekonomiczne - ZDROWIE '2011, Krynica Zdrój
- IX Ogólnopolskie Igrzyska Lekarskie w Zakopanem 2011
- Język nasz giętki
- Na przekór czasom
- Dane wrażliwe. Przetwarzanie danych osobowych w szpitalu- co nakazują, a czego zabraniają przepisy
- Nowe przepisy prawne
- Spotkania
- Na marginesie KEL
- Szukam dobrych stron
- Na posiedzeniu ORL: goście o informatyzacji
- Pamięci pomordowanych na Woli
- Śmierć na dyżurze
- IX Ogólnopolskie Igrzyska Lekarskie
- Lekarz - nauczyciel akademicki
- Marksizm kontra medycyna. Co ma decydować: jakość i cena usługi czy forma własności?
- Długa droga do stabilizacji. ATTIS
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- Twórcy warszawskiej szkoły fizjopatologii oddychania
- Szpitale ekologiczne
- Zdrowo pogadali
- Otwocka ortopedia
- Refundacje i recepty
- Uzależnienie od komputera i Internetu (siecioholizm)
- SMS z Krakowa
- Profilaktyka chorób układu moczowo-płciowego
- Czas szpiczaka
- Literatura i życie
- Rozterki Prezesa
- Numer 2011/10
- Na marginesie
- Muzy i My
- listopad
- 29. sesja Szkoły Pneumonologii Warszawsko-Otwockiego Oddziału PTChP
- Minister pożarnictwa
- Z Mazowsza
- SMS z Krakowa
- Sport
- Noble z medycyny 2011: Bruce Beutler, Jules Hoffmann, Ralph Steinman (1943-2011)
- Uhonorowanie Polonii medycznej w Kijowie
- Pomoc litewskich lekarzy
- SPZZLO Warszawa-Żoliborz - droga do akredytacji
- Lekarze w Sejmie
- Zarys dziejów chirurgii polskiej
- Najlepsi z najlepszych
- Wspaniali i niezapomniani
- Słońce i księżyc
- Stanowisko Okręgowej Rady Lekarskiej w Warszawie z 16 września 2011 r. w sprawie wystawiania recept lekarskich
- Wspomnienie
- 'Dysk' - jedyny oddział kobiecy Armii Krajowej
- Przyszłością polskiej chirurgii jest młodzież
- Na marginesie
- Polecamy
- Jubileusz Instytutu Reumatologii
- Na przekór czasom
- Rozterki Prezesa
- Chór Medicantus
- Literatura i życie
- Odznaczenia LAUDABILIS
- Listopadowe myśli
- Język nasz giętki
- 90 lat samorządu lekarskiego
- VAT w ochronie zdrowia - ciekawostki
- Listy
- 20 lat Stowarzyszenia Lekarzy Polskich we Lwowie
- Kilka małych słów o wielkości
- Nowe przepisy prawne
- Zdrowe Gminy w sześciu województwach
- Numer 2011/11
- grudzień
- Komputer i młody człowiek
- VAT w ochronie zdrowia - ciekawostki
- Silne kobiety, ideowi mężczyźni
- Kontrowersje wokół przepisów o receptach i obowiązkach lekarzy
- Na marginesie
- Ustawa refundacyjna - jak uniknąć kar po 1.01.2012 r.
- SMS z Krakowa
- Po Światowym Dniu Zdrowia Psychicznego
- Dzień Seniora
- Gloria Medicinae 2011
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- Zdrowie
- Z Mazowsza
- 'Pacjenci bedą bezpieczni'
- Szczodrość bez limitu
- Koncert poznański
- Wolsztyn - genius loci
- Manifest Udarowy
- Uwaga, praktyki lekarskie!
- Liderzy Medycyny 2011
- Usteckie Dni Onkologiczne
- Porozmawiajmy o książkach
- Grono lekarzy powiększyło się
- Potrzebni biegli sądowi
- OIL w Warszawie ma rzecznika praw lekarza
- Decyzja zawieszona
- Solidarność w zdrowiu
- Komediodramat lekarski
- Język nasz giętki
- Jubileusz Janusza Garlickiego
- Józef Towpik - lekarz społecznik
- NFZ - moja miłość
- Polonia
- Misja medyczna na Wschodzie
- Literatura i życie
- Choroby reumatyczne wieku rozwojowego
- Jak mazowieccy lekarze realizują ustawę o izbach?
- Spotkanie implantologów
- Podstępna, przewlekła, ale nie śmiertelna
- Pełnosprawni w pracy
- Sport
- Głupota demokracji czy demokracja głupoty?
- Na marginesie KEL
- Numer 2011/12
- Przeszłość zrozumieć - przyszłość kształtować
- Świętujmy razem
- Nowe przepisy prawne
- Zaczynam dynamicznie
- Stanowiska, Uchwały ORL
- luty
- 2012
- luty
- Męskie sprawy i sprawki
- 50 lat Szpitala Bielańskiego
- Nowe przepisy prawne
- Kryteria diagnostyczne i leczenie uzależnienia od komputera i Internetu
- VIII Konkurs im. prof. Janiny Misiewicz
- SILVA RERUM MEDICARUM VETERUM
- Wspomnienia
- Nowy szpital WUM
- Niewydolność oddechowa - ważny problem zdrowotny
- Co to jest 'SZOK'?
- Język nasz giętki
- Dr Jolanta Zaręba-Wronkowska nie żyje
- Zimowe zawody w ratownictwie medycznym
- Wspólne posiedzenie
- Diagnostyka i leczenie czerniaków skóry - problemy i nowe terapie 2012
- Trzeba upomnieć się o prawa osób 50+
- Na marginesie Kodeksu Etyki Lekarskiej
- Aberracje umysłowe w temacie recepty
- Z Mazowsza
- Na marginesie
- Umieralność mężczyzn w Polsce w latach 1970-2010
- Silne kobiety, ideowi mężczyźni
- Wydarzenia
- Spotkanie opłatkowe
- Sprawozdanie z posiedzenia Rady Mazowieckiego Oddziału Wojewódzkiego NFZ 7 grudnia 2011 r.
- Walczymy o szpitalne oddziały chorób wewnętrznych
- Plasterki na wrzody
- Literatura i życie
- Choroby reumatyczne dorosłych
- Instytut przy Płockiej - wielka modernizacja
- Bez znieczulenia
- Cerkwie, portrety i... zniszczona firanka
- Humanizacja medycyny
- Arogancja władzy a zbiorowe nieposłuszeństwo
- Stanowiska i uchwały ORL
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- 90-lecie Pani Róży
- Ustawa refundacyjna - krajobraz po bitwie
- Odszedł Czarodziej
- SMS z Krakowa
- Dlaczego jestem przeciwko ACTA
- Numer 2012/02
- Lekarz nie jest chłopcem do bicia
- Recepta na darmowe punkty edukacyjne
- XI Nadzwyczajny Krajowy Zjazd Lekarzy
- kwiecień
- Astma oskrzelowa
- Prosty system informacji
- Piwem, winem i wódką słynący...
- Bez znieczulenia
- Errare humanum est
- Kłopoty z wolnością słowa
- Pociski samonaprowadzające na cel
- Na marginesie
- Wojna, miłość i anestezjologia
- Zimowe Igrzyska Lekarskie
- Język nasz giętki
- Okrakiem na barykadzie
- Artroskopia - pasja prof. Wojciecha M. Kusia
- Wspomnienia
- 100 lat 'św. Zofii'
- Czas na podwyżki
- Na marginesie Kodeksu Etyki Lekarskiej
- Z Mazowsza
- Opieka medyczna a VAT - co mówi o tym orzecznictwo Trybunału UE
- Widzieć nie tylko pacjenta
- Rozterki Prezesa
- Kiedy umiera człowiek
- Prezydencja i zdrowie
- Rzepy nasienie
- Numer 2012/04
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- Nowe przepisy prawne
- Koniec szpitali jednodniowych
- Kupnoholizm (uzależnienie od zakupów)
- maj
- XXXI Okręgowy Zjazd Lekarzy OIL w Warszawie
- Na ostrym dyżurze
- Uchwała Nr 19/R-VI/12 ORL w Warszawie
- Gorzkie żale
- Bez znieczulenia
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu
- Na marginesie
- Obradowali w Radomiu
- Mózg wciąż zwycięża
- Rozterki Prezesa
- Na marginesie Kodeksu Etyki Lekarskiej
- SMS z Krakowa
- Mój fiat z Amsterdamu
- Szkoła bezkonfliktowego różnienia się
- Praktyki lekarskie - co się zmieniło
- Podwyżki w Czechach i na Słowacji - skrócona historia protestu lekarzy
- Genetyczny odcisk czerniaka
- Alergia a słuch
- Z Mazowsza
- Silne kobiety, ideowi mężczyźni
- Odznaczenia LAUDABILIS
- Konferencja 'Problemy interny na Mazowszu 2012'
- Konkurent potrzebny od zaraz
- Warszawa - Euro 2012 i nie tylko
- Listy
- Odznaczenia Komisji Kultury, Sportu i Turystyki
- Najmądrzejsi
- Ordynator z nadania
- Numer 2012/05
- Nowe przepisy prawne
- Język nasz giętki
- czerwiec
- System Ambulatoryjnej Opieki Medycznej Warszawa Wola - dorobek 20 lat
- Rozterki Prezesa
- Prawne niuanse praktyki lekarskiej, czyli o czym każdy doktor wiedzieć powinien
- Światowy Dzień Gruźlicy
- Dokumenty ORL
- Dr med. Antoni Ostaszewski (1896-1946) Lekarz - żołnierz - społecznik
- Otwarcie Światowego Centrum Słuchu w Kajetanach
- Na marginesie Kodeksu Etyki Lekarskiej
- Karta Specjalisty Medycznego - kandydat do Ig Nobla
- Z Mazowsza
- Kodowanie polskich liter
- Narada reumatologów
- Potrzebny dialog
- Dentopolis 2012
- Kiedy nie umarł jeszcze człowiek?
- Dom Lekarza Seniora ma 20 lat
- Muzy i my
- Lekarze kontra urzędnicy - piłka w grze
- Profesor Henryk Skarżyński członkiem American Otological Society
- Poraj 2012
- Pro enefezet bono
- Błąd w systemie
- Trudna droga dla innowacyjności
- Sprawozdania OKR I OSL, Uchwały OZL
- Trzy pytania do..
- Zjednoczeni wygrywają?
- Rak piersi w pigułce
- Na marginesie
- Wspomnienia
- 'Barometr' dla kardiologii
- SMS z Krakowa
- Order dla prof. Jerzego Jurkiewicza
- Przekształcać czy nie, oto jest pytanie
- Bez znieczulenia
- Szukając dobrych rozwiązań
- Biegli sądowi z medycyny
- Klauzula sumienia
- Numer 2012/06-07
- Czy podpisać umowę o recepty?
- Rozmawiając o raku
- Nowe przepisy prawne
- sierpień
- Rozterki Prezesa
- Nowy okres rozliczeniowy, stare problemy...
- Głęboki oddech
- Głos z Wiejskiej
- Nie przesadzajmy starych drzew
- Nowa wizytówka Międzyleskiego Szpitala Specjalistycznego
- 'Wstęp wzbroniony' czy 'Wyjścia nie ma'
- Dokumentacja medyczna w codziennej praktyce lekarza
- Boleść zapłakanych wierzb
- Zasłużeni dla medycyny
- SMS z Krakowa
- Maria z Mazowsza
- Prezydium ORL negatywnie o zmianach w rozporządzeniu o świadczeniach stomatologicznych
- Na marginesie
- Wspomnienie z czasów Powstania
- WUM ma nową bibliotekę
- Rzadkie choroby
- Nowe przepisy prawne
- UOKiK w sprawie NFZ
- W służbie zdrowia
- Język nasz giętki
- Trzy pytania do...
- Gonitwa
- Sprawozdanie z Walewic
- Czy wiemy, kiedy umiera człowiek?
- Jazdowskie skarby lekarskie
- Nasi w Antyli
- Neurochirurgia w rozwoju
- Z Mazowsza
- Literatura i Życie
- Kary za błędy czy za refundację?
- Pamięci prof. Stefana Wesołowskiego
- Najważniejsze: wsparcie i przyjaźń
- Numer 2012/08-09
- Mazowsze znów traci
- Bez znieczulenia
- Park 10 Tysięcy Kroków
- Na marginesie Kodeksu Etyki Lekarskiej
- Pomagać Afryce
- Powstanie Warszawskie jako kontynuacja polskich tradycji patriotycznych i walk o wolność i niepodległość
- październik
- Lekarz dentysta na polu profilaktyki - wiele można osiągnąć
- Literatura i życie
- Współpraca polsko-szwajcarska
- Nasza pięta Achillesa
- Nowe przepisy prawne
- Z Mazowsza
- Psychoterapeuta nie jest od dawania rad
- Od paternalizmu, przez partnerstwo, formalizm do klientelizmu cz.11
- Bez znieczulenia
- 100-lecie pensjonariuszki Domu Lekarza Seniora
- Czy dbamy o dobro dziecka?
- III Piknik Rodzinny Samorzadów Zaufania Publicznego
- Drogo leczyć czy tanio marnować?
- Rozterki Prezesa
- SMS z Krakowa
- Trzy pytania do...
- Powiew z Italii
- Recepty różowe - paragraf 22
- Śmierć mózgowa: fakt naukowy czy konwencja społeczna?
- Grant od marszałka
- Głos z Wiejskiej
- Polski Październik cz.1
- Upadek interny
- Na marginesie Kodeksu Etyki Lekarskiej
- Polska bliska sercu
- Rada i goście o sytuacji finansowej mazowieckiej ochrony zdrowia
- Miejsca rezydenckie w sesji jesiennej
- Język nasz giętki
- SILVA RERUM MEDICARUM VETERUM
- Limeryki
- Jak dokumentować recepty pro auctore
- Na lądzie i na wodzie o medale mistrzostw Polski
- Numer 2012/10
- Na marginesie
- listopad
- Bedzie protest?
- Trzy pytania do... prof. dr hab. n. med. Marka Krawczyka - Rektora Warszawskiego Uniwersytetu Medycznego
- Historia klasztoru Świętego Krzyża na Łyścu
- Wspomnienie
- Nowe przepisy prawne
- Przeżyć zawał i nie umrzeć
- Reumatyzm - problem społeczny
- Na marginesie Kodeksu Etyki Lekarskiej
- Z Mazowsza
- Prezydent o zdrowiu
- Rozterki Prezesa
- W młodej cytoplazmie młode jądro
- Polscy lekarze nad Renem
- Polski Październik cz. 2
- Systemowe kontrole recept
- Polaku, ulecz się sam
- Gruzińsko-Polska Konferencja Medyczna
- Na marginesie
- Kontrowersje wokół pytania: kiedy umiera człowiek? Odpowiedź polemiczna
- Literatura i życie
- SMS z Krakowa
- Leczenie padaczki w Polsce
- Różowe recepty
- Język nasz giętki
- Limeryki
- Bez znieczulenia
- Umieranie całkiem bez sensu
- Przyczynek do historii pewnego szpitala*
- X OGgólnopolskie Igrzyska Lekarskie w Zakopanem 2012 5-9 września 2012 r.
- X-lecie Domu i Klubu Lekarza Towarzystwa Lekarskiego Warszawskiego
- Polska kardiologia - wbrew pozorom dobrze nie jest
- Numer 2012/11
- Głos z Wiejskiej
- Apel Prezydium Okregowej Rady Lekarskiej w Warszawie z 10 października 2012 r.
- Profilaktyka stomatologiczna na Mazowszu
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu cz. 12
- grudzień
- Rozterki Prezesa
- Wręczenie praw wykonywania zawodu
- Witamina D potrzebna jak Słońce
- Na marginesie Kodeksu Etyki Lekarskiej
- Szpital, któremu się udało
- Hanna, córka Karola i Kazimiery cz. 1
- SMS z Krakowa
- Na marginesie
- Wybory w nowej formule - szansa dla każdego
- Wigilijne oczekiwanie
- Język nasz giętki
- Bez znieczulenia
- Jeden problem z głowy, drugi na horyzoncie
- Dlaczego?
- Nowe przepisy prawne
- 'Dziękujemy, odchodzimy' w Polsce
- Mój 'idealny' system kształcenia ustawicznego cz.1
- Podglądając innych
- Uchwały i stanowiska ORL
- Wieczór z metaforą
- Literatura i życie
- O zdrowiu prawdziwie, ale i politycznie
- 'Pozytywny' ból głowy
- Zdowie - polityczne rękodzieło. Trzeba odpolitycznić system zdrowotny w Polsce
- Canto Medicantus
- Stulecie pierwszego laboratorium prątka w Rudce
- Pozamiatane
- KALENDARZ WYBORCZY 2012/2013 WYBORY W REJONACH
- Dzień Seniora
- Niektóre kwiaty kwitną jesienią
- Medycyna i literatura
- Już wiemy - będzie jeszcze gorzej
- Nagrody, nagrody
- O naszej historii w przeddzień Święta Niepodległości
- Z Mazowsza
- Wczesna diagnostyka w reumatologii
- Wspomnienia
- Stanowisko Prezydium Okręgowej Rady Lekarskiej w Warszawie z 30 listopada 2012 r.
- Wielkie wyzwania
- Macedońskie ślady w Polsce
- Numer 2012/12
- Od paternalizmu przez partnerstwo, formalizm do klientelizmu cz. 13
- luty
- 2013
- luty
- Lekarze, sport i ja
- Niezbędny obiektywizm
- Jesteśmy ślepi i głusi
- Kryza czy kryzys
- Ortognatyka - szansa na nową twarz i jakość życia
- SMS z Krakowa
- Teresa Torańska
- Po co nam te izby?
- Niechciane potomstwo jednej komórki
- Nowe przepisy prawne
- Anioły bezmyślności
- Spotkania
- Samorząd to wszyscy lekarze
- Listy
- Wspomnienia
- Bez znieczulenia
- Głos z Wiejskiej
- Prawo a szczepienia
- Mój 'idealny' system kształcenia ustawicznego cz. 2
- Odkrycie Machu Picchu
- Ten rok bez zmian
- Komu zawdzięczamy ten bubel
- Choroby układu oddechowego - najczęstsze schorzenia u dzieci
- Na marginesie
- Klauzula sumienia
- Aktualności
- Na marginesie Kodeksu Etyki Lekarskiej
- 'Fabryka' dobrych lekarzy
- Wilhelm Müldner-Nieckowski (1841-1884)
- Numer 2013/02
- Rozteki Prezesa
- Zmieniły sie przepisy o kasach fiskalnych
- Ankieta Zarządu Regionu Mazowieckiego OZZL
- Hanna, córka Karola i Kazimiery cz. 2
- marzec
- Na marginesie
- Bez znieczulenia
- Język nasz giętki
- Moda na wróżby
- SMS z Krakowa
- Z Mandalay
- Wspomnienie
- Mamy w Warszawie Muzeum Historii Medycyny
- Był jazz
- Z kart historii walki z rakiem
- Trzy pytania do...
- Przyszłość relacji NFZ z samorządem
- Dar od społeczeństwa
- Nagrody Świętego Kamila 2013
- Jak sięgać do życiorysów?
- Pierwszy przeszczep nerki w Polsce
- VI Charytatywna Gala Przyjaciół Fundacji Lekarskiej Pro Seniore
- Jak wypisywać recepty?
- Rozterki Prezesa
- 'Fabryka' dobrych lekarzy cz. 2
- Na zakręcie
- Wybory do samorządu lekarskiego
- Różne aspekty kardiologii
- Anioły oświęcimskie
- Na marginesie Kodeksu Etyki Lekarskiej
- Idąc za przykładem świętych lekarzy, część I
- Vivere est cogitare - życie polega na myśleniu* cz. 1
- Sport i natchnienie
- Głos z Wiejskiej
- Pułapki systemu eWUŚ
- Z Mazowsza
- Numer 2013/03
- Nowe przepisy prawne
- kwiecień
- Serial z happy endem
- Literatura i życie
- Z Delegatury Radomskiej
- SMS z Krakowa
- Mazowsza problem z interną
- KALENDARZ WYBORCZY 2012/2013
- Twoja przyszłość w Twoich rękach
- Vivere est cogitare - życie polega na myśleniu, cz. 2
- Oświadczenie prezesa ORL w Warszawie z 3 marca 2013 r. w sprawie sytuacji w ochronie zdrowia prowadzącej do nieszczęśliwych zdarzeń
- O jakości świadczonych usług medycznych - widziane okiem pacjenta
- Muzeum w Ujazdowie
- Rzetelność ukarana
- Zmiana warty
- To tylko menopauza
- Tętnice i żyły to też układ krążenia
- Język nasz giętki
- Nowy repertuar
- Wspomnienia
- Z Mazowsza
- Pamiętnik doktora Mariana Witkowskiego
- Homines dignos eligere, czyli o demokracji samorządowej
- Z powodzi informacji...
- Delegacja OIL w Warszawie przyjęta przez Annę Komorowską
- Usłyszane w metrze
- Bez znieczulenia
- Żółtaczka nie jest chorobą
- Na marginesie
- Głos z Wiejskiej
- Badania lekarskie kierowców - zmiany
- Oddajcie nam pytania
- Uprzejmie donoszę...
- Nowe przepisy prawne
- Nowe techniki w operacji zaćmy
- Na marginiesie Kodeksu Etyki Lekarskiej
- Paranoja wokół nas
- OZZL o sytuacji w ochronie zdrowia
- Zapowiedzi ministra - dlaczego trudno w nie uwierzyć?
- Numer 2013/04
- Migrena
- Razem o cierpieniu
- Świąteczna wyspa
- maj
- Zmienić refundację, zadbać o bezpieczeństwo pacjentów, odwołać ministra Arłukowicza
- Zachowaj twarz i nie trać głowy
- Wyróżnienia za działalność artystyczną i sportową
- Na marginesie Kodeksu Etyki Lekarskiej
- XXXII Okręgowy Zjazd Lekarzy Okręgowej Izby Lekarskiej w Warszawie
- Debat czar
- Z Mazowsza
- Historia Katedry i Kliniki Chirurgii Ogólnej i Transplantacyjnej Instytutu Transplantologii WUM (1982-2006) cz.1
- NFZ o nowych zasadach w AOS
- Refundacja - podsumowanie po roku
- Pilska - moje zmartwienie, moja radość
- Muzy i my
- Wspomnienie
- Klamra pokoleniowa
- Tango z Buenos
- SMS z Krakowa
- Polityka gaszenia pożarów
- Na Marginiesie
- Głos z Wiejskiej
- Gdy liczą się sekundy
- Nowe rozwiązania i stare problemy
- Bene Merito
- Medal dla zasłużonych
- Bez znieczulenia
- Co nowego w sprawie recept
- Ważne szczepienia
- Dyskusja problemowa na zjeździe:idą ciężkie czasy
- Język nasz giętki
- 5 - 10 - 15
- Odznaczenia Laudabilis
- Rozterki Prezesa
- Numer 2013/05
- Nowe przepisy prawne
- czerwiec
- Wydarzenia
- Ministerialny czarny kabaret
- Dlaczego e-zwolnienia?
- Z lekarza w pacjenta: przerażająca metamorfoza
- Sportowa integracja samorządów zawodów zaufania publicznego przy zielonym stoliku
- Nowe przepisy prawne
- Komunikat o trwających wyborach na delegatów na zjazd lekarzy
- Inwestycje na medal
- Historia Katedry i Kliniki Chirurgii Ogólnej i Transplantacyjnej Instytutu Transplantologii WUM (1982-2006)
- O kobiecych piersiach i ich związku z rakiem
- Po 60 latach
- Dobry lekarz jest dobrym człowiekiem
- Na marginesie Kodeksu Etyki Lekarskiej
- Wysoka woda
- Z kraju
- Tylko miłość do pacjenta nic nie kosztuje
- Głos z Wiejskiej
- Polskie serca i umysły
- W wolnym czasie, którego wiecznie brak!
- Dentolopis 2013
- Plener lekarzy
- Sezon Doctorriders rozpoczęty
- Wspierajmy badania kliniczne
- Język nasz giętki
- Spostrzeżenia lekarza emeryta
- Zmiany w pediatrii zapowiadają i NFZ, i MZ
- Kongres Polonii Medycznej w Krakowie
- Dlaczego kolejki do specjalistów są tak długie?
- Poznańskie spotkanie redaktorów wydawnictw izbowych
- Mam go!
- Rozterki Prezesa
- Vivere est cogitare - życie polega na myśleniu
- Z Mazowsza
- Hanna Lange-Horbowska-Marzec, (1922-2012)
- Światowy Dzień Gruźlicy
- Idąc za przykładem świętych lekarzy, cz. II
- Łopata ministra
- Pieniądze i etyka
- Transgraniczna opieka zdrowotna w Polsce
- Dbajmy o nogi, leczmy żylaki
- Onkologia potrzebuje zmian
- SMS z Krakowa
- Matka chrzestna Marty Kaczyńskiej
- Na marginesie
- Bez znieczulenia
- Refleksje pokongresowe
- Lekarz na minie
- XI Ogólnopolska Wystawa Malarstwa Lekarzy
- Numer 2013/06-07
- Hipertermia w onkologii
- Forum studentów medycyny i młodych lekarzy
- Zła diagnoza
- Literatura i życie
- sierpień
- 3. rocznica tragicznej śmierci gen. bryg. dr. hab. n. med. Wojciecha Lubińskiego
- SMS z Krakowa
- Umina, pani na zamku Dunaiecz
- Dentysta widzi przemoc wobec dzieci
- Zdrowie bez polityki
- Sprawa Jasia O.
- 55. rocznica absolutorium rocznika 1953-1958 Akademii Medycznej w Warszawie
- Klauzula sumienia
- Z Mazowsza
- Literatura i życie
- Braki leków na rynku - to może się zdarzyć w każdej chwili
- Bańki mydlane
- Powstanie Warszawskie
- Głos z Wiejskiej
- Pożegnanie prof. dr hab. n. med. dr h.c. Marii Wierzbickiej
- Język nasz giętki
- Zdrowie psychiczne
- Polscy lekarze na Wołyniu
- Pani doktor z 'Róży Luksemburg'
- Ekonomia choroby
- Bez znieczulenia
- Zasłużeni społecznicy odznaczeni Medalami im. dr. Jerzego Moskwy
- Pamięć o powstańczej służbie sanitarnej
- Wśród Masajów
- Czy musimy tak na siebie warczeć?
- O idei Międzynarodowego Festiwalu Filmów Medycznych Ryn 2013 dla 'Pulsu'
- Etyka do poprawki?
- Pacjencie, lecz się sam
- II Medyczna Noc Muzeów na Ujazdowie
- Pożegnanie dr. hab. n. med. Jacka Kubiaka
- Na marginiesie
- NFZ zapłaci?
- SILVA RERUM MEDICARUM VETERUM
- Elektroniczna dokumentacja medyczna: wciąż wiele znaków zapytania
- Rozterki Prezesa
- Paradoks wiecznie żywy
- Dyplom poza Polską - i co dalej?
- Na marginesie Kodeksu Etyki Lekarskiej
- Naukowa Fundacja Polpharmy po raz 11
- Normalka
- Chluba Ponidzia
- Numer 2013/08-09
- Sport
- Lektura nie tylko wakacyjna
- Nowe przepisy prawne
- Szpitale skarżą NFZ
- październik
- Czytajmy wnikliwie umowy
- Polsko-ukraińskie kontakty
- Alarm dla stomatologii
- Na marginesie
- Dymiąca Góra dla Białej Damy
- List otwarty w sprawie Domu Lekarza Seniora w Warszawie
- Partia - to było to
- Wspomnienia z Powstania Warszawskiego od 1 sierpnia do 27 września 1944 r.
- Refleksje na początek roku akademickiego
- Bez znieczulenia
- Nie medale tam się liczą
- Literatura i życie
- Z Mazowsza
- Recepta na stare lata
- Głos z Wiejskiej
- 50 lat Szpitala Powiatowego im. Marii Skłodowskiej-Curie w Ostrowi Mazowieckiej
- Zbyt mało wiemy o czerniakach
- "Zwyczajny" eksponat...
- Rozpatrujemy wszystkie aspekty
- Protest w Wołominie
- Letnie remanenty
- Przyszła koza do Krynicy
- Nowy system kształcenia specjalizacyjnego
- Klauzula sumienia cz. 3
- Trzeba było iść dalej
- Ratunek nie w tej kolejności
- Punkt widzenia
- Hołd dla lekarzy - ofiar II wojny światowej
- Język nasz giętki
- Poezja
- Nowe przepisy prawne
- SMS z Krakowa
- Pożegnanie
- Numer 2013/10
- Rozterki Prezesa
- Na marginesie Kodeksu Etyki Lekarskiej
- listopad
- Wałęsa - 'zapisane'
- To moja ostatnia pierwsza kadencja
- Instytut Fizjologii i Patologii Słuchu jednostką naukowo-badawczą kategorii A+
- HCV zawsze groźny
- Jubileusz 50-lecia uzyskania dyplomu lekarskiego
- Z rewizytą w Płocku
- Zdrowie dla seniorów
- Choroby śródmiąższowe płuc wciąż intrygujące
- Polska onkologia czeka na zmianę
- Dla ochłody
- Nowy rok akademicki na WUM
- Stanowisko Okręgowej Rady Lekarskiej w Warszawie z 20 września 2013 r.
- Klauzula sumienia
- Bez znieczulenia
- Niewydolność serca
- Język nasz giętki
- Zawsze w działaniu
- 15-lecie Polonii medycznej w Mołdawii
- Z Mazowsza
- SMS z Krakowa
- Nobel - ważny, bez zaskoczenia
- Psychiatria niedoceniona
- Zgrzyty w gabinecie dentystycznym
- Profesor Henryk Skarżyński odznaczony przez dzieci
- Hipokrates przed sądem
- Puls słowa
- Nowe przepisy prawne
- Na marginesie Kodeksu Etyki Lekarskiej... po raz 100
- Ręce precz od ministerstwa!
- Jest jeszcze dużo do zrobienia
- Literatura i życie
- Na marginiesie
- Kiedy zacznie w Polsce obowiązywać dyrektywa w sprawie transgranicznej opieki zdrowotnej?
- Prywatyzacja mnie nie przekonuje
- Wolontariat w Indiach
- Numer 2013/11
- Głos z Wiejskiej
- Jestem przeciwnikiem błędów a nie lekarzy
- grudzień
- Młodzi lekarze dołączyli do OIL w Warszawie
- Co to znaczy być lekarzem?
- Na marginesie Kodeksu Etyki Lekarskiej
- Sylwestrowy letarg
- Na marginesie
- z Delegatury Radomskiej
- XXXIII Okręgowy Sprawozdawczo-Wyborczy Zjazd Lekarzy OIL w Warszawie
- Pasje prof. Marka Nowackiego
- XXXIII okręgowy sprawozdawczo-wyborczy Zjazd lekarzy OIL w Warszawie
- Bez znieczulenia
- Czy warto być doktorantem
- Zaskakująca Odessa
- Stomatologia a nowotwory głowy i szyi
- XXXIIII Zjazd Lekarzy OIL w Warszawie
- Chcę, żeby to była dobra kadencja
- Mówią kamienie
- X Jubileuszowa Konferencja Grupy Roboczej PL-UA-BY Polskiego Towarzystwa Chorób Płuc
- Nowe przepisy prawne
- Klauzula sumienia
- Głos z Wiejskiej
- W Senacie o samorządach zawodów zaufania publicznego
- Z Mazowsza
- SMS z Krakowa
- Jakości nie będzie
- Spotkanie wigilijne w WUM
- Kochać czy mieszkać w Warszawie?
- Dokumentacja: niechciany fragment pracy lekarza, ale kluczowy
- Yma Sumac
- Medal Papieski dla prof. Skarżyńskiego
- Warszawiacy z nagrodami na festiwalu filmów medycznych
- Sport
- Hipertermia nadzieją na skuteczniejsze leczenie raka
- Na życzenie klienta
- Język nasz giętki
- Onkologia - tu bardzo wiele jest do zrobienia
- 'Gloria Medicinae'
- Pożegnania
- SPZOZ przekształca się w spółkę
- Cierpienie jest częścią istnienia
- Numer 2013/12
- luty
- 2014
- luty
- Numer 2/2014
- Na marginesie
- Jeszcze wiele problemów
- Minister do zadań specjalnych?
- Wybrani przez Zjazd i ORL
- Gdzie jest moje 15 tysięcy złotych?
- List do redakcji "Newsweeka"
- Obwieszczenia OKW
- Walczymy o wizerunek lekarzy
- Bez kolejek
- Bez znieczulenia
- Śmierlenie chore ambicje
- Głos z Wiejskiej
- Co to znaczy być lekarzem?
- Czy ma to sens?
- Duże inwestycje w Szpitalu Klinicznym przy Banacha
- Przeszedł do historii medycyny
- Przewlekła obturacyjna choroba płuc - narastający problem zdrowotny
- Wojewódzki Szpital w Radomiu stał się spółką
- Jak ważny jest zdrowy sen...
- Z Mazowsza
- Moje gender
- W Otwocku odrodzenie
- Sukces roku 2013
- Z Pamięci
- Język nasz giętki
- SMS z Krakowa
- Kolega z wojska
- Medycyna w oku kamery
- Górale z Tybetu
- Nowe przepisy prawne
- Pożegnania
- marzec
- Numer 3/2014
- OIL w Warszawie Biuro Obsługi Lekarza
- Na marginesie
- Powiem wprost - prestiż zawodu
- XXII Dzień Chorego
- Czas pracy lekarza
- Miraże ubezpieczeń
- Głos z Wiejskiej
- VII Światowy Dzień Zdrowia Jamy Ustnej
- Bez znieczulenia
- Obowiązku dokumentacji medycznej (na razie) nie będzie
- Sztuka przetrwania w zmieniających się przepisach prawa
- Vox populi
- Kolejki w Wielkiej Brytanii
- Zakażenia - szpitalne zmartwienie
- Innowacje przy Madalińskiego
- Bliźnięta syjamskie
- Światowy Dzień Walki z Rakiem
- Na marginesie Kodeksu Etyki Lekarskiej
- Klauzula sumienia, cz.6
- Pionierska operacja
- Francuskie odznaczenie dla prof. Marka Krawczyka
- Z Mazowsza
- Interna XXI w.
- Konkursy na ordynatorów w radomskim szpitalu
- Polska - Ukraina, dziesięć lat współpracy pneumonologicznej
- Uroczystość przy Wawelskiej
- Utrata zaufania
- Rozsypane społeczeństwo
- A most się ruszał...
- Bo to bal był nad bale!
- Język nasz giętki
- Moje adresy, cz.1
- SMS z Krakowa
- Dyżur w Pogotowiu Lotniczym
- Król Simba
- Nowe przepisy prawne
- kwiecień
- Numer 4/2014
- Na marginesie - Wiara czyni cuda
- Powiem wprost - XII Krajowy Zjazd Lekarzy
- XII Krajowy Zjazd Lekarzy: czy leci z nami minister?
- Po Zjeździe
- O czym dyskutował XII Krajowy Zjazd Lekarzy
- Nasi w Naczelnej Izbie Lekarskiej
- Bez znieczulenia
- Głos z Wiejskiej
- To nie wypali
- Będzie bolało
- Wojciech Rowiński 11.12.1935 - 14.03.2014
- Wojciech Maria Kuś 15.08.1936 - 25.01.2014
- Zadania pełnomocnika ds. zdrowia lekarzy
- Woda z mózgu
- Lekarzu - nie reklamuj!
- Recepty lekarskie - zasady wystawiania
- Antybiotyki: cudowne leki mogą przestać działać
- Stary, a młody szpital przy Karowej
- Cukrzyca - problem cywilizacyjny
- Zdrowie w programach unijnych
- Bez udziału lekarza
- Z Mazowsza
- Szpital przy ul. Barskiej w Warszawie - głos w dyskusji, ciąg dalszy
- Z Delegatury Radomskiej Miliony na inwestycję w Pionkach
- Zlikwidują "Drewnicę", bo chcą zaoszczędzić?
- Autorytet może być wartością
- ad vocem
- Nie chciałam o Ukrainie, ale nie mogę inaczej
- Pacjent jak zepsuty samochód?
- Śladami Justyny, Kamila i Zbigniewa
- Dedykacje, cz. 2
- Język nasz giętki - Totum pro parte
- SMS z Krakowa - Pamięc historyczna
- Moje adresy, cz.2 - Karty historii
- Cytadela Piękności
- Nowe przepisy prawne
- maj
- Numer 5/2014
- Nowi pełnomocnicy
- Powiem wprost - Lekarskie sumienie
- XXXIV Okręgowy Zjazd Lekarzy OIL w Warszawie
- Innowacyjność w medycynie
- Niełatwe życie badacza
- Leczenie debatą
- W Senacie o zdrowiu bez premiera Donalda Tuska
- Recepty lekarskie - zasady wystawiania
- Bez znieczulenia
- Pokaż lekarzu, co masz od firmy
- Komentarz przewodniczącego Komisji Etyki Okręgowej Rady Lekarskiej
- Pomóc lekarzom
- Autorytet może być wartością, cz.2
- Powtórka z Kodeksu Etyki Lekarskiej
- Choroby rzadkie
- Światowy Dzień Gruźlicy
- Czerniak jest do wyleczenia
- Puls e-mailem?
- Zakażenia inwazyjne też groźne
- Z Mazowsza
- Z Delegatury Radomskiej
- Problemy medyczne wieku starszego
- Opieka paliatywna
- Minutka dla malkontentów
- Joanna Szczepkowska, czyli rzecz o postępowej tolerancji
- SMS z Krakowa
- Język nasz giętki - Dwa w jednym, a nawet więcej
- Moje adresy, cz.3
- Najwięcej zależy od motywacji, cz.1
- Literatura i życie
- Ulżyć cierpieniu
- Maracana
- Poezja
- Pożegnania - Tadeusz Kisieliński 1921-2014
- Nowe przepisy prawne
- czerwiec
- SMS z Krakowa - Noc przed dniem...
- Numer 6-7/2014
- Godziny pracy OIL w Warszawie w lipcu i sierpniu 2014 r.
- Na marginesie - 25 lat bezradności
- Powiem wprost - Nasze problemy
- Interna to integracja w medycynie
- Cienie i blaski interny
- Punkt widzenia - Na ratunek
- Bez znieczulenia
- Ból trzeba leczyć
- Przywrócić zaufanie do zawodu lekarza
- Recepty lekarskie - zasady wystawiania
- Elektroniczna dokumentacja medyczna - MZ (wciąż) pracuje nad zmianami
- Pełnomocnicy
- Kampania OIL w Warszawie "O powód zapytaj Marszałka..."
- Boję się Pana Boga i rozlanego zapalenia otrzewnej
- Lekarzy mamy dobrych, tylko niektórych gubi bezmyślność
- Nie tylko przy Barskiej
- Zgoda pacjenta na leczenie to jego fundamentalne prawo, a dla lekarza - trudny obowiązek
- Autorytet może być wartością
- Powtórka z Kodeksu Etyki Lekarskiej
- Sukces dnia jutrzejszego?
- Gry wolnej Polski
- Przyszłość Drewnicy
- Z Mazowsza
- Nowoczesność w Ostrołęce
- Z Radomskiej Delegatury
- Byliśmy na Majdanie
- Być w Europie na Ukrainie
- Czy powstanie samorząd lekarski na Ukrainie?
- Język nasz giętki - Pacjent chirurgiczny
- Myśli rocznicowe
- Nie grały im surmy bojowe...
- Najwięcej zależy od motywacji
- Żywot człowieka szczęśliwego
- III Medyczna Noc Muzeów na Ujazdowie
- Śliwkowe niebo w gębie
- Evita
- Literatura i życie
- Sport
- Pozezja
- Pożegnania
- Wspomnienie
- Nowe przepisy prawne
- lipiec
- sierpień
- Czasem słońce, czasem deszcz
- Na marginesie
- Powiem wprost - Zaklinanie rzeczywistości
- Mam nadzieję, że wrócę do Szpitala św. Rodziny
- Bez znieczulenia
- Rejestry medyczne nadal w zawieszeniu
- Polityka lekowa państwa - czy istnieje?
- Chłopcy z Placu Broni
- O tempota! O mores!
- List otwarty
- Powtórka z KEL
- Dzisiaj młodych lekarzy już nie ma
- Co na paragonie z kasy fiskalnej?
- List otwarty w sprawie dyżurów na SOR
- Wspomnienie
- Dbajmy o zęby swoich dzieci
- Hospicjum - niezbędne, a niedoceniane
- Stary - nowy szpital przy Kopernika
- Doktor Wojciech Lubiński - pamięć o smoleńskiej katastrofie
- Alergie, choroby płuc i inne wyzwania medyczne XXI w.
- Z Mazowsza
- Nagroda dla prof. Skarżyńskiego
- SMS z Krakowa - Kapitalizm na Rynku Głównym
- Prosto od Putina
- 'Szpitale Dobrej Woli' w Powstaniu Warszawskim
- Oczami dzieci powstańców
- Muzy i my
- Wyborco, nie czekaj do wyborów!
- Komisja Kultury, Turystyki i Sportu - po co?
- Lekarz w biegu
- Sport
- Pomidory po królewsku
- Literatuta i życie
- Wielkie Morze Południowe
- Język nasz giętki
- Nasze lektury
- Poezja
- Dokumentacja medyczna. Zmiana przepisów
- Nowe przepisy prawne
- październik
- Herosi spod Giewontu
- Powtórka z Kodeksu Etyki Lekarskiej
- CEDE 2014 w Poznaniu
- Z Mazowsza
- Syjamski król na końcu świata
- Rewolucja informatyczna musi jeszcze poczekać
- Między nami, Polakami
- Implant ucha środkowego dla seniorów
- Z Delegatury Radomskiej
- Trzy lata komisji ds. orzekania o zdarzeniach medycznych
- Na marginesie Kodeksu Etyki Lekarskiej
- Numer 10/2014
- Recepty lekarskie - zasady wystawiania
- Na marginesie
- Dla smakoszy
- Samorządy w Sejmie
- SMS z Krakowa
- Literatura i życie
- Powiem wprost
- Homo homini res sacra
- Język nasz giętki
- Wspomnienia
- Głos z Wiejskiej
- O zdrowiu w stolicy
- Umowa a zaufanie
- Niepewna przyszłość
- Pamięci dr Ireny Suszczewskiej-Fiszer
- Brak szacunku
- Bez znieczulenia
- O ludzkiej naiwności, szarlatanerii i głupocie
- Hospicjum - integralna część systemu opieki zdrowotnej
- Dzieci powstańców pamiętają
- Nowe przepisy prawne
- listopad
- Powiem wprost
- Stop! Nie przetaczamy!*
- Na marginesie
- Recepty lekarskie - zasady wystawiania
- Na chłodne wieczory
- Informatyzacji ciąg dalszy
- Czytelnia
- Geriatria w awangardzie
- O zdrowiu na Białorsi
- Poezja
- Wspomnienie
- Co dało pionierskie w Polsce przeszczepienie szpiku?
- Odwiedziny u przyjaciół
- Muszę o prof. Witoldzie Kieżunie...
- Nobel 2014 - fizjologia i medycyna
- Nowe przepisy prawne
- Numer 11/2014
- Homo homini res sacra - fragmenty
- Pakiet, czyli nad przepaścią
- Choroby przyzębia
- Szpitalne Tian'anmen
- Bez znieczulenia
- Radomski szpital w kredytowej pętli
- Język nasz giętki
- 100 lat za Holendrami
- Las w muzeum
- O zagrożeniu wirusem ebola
- Powtórka z Kodeksu Etyki Lekarskiej
- Z Mazowsza
- Rak płuca
- Mbogo - mściwy wojownik
- Sport
- Zapał jest, systemu brak
- SMS z Krakowa
- grudzień
- luty
- 2015
- luty
- Na marginesie - Kupą, mości panowie...
- Lekarz nie może brać udziału w reklamach
- Chwila prawdy
- Beata Małecka-Libera - Nowo powołana sekretarz stanu w Ministerstwie Zdrowia, pełnomocnik rządu ds. projektu ustawy o zdrowiu publicznym
- Pacjenci od nas nie odeszli
- Stanowisko Prezydium ORL w Warszawie z 7 stycznia 2015 r. w sprawie pakietu onkologicznego
- Trzy razy P: pakiet pełen pytań - Wokół reformy służby zdrowia
- Bez znieczulenia
- Głos z Wiejskiej
- Ochrona dóbr osobistych, czyli, co powinien wiedzieć każdy lekarz
- Informatyzacja kontra ochrona danych osobowych
- SKŁADKI CZŁONKOWSKIE
- Jednostko Terenowa, błogosław!!!
- Holistyczne spojrzenie
- Homo homini res sacra
- Dobra sława
- Powtórka z Kodeksu Etyki Lekarskiej
- Refundacje 2015 (styczeń)
- Ludzie roku 2014
- Edukacja jest najważniejsza
- I Mazowieckie Spotkania Stomatologiczne
- Depresja najdroższa choroba mózgu
- XXIV Sesja Noblowska
- Los starego lekarza
- Z Mazowsza
- Z Delegatury Radomskiej - Nowy rok, stare problemy
- Godność ludzka
- W kinie siedzieliśmy oniemiali
- Język nasz giętki
- SMS z Krakowa
- Literatura i życie
- Tangerska medina
- Rybny przekładaniec z marchewką
- Moje adresy cz.5
- Wspomnienia
- Nowe przepisy prawne
- Pasje dr. Zbigniewa Maciejewskiego
- marzec
- Numer 2/2015
- Numer 3/2015
- Orędzie papieża Franciszka na XXIII Światowy Dzień Chorego
- Nagrody św. Kamila 2015
- Na marginesie - Quo vadis, pediatrio?
- Powiem wprost - Ubezpieczenie a roszczenie
- Dlaczego w aptekach brakuje leków?
- Polski system ochrony zdrowia na tle Europy
- Bez znieczulenia
- Szczepionka na wybory
- Jak uchwalić konstytucję zdrowia
- 20 lat i dużo, dużo więcej
- Liderzy stabilnej statystyki
- Transplantologia potrzebuje promocji
- Przeszczepienie krzyżowe
- Blisko ideału
- Głos z Wiejskiej
- Rezydentury na Mazowszu - wiosna 2015
- Powtórka z Kodeksu Etyki Lekarskiej
- NFZ nie ma prawa karać lekarzy za drobiazgi i literówki
- Refundacje 2015
- Coroczna aktualizacja obowiązkowego ubezpieczenia OC
- Ubezpieczenie OC obowiązkowe dla lekarzy prowadzących indywidualną praktykę lekarską
- Z Mazowsza
- Dzień światowy, ale pakiet problemowy
- Czas na rehabilitację
- Raport o cukrzycy
- Duchy pałacu w Jałcie
- Zmiany, czy lepiej bez zmian?
- Szlachectwo zobowiązuje
- Język nasz giętki
- Kącik poetycki
- SMS z Krakowa
- Moje adresy cz. 6
- Homo homini res sacra
- Wspomnienia
- Nowe przepisy prawne
- kwiecień
- Numer 4/2015
- Numer 5/2015
- Obradował Zjazd
- Na marginesie - Pomnik głupoty
- Kursy 'Prawo medyczne w praktyce'
- 'Nowotwory nie dostosują się do karty DiLO', czyli o pakiecie onkologicznym podczas Zjazdu
- Bez znieczulenia
- Embargo na Seszele
- Kasy fiskalne
- Niepożądane zdarzenia medyczne
- Czy potrafimy zmniejszyć częstość błędów i powikłań w leczeniu chorób naczyń?
- Doniesienia naukowe
- Wołanie na puszczy
- Oni zagrali w rezydencką ruletkę
- Recepty lekarskie - pytania i odpowiedzi
- Leczyć zęby dzieci
- Konferencja młodych stomatologów
- Powtórka z Kodeksu Etyki Lekarskiej
- Granice terapii uporczywej w praktyce neurochirurga
- Zalecamy szczepienia
- Refundacje 2015
- Zapewnić poczucie bezpieczeństwa
- Historia Hospicjum Onkologicznego św. Krzysztofa
- Pod opieką hospicjum
- Z Mazowsza
- Z Delegatury Radomskiej
- Koniec gwiezdnego czasu
- Coś się kończy, coś się zaczyna
- Odsłonięcie tablicy upamiętniającej 'Akademię Boremlowską'
- SMS z Krakowa
- Język nasz giętki
- Moje przygody z tenisem
- Bal charytatywny Pro Seniore
- Dla smakoszy
- Ostatni Azteka
- Wspomnienia
- Nowe przepisy prawne
- maj
- VI Rodzinny Piknik Integracyjny
- Na marginesie - Psychiatria dla decydentów
- Powiem wprost - Na co idą nasze składki
- Pakiet do poprawki, pakiet do trybunału
- Głos z Wiejskiej
- Dlaczego trzeba czekać na wizytę u okulisty?
- Okulistyka na Mazowszu
- Alergia na siebie
- Bez znieczulenia
- Recepty lekarskie - pytania i odpowiedzi
- Nie tylko pacjenci onkologiczni
- Limitowanie opieki paliatywnej jest nieetyczne
- Zgoda pacjenta na udział w badaniu klinicznym
- Homo homini res sacra
- Powtórka z Kodeksu Etyki Lekarskiej
- Doniesienia naukowe
- Nowotwory krwi w pakiecie onkologicznym Walka z rakiem
- Bezpieczeństwo chorego na hemofilię w polskim systemie ochrony zdrowia
- Nowotwory jamy ustnej
- Amazonki walczą o polskie Breast Units
- Połamany wózek
- Z Mazowsza
- Światowy Dzień Walki z Gruźlicą
- Z Delegatury Radomskiej
- Imperialne zdobycze i zakusy Rosji
- Podzielone społeczeństwo
- Sylwetki
- Muzy i my
- Sport
- 25 lat samorządu lekarzy w mundurach
- SMS z Krakowa
- Język nasz giętki
- Dla smakoszy
- Gauchos z Argentyny
- Wspomnienia
- Moje adresy
- Nowe przepisy prawne
- Uśmiech od trójki do trójki
- Na marginesie
- czerwiec
- Numer 6-7/2015
- Na marginesie - Każdy wytycza własną drogę
- Pediatria: dobre samopoczucie Ministerstwa Zdrowia
- Powiem wprost
- Lekarze a szczepienia
- Pediatria. Brakuje lekarzy, brakuje pieniędzy
- Bez znieczulenia
- Głos z Wiejskiej
- Wakacyjne praktyki
- M-zdrowie - co to jest i jakie wyzwania się z nim wiążą
- Recepty lekarskie - pytania i odpowiedzi
- Lekarzy jest za mało, a będzie jeszcze mniej
- Doniesienia naukowe
- Ziemia obiecana
- Homo homini res sacra
- Powtórka z Kodeksu Etyki Lekarskiej
- Zaprosili nas
- Lekarze o stażu i emigracji
- O naszych biuletynach
- Ból ostry i przewlekły
- Stomatolog - między młotem a kowadłem
- Epidemia próchnicy w Polsce
- Z delegatury Radomskiej
- Zapraszamy do wypełnienia ankiety dotyczącej czasu pracy
- Z Mazowsza
- Poporodowe zapalenie tarczycy
- Pamięć ważna jak powietrze
- Diagnoza po 360 latach
- Komu medal, komu do pomyślenia?
- Czy rządzący zrozumieli, co się wydarzyło?
- Muzy i my
- Pomóżmy ofiarom trzęsienia ziemi w Nepalu
- Sport
- Medycyna i konspiracja
- SMS z Krakowa
- Język nasz giętki
- Ajutthaja - niezdobyte miasto
- Dla smakoszy
- Poezja
- Medyczny Jarocin
- Łazienkowy - pan ''Zet''
- Nafciarze
- Prof. Bogusław Moszyński, ''Zachować w pamięci''
- Prezent urodzinowy
- Nowe przepisy prawne
- sierpień
- Na marginesie
- Powiem wprost - Zarządzanie jakością
- Psychiatria na Mazowszu. Nie jest dobrze
- Zmiana koszyka świadczeń w psychiatrii
- Nowa wycena świadczeń w psychiatrii
- Głos z Wiejskiej
- Lekarze dentyści spotkali się w Serocku
- Szkolenie i integracja
- Bezzębna starość
- Doceńmy ortodoncję
- Bez znieczulenia
- A może pielęgniarki utworzą swoją partię...
- Niepolityczny minister
- Lekarze z Ukrainy w Warszawie
- Dokumentacja medyczna, tajemnica lekarska i kontrola skarbowa
- W sprawie transplantologii
- Ból przewlekły - kto i jak powinien go leczyć?
- Powtórka z Kodeksu Etyki Lekarskiej
- Homo homini res sacra
- Co nowego na listach refundacyjnych od 1 maja
- Konferencja Advances in Pneumology
- Z Mazowsza
- Naśladowcy potrzebni
- Doniesienia naukowe
- 40-lecie II Wydziału Lekarskiego warszawskiej Alma Mater
- Personalne roszady w radomskich szpitalach
- Zanim będziemy Holendrami Wschodu
- Janina Jankowska
- Sanitariuszki w Powstaniu Warszawskim
- Cztery pokolenia ginekologów
- Posłuchać, zobaczyć...
- Sport
- Panie Kużawczyk...
- Papryka a'la Maksai (czyt. a'la Mokszoj)
- SMS z Krakowa
- Język nasz giętki
- Nowości wydawnicze
- Poezja
- Polska pomoc w Katmandu
- Tembo - wrażliwy olbrzym
- Wspomnienia
- Nowe przepisy prawne
- VI Rodzinny Piknik Integracyjny Samorządów Zaufania Publicznego
- Nowe wraca
- Numer 8/9 2015
- wrzesień
- październik
- Powiem wprost - Dzielimy się doświadczeniami
- Na marginesie - Nocne Polaków rozmowy
- Numer 11/2015
- 100. rocznica urodzin i 15. rocznica śmierci prof. Jana Nielubowicza, patrona OIL w Warszawie
- Licytacja
- Bez znieczulenia
- SOR(ry)...
- Co koordynuje koordynator
- Głos z Wiejskiej
- Aby pielęgniarka była pielęgniarką
- Lekarz jako gwarant życia i zdrowia człowieka w rozumieniu art. 160 kodeksu karnego
- Półpasiec i neuralgia popółpaścowa
- Śródkostne implanty dentystyczne
- Recepty lekarskie - pytania i odpowiedzi
- Cytologia osadu moczu
- Doniesienia naukowe
- Dla najmniejszych serc
- Jak pokonać nadciśnienie tętnicze
- Z Mazowsza
- Powtórka z Kodeksu Etyki Lekarskiej
- Biuletyn OIL w Warszawie
- Widziane zza firanki
- Siła orła bielika
- SMS z Krakowa
- Język nasz giętki
- Posłuchać, zobaczyć...
- Opowieść o ziemniaku
- Chemik w służbie medycyny
- Galapagos - czarodziejskie wyspy
- Sport i kultura
- Nowe przepisy prawne
- listopad
- Na marginesie - Piekarze i polityka
- Powiem wprost - Być lekarzem to przywilej
- Wątpliwości u progu reformy
- Szczepmy się!
- Szczepienia ochronne: jak rozmawiać z rodzicami
- Zawodowi komplikatorzy
- Pora na pomidora
- Bez znieczulenia
- Głos z Wiejskiej
- Recepty lekarskie - pytania i odpowiedzi
- Porozumienie z pacjentem
- Badanie kliniczne to rodzaj eksperymentu medycznego
- BIULETYN ORL w WARSZAWIE
- Jak to jest z klauzulą sumienia
- RPO pisze do ministra zdrowia
- Doniesienia naukowe
- Nobel za walkę z pasożytami
- Periodontologia
- Śródkostne implanty dentystyczne
- Neuropatia cukrzycowa (PDN)
- Ostatni dyżur
- Zdrowe odżywianie i zdrowy rozsądek
- Z Mazowsza
- Z Delegatury Radomskiej
- SMS z Krakowa
- Język nasz giętki
- Zobaczyć człowieka
- Wydarzenia
- XXII Lekarski Rajd Rodzinny
- Coś po chińsku...
- Mt. Popa - siedziba duchów
- Cztery pokolenia ginekologów cz.2
- Posłuchać, zobaczyć... - Propozycje kulturalne
- Wspomnienie
- Nowe przepisy prawne
- grudzień
- luty
- 2016
- styczeń
- luty
- marzec
- maj
- lipiec
- wrzesień
- październik
- Nowe przepisy prawne
- Doniesienia naukowe
- Nauka, praktyka, zdrowie cz. 2
- (Nie) chcemy umierać na dyżurach!
- Bez znieczulenia
- Ból funkcjonalny - zespół niespokojnych nóg
- Dla smakoszy
- 20 lat minęło...
- Goniec Medyczny
- III Międzynarodowy, Festiwal Filmów Medycznych
- Jazda po bandzie
- Język nasz giętki. Kilka uwag o nowej odmianie języka
- Komunikat Komisji ds. Lekarzy Emerytów i Rencistów ORL w Warszawie
- Manifestowali w Warszawie
- Milion rąk do pracy
- Moje spotkania z teatrem cz. 2
- Po spotkaniu 27 września 2016 r.
- Uporczywa terapia
- Nr 10/2016 październik 2016
- Najwyższy czas na zdrowie
- Uczelnia z wizją
- Spotkania Koła Seniorów Roku Akademickiego 1946/1951
- O stomatologii światowo w Poznaniu
- Nowy wiceprezes NRL
- To powinien być impuls do działania
- Niedoceniane zagrożenia zdrowotne
- Niejawne lub niejasne
- Posłuchać, zobaczyć...
- Powtórka z Kodeksu Etyki Lekarskiej
- Prawa rodziny pacjenta
- Profesor Wojciech Noszczyk o dziejach medycyny w Polsce
- XVI Ogólnopolski Plener Malujących Lekarzy
- Z Delegatury Radomskiej
- Z Mazowsza
- Zakażenia w gabinecie stomatologicznym
- Przeżyć - i co dalej?
- Przyzębie kosmonautów cz. 2
- Punkt widzenia. Dobry wujek
- Pytania do rządzących
- SMS z Krakowa - Anomalie nie tylko pogodowe
- Tragedia w Yungay
- Tłumaczenie snów i wywoływanie duchów
- Wspomnienia
- listopad
- Numer 11/2016
- Rok akademicki 2016–2017 na Warszawskim Uniwersytecie Medycznym rozpoczęty
- Nie ma money...
- Recepty Lekarskie cz. 14 Bezpłatne leki 75+
- Informacja dla lekarzy i lekarzy dentystów – emerytów niewykonujących zawodu
- Płace w ochronie zdrowia
- Jeszcze lepsza zmiana
- Bez znieczulenia
- Protesty lekarzy we Francji
- Prawa lekarza
- Ostatni zgasi światło?
- doniesienia naukowe
- Dużo, nie oznacza bezpiecznie
- Badanie wirtualne, a zagrożenie realne
- Kompleksowo pod jednym dachem
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO (proste leki przeciwbólowe) cz.1
- Nobel za „samozjadanie”
- Profilaktyka zakażeń w gabinecie stomatologicznym
- Placówka ze stuletnią tradycją
- XX-lecie Regionu Mazowieckiego OZZL
- Stres lekarzy
- XXIV Krajowy Zjazd Polskiego Towarzystwa Historii Medycyny i Farmacji
- Leczenie SM – umiarkowane zmiany na lepsze
- O tych, którzy też się boją. Onkolodzy-walka na śmierć i życie
- Wyróżnienia w tekście
- SMS z Krakowa Kładka Bernatka
- Wybory w USA
- Posłuchać, zobaczyć…
- Goniec Medyczny
- Goniec Medyczny
- Bakłażan po grecku
- Ameryka, Ameryka „Zagrajcież mi, niechaj cofnie się świat”
- Korona świętego Stefana
- XII Zlot DoctorRiders
- Wspomnienia
- Nowe przepisy prawne
- Siła samorządu
- Ze smutkiem i nadzieją
- grudzień
- 2017
- styczeń
- 20-lecie "Poltransplantu" Wspierajmy transplantologię
- 20-lecie Fundacji „Pro Seniore”
- BEZ ZNIECZULENIA
- Bikiniarze
- BIULETYN ORL w WARSZAWIE
- Choroby płuc. Spotkanie pneumonologów w Warszawie
- Ciekawe. Doniesienia naukowe
- Cywilizacja i zdrowie. Choroby rzadkie po polsku
- Czy będą zespoły biegłych przy izbach lekarskich?
- Dla smakoszy. Kleinur, czyli islandzkie faworki
- Dziewięć ton mniej
- Etyka. Powtórka z Kodeksu Etyki Lekarskiej
- Etyka. Wiara i zwątpienie w postęp
- Fundacja Kościuszkowska ogłasza konkurs
- Goniec Medyczny
- Jak ateista z teologiem
- Język nasz giętki. Chory czy pacjent
- Jubileusz Instytutu Fizjologii i Patologii Słuchu
- Kalendarz wyborczy
- RAMOWY KALENDARZ WYBORÓW DELEGATÓW NA OKRĘGOWE ZJAZDY LEKARZY I KRAJOWY ZJAZD LEKARZY NA OKRES VIII KADENCJI
- Koleżanki i Koledzy
- KOMUNIKATY Komisji ds. Lekarzy Dentystów
- Krwinki w kształcie łez
- Krzysztof Schreyer na Biesiadzie Literackiej SPP
- Laureat Honorowej Statuetki Biegańskiego
- Leczmy ból. Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO cz. 2 (słabe opoidy)
- Listy do redakcji
- Literatura i życie Talon na „mydelniczkę”
- Muzy i My Posłuchać, zobaczyć…
- Muzy i My. Chóralnie
- Muzyka dla idei Transplantacji
- Na marginesie. A może list do św. Mikołaja
- Najstarszy Amerykanin
- Pionierska operacja w klinice WUM
- Polska Biblioteka Medyczna w Kijowie otwarta!
- Poszukiwani biegli sądowi
- Poszukiwani lekarze sądowi
- Prawo Nowe przepisy prawne
- Prawo i medycyna. Umowa lekarza z pacjentem
- Projekt „Epi-Baza”
- Punkt widzenia TV leczy strachem
- Płuca Polski
- Refleksje. Zdrowie jak nowe haubice
- Seniorzy w Senacie
- Seniorzy. Zdrowsza starość jest możliwa
- SMS z Krakowa. Ciąg dalszy
- Spoko, bez emocji
- Towarzystwo Medyczne. Ożywimy działalność PTL
- U nas w samorządzie
- U nas w samorządzie
- U nas w samorządzie. Wręczenie praw wykonywania zawodu lekarzom i lekarzom dentystom
- Wigilia w trudnych czasach
- Wokół reformy służby zdrowia. W sieci zmian w ochronie zdrowia
- Wspomnienia
- Wyzwań nam nie zabraknie
- Z delegatury radomskiej. Szpital w Nowym Mieście
- Z Mazowsza
- Z Mazowsza. Nagroda za jakość
- Łuszczyca wyklucza społecznie
- „Gloria Medicine” 2016
- luty
- Ach, ten Woy!
- Bez znieczulenia
- Chiński obiad i skorpion w bucie
- Co zrobić z odpadami?
- Doniesienia naukowe
- Dziennikarze
- Dziewczyna nowym wiceministrem
- Eksperci alarmują: na zdrowie przeznaczamy mniej niż byłoby to rozsądne
- Goniec Medyczny
- III Mazowieckie Spotkania Stomatologiczne
- Informacja dla lekarzy i lekarzy dentystów – emerytów niewykonujących zawodu
- Iłża – tradycja lecznictwa
- Już to kiedyś widzieliśmy
- Kalendarz wyborczy
- Koncert w Hard Rock Cafe
- Kryształowy Dwunastościan
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO cz. 3 (silne opioidy)
- Lek czy zagrożenie?
- Lista Stu 2016
- Medicantus z pasją
- Medycyna nowa. Niech się stara schowa?
- Miała być mała rewolucja w POZ, jest…
- Muzy i My Posłuchać, zobaczyć…
- Na temat i do rzeczy
- Nowe mapy potrzeb zdrowotnych
- Nowe przepisy prawne
- Pacjent, którego nigdy nie zapomnę cz.1
- Pewnego roku w Peszawarze
- Powtórka z Kodeksu Etyki Lekarskiej
- Pozory w życiu i nauce
- Profil zaufany, czyli eGO
- Raport w sprawie autyzmu
- Recepty. Rzecznik prasowy NFZ informuje
- Sukces roku 2016
- Świąteczna wizyta w Domu Lekarza Seniora
- Słowo i obecność
- Teoretyczny problem ministra
- Topielec, czyli ciasto, które zawsze wychodzi
- Wdzięczność pacjenta
- Wieczór integracji
- Wirtualna tożsamość
- Wizjonerzy XXI wieku
- Wreszcie
- Wspomnienia
- Współpraca WUM i SGH
- Z Mazowsza
- Znacząca rola niszowej specjalizacji
- Życie i śmierć
- Złoty Pałac w Mandalaj
- Orędzie papieża Franciszka (fragmenty)
- marzec
- Numer 2/2017
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO cz. 4
- Numer 3/2017
- Prawo do leczenia bólu
- Powtórka z Kodeksu Etyki Lekarskiej
- Cena postępu
- Doniesienia naukowe
- O tajemnicy lekarskiej raz jeszcze
- Pacjent, którego nigdy nie zapomnę cz. 2
- Stare i nowe źródła wiedzy lekarza
- Choroby tarczycy i trzustki w praktyce lekarza rodzinnego
- Profesjonalizacja zarządzania
- Jak szpital w Ostrołęce pieniędzy szuka
- Z Mazowsza
- II Kongres Żywieniowy
- Wiadomości
- „HCV – jestem świadom”
- U NAS W SAMORZĄDZIE
- Wybory w OIL w Warszawie
- Z myślą o innych i przyszłości
- Czas na gody
- Pamięć jak szczepionka
- Dzielność ukarana, czyli górą publiczna służba zdrowia
- SMS z Krakowa
- Muzyka Medicantus
- Zapraszamy na seminarium
- Posłuchać, zobaczyć…
- Lekarz, etyk, społecznik
- Chilijskie rany
- Katalog doktor Jolanty
- Narada u premiera
- Spotkań czar – Dziak
- Witold i Tadeusz Orłowscy – ojciec i syn
- WSPOMNIENIA
- O leczniczej marihuanie
- Nowe przepisy prawne
- W lutym br. odbyła się X Charytatywna Gala Karnawałowa Przyjaciół Fundacji OIL w Warszawie Pro Seniore
- Goniec Medyczny
- III Mazowieckie Spotkania Stomatologiczne
- Kształcenie podyplomowe czekają zmiany
- Mazowsze liderem na mapie „naczyniowej” Polski
- Ministerstwo bułką podszyte
- Bez znieczulenia
- Priorytety ochrony zdrowia
- Rozmowa, szkolenie, uczestnictw
- Zmieniłbym koncepcję sieci
- Kamasze już były, teraz – kasa!
- Co z tą siecią?
- Życie bez wrogów
- Zdrowie warszawiaków - dane z raportu
- kwiecień
- Numer 4/2017
- Jakości nam trzeba
- Inwestując w przyszłość
- Lekarze obradowali w Warszawie
- Laudabilis
- WYBORY
- Wielkanocne przesłanie 2017 r.
- Płace w służbie zdrowia
- Zbieramy podpisy
- KOZ-y i ich POZ-y
- Gruźlica w liczbach
- Gruźlica to problem organizacyjny
- Zły stan zębów dzieci
- Czy będziemy odpracowywać studia?
- Bez znieczulenia
- Nakaz pracy
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO cz. 5 (koanalgetyki)
- Wypalenie zawodowe
- Choroby rzadkie – co nowego w Europie?
- Odpowiedzialność cywilna związana z naruszeniem praw pacjenta
- Postęp a mądrość i wyobraźnia
- Powtórka z Kodeksu Etyki Lekarskiej
- Goniec Medyczny
- Doniesienia naukowe
- Eksperci od cudzego cierpienia
- Z Mazowsza
- NASZE ZDROWIE
- Walka z rakiem
- Zwoleń w sieci szpitali
- W polskim systemie opieki paliatywnej wciąż są białe plamy
- Na umieranie są limity
- Mowa żywieniowa
- Od Wachholza do Gaertnera
- Dobro wspólne
- BIULETYN ORL w WARSZAWIE
- Nie bójmy się dentystów!
- Cesarskie grobowce
- Jak biegacz z lekarzem...
- Medicantus w Beskidach
- Ciasteczka wprost z Toskanii
- Szanuj pacjenta swego
- III Mazowieckie Spotkania Stomatologiczne
- Goniec Medyczny
- Gimnazjum Więcka
- Losy żołnierza
- Posłuchać, zobaczyć…
- Bitwa o bitwę
- Ułan, poeta, z zawodu lekarz
- Wspomnienia
- Nowe przepisy prawne
- Światowy Dzień Nerek
- czerwiec
- III Mazowieckie Spotkania Stomatologiczne
- Dwa światy
- Czas pokaże
- Szpitale toną w długach. Lepiej nie będzie?
- Zebraliśmy podpisy!
- Niepokojąca cisza
- BEZ ZNIECZULENIA
- Wiosenny PES w specjalnościach lekarsko-dentystycznych za nami
- Będzie łatwiej o rehabilitację na Mazowszu?
- Dyskusji o POZ ciąg dalszy
- Zarząd Krajowy Ogólnopolskiego Związku Zawodowego Lekarzy
- Musimy zmienić postrzeganie psychiatrii
- Czekając na zmianę
- Jaskra nie boli, ale kradnie wzrok
- Narastający problem chorób oczu w obliczu starzenia się społeczeństwa
- Goniec Medyczny
- Interna: nadzieja na przyszłość
- Oddziały nefrologiczne są niezbędne
- Opieka paliatywna na Mazowszu wciąż daleka od ideału
- Hospicja nie dostaną dodatkowych pieniędzy
- Kto się wstawi za obywatelem?
- Realizacja kalendarza wyborczego w toku
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO cz. 6 (koanalgetyki)
- Wolny zawód
- Odpowiedzialność pielęgniarki i ratownika medycznego – wybrane aspekty prawne
- Powtórka z Kodeksu Etyki Lekarskiej
- Postęp a standard opieki zdrowotnej
- Z Mazowsza
- Jak sobie radzimy
- 15-lecie Oddziału Kardiologii Interwencyjnej w Ostrołęce
- Przyszłość szpitali w Iłży i Pionkach
- Przeciw grypie
- Nowotwory jelita grubego w ofensywie
- Mazowieckie Centrum Edukacji Medycznej
- Nowy system implantów słuchowych
- Demografia a medycyna
- Pasjonaci w Druskiennikach
- Doniesienia naukowe
- Posłuchać, zobaczyć…
- Stangret u Abakanowiczów
- Co będzie dalej?
- Metody leczenia się zmieniają, wartości pozostają
- Złoty róg
- Czas
- Konferencja „Ból i cierpienie” po raz szósty na UKSW
- Rok Władysława Biegańskiego
- Sezon 2017 rozpoczęty, Poraj 2017
- Lekarze trochę pobiegają
- Wspólnota Medicantusa
- Szparagi... w indyku
- Meksyk – stolica Azteków
- Moje anińskie wieczory
- 1923–2017 – Czas prof. Stanisława Leszczyńskiego
- Wspomnienia
- Nowe przepisy prawne
- Wiosenny PES w specjalnościach lekarsko-dentystycznych za nami
- Numer 5-6/2017
- Numer 7/2017
- lipiec
- III Mazowieckie Spotkania Stomatologiczne
- Odpoczynek dla pracy
- Czerwcowe spotkania
- Zaczynamy przygotowania do IV MSS
- W jedności siła – debata we wspólnej sprawie
- By chirurgia była znów atrakcyjna
- Goniec Medyczny
- Projekt obywatelski bez szans
- Ustny PES będzie teraz bardziej praktyczny
- BEZ ZNIECZULENIA
- Pusta kasa
- Co sieć przyniesie Warszawie i Mazowszu?
- Powtórka z Kodeksu Etyki Lekarskiej
- Granice nauki
- Błąd lekarski a polityka karania
- BIULETYN ORL w WARSZAWIE
- Beneficjentem naszych działań jest pacjent
- Punkty za wiedzę, nagrody za punkty
- Pacjent, którego nigdy nie zapomnę cz. 3
- Randka z alergią
- Konferencja Dum spiro, spero
- Farmakoterapia bólu przewlekłego w oparciu o drabinę analgetyczną WHO (koanalgetyki) cz. 7
- Szalejące jelita
- Hamuj raka
- Badania kliniczne na zakręcie
- Przybywa zakażeń HIV
- Do utraty tchu
- Komputerowa rewolucja w szpitalach regionu radomskiego
- Z MAZOWSZA
- Niewydolność serca
- Doniesienia naukowe
- Szacun dla nazaretanek
- Posłuchać, zobaczyć.
- ZŁOTY OTIS.
- Niezwykły rok 1917
- Lek na rozum
- Spełnione marzenia
- Lepiej, żeby mogli pozostać ludźmi.
- Przecież nie umiem śpiewać!
- Sezon na medal
- XIII Mistrzostwa Polski Lekarzy w Pływaniu
- Rozpoczęcie sezonu motocyklowego 2017 Klubu DoctorRiders
- Lampart – prawdziwy król zwierząt
- Desant górników na Słupię
- Generał dobroci
- Nowe przepisy prawne
- sierpień
- wrzesień
- Minęło 10 lat i…
- Czas na zdrowie
- Idzie jesień
- Nowy Rok w ochronie zdrowia?
- Wprowadzając sieć, wprowadzamy rynek
- Ryczałt do zwrotu?
- Endokrynologia poprawia jakość życia
- Jedyny taki koncert
- Błogosławieństwo papieża Franciszka
- Z Mazowsza
- Głosujemy korespondencyjnie
- Bez znieczulenia
- Wstyd zawodowy
- Rośnie akceptacja dla Kodeksu Przejrzystości
- APEL
- Reformy, ale czy zmiany na lepsze?
- W służbie dobra i zła
- Powtórka z Kodeksu Etyki Lekarskiej
- Tapentadol
- Efektywność służby zdrowia a badania laboratoryjne
- Pacjent, którego nigdy nie zapomnę cz.4
- Niedomagania zdrowia publicznego
- Krótkołańcuchowe kwasy tłuszczowe a zachowanie homeostazy ustrojowej
- Goniec Medyczny
- 11 Światowy Dzień Gruźlicy
- Gorączka terminalna
- Komentarz do artykułu
- Doniesienia naukowe
- Z Mazowsza
- W siedleckim szpitalu powiało optymizmem
- Nagrody naukowe Polpharmy
- Kliniki WUM w prestiżowym gronie
- Zadbajmy o profilaktykę cukrzycy
- Diagnostyka chorób tarczycy
- Nic wspólnego z polityką
- Honor i pamięć
- Posłuchać, zobaczyć…
- Lekarze w wojnie 1920
- Przecinek przed „i”
- List do początkującego poety
- Przeprowadzka
- Piknik 2017
- Wycieczka do Chrzęsnego
- Kłębuszki z niespodzianką
- José de San Martin – bohater andyjskich Latynosów
- Plener spod samiuśkich Tater
- 16 Mistrzostwa Polski Lekarzy i Innych Profesji Ochrony Zdrowia w Ringo
- Kardiolog biegł najszybciej
- Ciocia Kocia
- Wspomnienia
- Nowe przepisy prawne
- Numer 10/2017
- październik
- Leczenie mniej tradycyjne
- Zastrzyk dla zdrowia
- Więcej pieniędzy na ochronę zdrowia w ostatnim kwartale roku
- Liczy się zespół
- Chirurgia jest piękna
- Bez znieczulenia
- Rak wśród hien
- Potrzeba opieki koordynowanej
- BIULETYN ORL w WARSZAWIE
- Zarządzanie ryzykiem medycznym
- „Uzdrowiciele” w ciągłym natarciu
- Nie ma innej recepty niż edukacja pacjenta i jego rodziny
- Co należy wiedzieć o połączeniach tramadolu z lekami z I stopnia drabiny analgetycznej Tramadol z paracetamolem cz. 1
- Rady kardiologa dla lekarzy dentystów
- Kobieta w pewnym wieku i jej potrzeby
- Pacjent, którego nigdy nie zapomnę cz. 5
- Zakaz wykonywania zawodu
- Idea medycyny
- Powtórka z Kodeksu Etyki Lekarskiej
- Czym oddychamy?
- Pamiątki z wakacji?
- Piknik 2017
- Goniec Medyczny
- Znaczenie kolonoskopii
- Z Mazowsza
- Szpitale zagubione w globalnej sieci
- Szpital w Ciechanowie – zobowiązania i inwestycje
- Skoro nie mamy bomby atomowej
- Posłuchać, zobaczyć…
- Pochwała i krytyka symetrystki
- Tak, że, tak że i także
- W poszukiwaniu zdrowia
- Doniesienia naukowe
- Walka z rakiem
- Śliwki na słodko i kwaśno, czyli…
- Pozytywista do szpiku kości
- Serce Marszałka na wileńskiej Rossie
- Sowietskoje szampanskoje w Tbilisi
- Jazz w Radomiu
- Wspomnienie
- Nowe przepisy prawne
- Numer 11/2017
- listopad
- Nie kijem go, to pałką
- To jest ich czas
- Nas spaja idea
- BIULETYN ORL w WARSZAWIE
- Do Ministra Zdrowia Konstantego Radziwiłła
- Transplantacja skuteczną metodą leczenia
- Transplantacja łączy lekarskie specjalności
- Bez znieczulenia
- Bogowie na botoksie
- Inauguracja roku akademickiego 2017/2018 na Warszawskim Uniwersytecie Medycznym…
- Doniesienia naukowe
- Nobel za zegar biologiczny
- Prawa pacjenta szpitala psychiatrycznego
- Medycyna kliniczna jako nauka
- Powtórka z Kodeksu Etyki Lekarskiej
- Życie na kredycie. Vademecum lekarza kredytobiorcy
- Goniec Medyczny
- Ubezpieczenia wzajemne szpitali – alternatywa ubezpieczeń komercyjnych
- Wewnątrzmaciczne operacje serca cz.1
- Tramadol z deksketoprofenem
- Diagnozy trudne, modne i inne
- Czy żałujemy naszych wyborów z młodości? cz.1
- Smog nas truje
- Kompleksowa opieka onkologiczna w Attisie
- „Zew samorządów” po raz kolejny
- Na Rossie– piękne przedsięwzięcie
- Z Mazowsza
- Szpital w Mińsku Mazowieckim w nowym systemie
- Radomskie Centrum Onkologii szkoli lekarzy pierwszego kontaktu
- Z myślą o dzieciach i ich rodzicach – nowa inwestycja WUM
- Postęp dzięki innowacjom
- O trzech spójnikach skorelowanych
- Lifting
- Bez rozsądku przywódców nie ma mądrości mniejszości
- Posłuchać, zobaczyć…
- Wielka szansa
- Poczytaj i pomyśl...
- Symfonia odchudzania
- Izba docenia aktywność sportową
- XVI Lekarski Rodzinny Spływ Kajakowy Wkra 2017
- Exodus asystentów
- Tak było pół wieku temu
- Babeczki ze śliwkami
- Wspomnienie
- Za Wielkim Murem
- Nowe przepisy prawne
- grudzień
- Numer 12/2017 - 1/2018
- Wręczenie prawa wykonywania zawodu lekarza i lekarza dentysty
- Klauzula opt-out z Nowym Rokiem out?
- Lista świątecznych życzeń
- Zdrowie plus. Ale co to znaczy?
- Pomoc, która ratuje życie dzieci
- Życzenia
- Ratują od 120 lat
- Bez znieczulenia
- Na rzecz zdrowia
- Pytania i odpowiedzi
- Recepty
- Komunikat
- Wciąż przegrywamy walkę z otyłością
- Klauzule niedozwolone w umowach konsumenckich i kredytowych
- Rutyna i myśl twórcza
- Zrób to dla Polski
- O odpowiedzialności szpitala za zakażenia
- Co powinniśmy wiedzieć o połączeniu oksykodonu z naloksonem
- Antybiotykooporność – globalny problem
- Antybiotyki mniej skuteczne
- Wewnątrzmaciczne operacje serca cz. 2
- Goniec Medyczny
- Lekarz na pokładzie samolotu
- Czy żałujemy naszych wyborów z młodości? cz.2
- Z Mazowsza
- Szkolenie biegłych sądowych
- Podziękowania policjantkom
- Dentystka wśród Pigmejów
- Pół wieku w służbie pacjentom
- Doniesienia naukowe
- 150-lecie
- Przed rozłąką z Ukrainą
- Posłuchać, zobaczyć…
- Zapis świadomości
- Spotkaliśmy się po 60 latach
- Mylenie znaczeń
- W poszukiwaniu tematu
- Brydżowe sukcesy lekarzy naszej Izby
- Pieczony udziec na święta
- Wernisaż Włodzimierza Cerańskiego
- Wycieczka do Pułtuska
- Wigilia z wilkami
- Nieprawdopodobna historia
- Chan Chan – największe miasto z gliny
- Odejść od codzienności
- Wspomnienia
- Okręgowa Izba Lekarska pamięta
- Nowe przepisy prawne
- styczeń
- 2018
- luty
- Numer 2/2018
- Noworocznie, w dużym gronie
- Nowa dobra zmiana?
- Nowa nadzieja na dialog z ministrem
- Nowy minister,stare problemy
- Chorych z otępieniem może być mniej
- IV Mazowieckie Spotkania Stomatologiczne i nie tylko
- BIULETYN ORL w WARSZAWIE
- Bez znieczulenia
- Kruchy filar
- Pakiet onkologiczny – zmiany od 1 lipca 2017 r.
- Problemy geriatrii
- Moralne interpretacje prawa cz. 1
- Gdy RODO wejdzie w życie...
- Epidemia naszych czasów
- Farmakoterapia bólu w chorobie zwyrodnieniowej stawów
- Ryzyko onkogenezy w stomatologii
- Niewydolność serca nadal groźna
- Nasi mistrzowie w anegdocie cz. 1
- Doniesienia naukowe
- Gorzka pigułka
- Z Mazowsza
- Z Mazowsza
- Z Mazowsza
- Sukces Roku 2017
- ORĘDZIE PAPIEŻA FRANCISZKA NA XXVI ŚWIATOWY DZIEŃ CHOREGO 2018 r.
- Ortopedia na najwyższym poziomie
- Goniec Medyczny
- Nasza wspólna niepodległość
- Pluralizm mediów
- Lektury
- Terminator
- Dlaczego nie „dlatego, bo”
- Rozmaitości
- Amsterdam, podwodne miasto
- Monte Rosa na biegowo
- Posłuchać, zobaczyć…
- Dzisiaj rządzą śledzie
- Historia medycyny na stałej wystawie w Muzeum Więzienia Pawiak
- Orzeczenie
- Wybitni pediatrzy zasłużeni dla polskiej pneumonologii
- Nowe przepisy prawne
- Globalny ból głowy
- marzec
- Numer 3/2018
- To była pracowita kadencja
- Nasz „Puls”
- Sprawozdanie Okręgowego Rzecznika Odpowiedzialności Zawodowej za okres 1.01.2014–31.12.2017 r.
- Sprawozdanie przewodniczącego Okręgowego Sądu Lekarskiego za okres 1.01.2014–31.12.2017 r.
- Sprawozdanie Delegatury Radomskiej z działalności kadencyjnej 2013–2017
- Podsumowanie VII kadencji samorządu lekarskiego okiem młodego lekarza
- Trudny, ale akceptowalny kompromis
- Bez znieczulenia
- Celebryci od medycyny
- Badania socjologiczne środowiska lekarskiego
- Kto wypadnie z sieci?
- Goniec Medyczny
- Ochrona lekarza jako funkcjonariusza publicznego
- Moralne interpretacje prawa cz. 2
- Rola koordynatora leczenia onkologicznego
- Rak piersi – umiarkowany postęp
- Hematologia trafiła także pod strzechy
- Debatowali o hematoonkologii
- Dzień Onkologii Dziecięcej
- NLPZ (niesteroidowe leki przeciwzapalne) stosowane miejscowo
- Doniesienia naukowe
- Psychiatria dziecięca na Mazowszu wymaga pilnych zmian
- Nie jest dobrze
- Obrzęki kończyn – rosnące wyzwanie dla medycyny
- PTS to projekt wybitnie zespołowy
- Zakrztuszenie – przyczyny i pierwsza pomoc
- Nasi mistrzowie w anegdocie cz. 2
- Z Mazowsza
- Piramida zdrowia dla seniorów
- Pół wieku Radomskiego Szpitala Specjalistycznego
- Granica
- Jako obywatelka...
- Lekarz z przełomu wieków
- Z perspektywy pacjenta
- XI Charytatywna Gala Karnawałowa Przyjaciół Fundacji „Pro Seniore”
- Pożegnania
- Razem czy osobno cz. 1
- Rywalizacja pingpongistów
- Wspomnienie dzieciństwa
- Szwedagon – Złota Pagoda
- Żałosny koniec fortepianu
- Nowe przepisy prawne
- Numer 4/2018
- kwiecień
- Scio me nihil scire
- Kontynuacja i innowacje
- ZUS gotowy na e-zwolnienia, a lekarze?
- O ochronie danych pacjentów
- Bez znieczulenia
- Nieświęty Graal
- O współpłaceniu
- W marcu jak w garncu
- Odpowiedzialność cywilna za wadliwy sprzęt medyczny
- Niewiedza – pycha mądrości
- Okręgowa Komisja Wyborcza
- Czyja wiedza?
- Metoksyfluran (Pentrox) - nowatorskie rozwiązanie dla medycyny ratunkowej
- Antybiotykoterapia oczami rodziców i lekarzy
- Wyróżniony przez Francuzów
- Goniec Medyczny
- Zakażenie emocjonalne
- Nasi mistrzowie w anegdocie cz. 2
- Szpital w Nowym Mieście nad Pilicą ma nowe pracownie
- Z Mazowsza
- „Wtorki hematologiczne” w radomskim szpitalu
- Rak jelita grubego
- Mały organ – wielkie kłopoty
- Ból w karetce pogotowia
- Międzynarodowy Dzień Implantu Ślimakowego
- Doniesienia naukowe
- Doctor Quinn – reaktywacja
- Zanim przytulą nas roboty
- Posłuchać, zobaczyć…
- Czas, w którym przyszło nam żyć
- Dwie niezwykłe osobowości cz. 1
- Eksperyment
- Polecamy książki
- Dentysta z Krakowa
- Niespełna to nie prawie
- Kapelusz
- Wuj Leopold
- Gdzie zamieszkał diabeł
- Zawijasy z rukolą
- Polska Biblioteka Medyczna w Kijowie
- W cieniu afery
- Wspomnienia
- Nowe przepisy prawne
- Chcę być reprezentantem woli lekarzy
- Izba jest silna siłą zrzeszonych w niej lekarzy
- Matka Lekarka
- Chcę być reprezentantem woli lekarzy
- Izba jest silna siłą zrzeszonych w niej lekarzy
- Matka Lekarka
- Numer 5-6/2018
- Izba jest silna siłą zrzeszonych w niej lekarzy
- Chcę być reprezentantem woli lekarzy
- Matka Lekarka
- maj
- Czego oczekują Polacy
- Zjazd zdecydował
- XXXVIII Okręgowy Zjazd Lekarzy OIL w Warszawie
- XXXVIII Okręgowy Zjazd Lekarzy OIL w Warszawie
- Zjazd podjął...
- Odznaczeni na zjeździe
- Okręgowa Komisja Wyborcza
- Goniec Medyczny
- E-zwolnienia. Godzina zero jednak odroczona?
- Najważniejsza misja Szumowskiego
- Z życia protestującego rodzica
- Bez znieczulenia
- Pseudo prawda
- Doniesienia naukowe
- Leki biologiczne i czujność farmakologiczna z punktu widzenia klinicysty
- Stomatologia
- Błędy medyczne w świetle statystyk
- 2000!
- Przepraszam, czy tu leczą?
- NIK krytycznie o profilaktyce i leczeniu cukrzycy typu 2
- Światowy Dzień Gruźlicy
- Gruźlica statystycznie
- Interwencyjne metody leczenia bólu przewlekłego
- A foreigner in Warsaw
- Na wczesną wiosnę kiszeniaki
- Z Mazowsza
- Medycyna pracy – niewykorzystana szansa
- Kleszcze na nas polują
- Zwierciadło organizmu
- Światowy Kongres Trychoskopii
- Z delegatury radomskiej
- Nasi mistrzowie w anegdocie cz. 4
- Bank wiedzy i tradycji
- Wystawa malujących lekarzy
- Pomniki polskie
- Posłuchać, zobaczyć…
- A mury rosną, rosną, rosną...
- Benefis prof. Marka Krawczyka
- Fragment historii medycyny
- Kronika cierpienia
- Pieniądze czy kadry?
- Razem czy osobno cz. 2
- Dwie niezwykłe osobowości cz. 2
- Piwnica
- Wuj Leopold cz. 2
- Mistrzyni świata z WUM
- Lekarze na start
- Inkowie z Quito
- Wspomnienie
- Nowe przepisy prawne
- czerwiec
- Numer 7-8/2018
- Panta rhei kai ouden menei
- Dziś i jutro
- Rodzinny festyn
- Gorące lato wokół ustawy 6 proc. PKB
- Realizacja porozumienia z rezydentami
- Nowe otwarcie
- Lekarze dentyści spotkali się w Serocku
- Chcemy podnosić poprzeczkę
- Zdrowie jamy ustnej a ciąża
- Ponowne wybory Okręgowej Rady Lekarskiej w Warszawie
- OBWIESZCZENIE
- Prezydium ORL
- XIV Krajowy Zjazd Lekarzy
- Ściągnąć cugle
- Bez znieczulenia
- Gdzie przebiega granica wolności słowa?
- STANOWISKO Prezydium Okręgowej Rady Lekarskiej w Warszawie z 11 czerwca 2018 r.
- Walczmy z hejtem
- Udzielanie świadczeń zdrowotnych pozbawionym wolności
- Interwencyjne metody leczenia bólu w przebiegu przewlekłych chorób trzustki
- Goniec Medyczny
- Rak nie chce czekać
- Potrzebne są radykalne zmiany w zakresie interny
- Dum spiro spero
- Doniesienia naukowe
- Leki biologiczne i biologiczne biopodobne w gastroenterologii szansą na zwiększenie dostępności leczenia
- Ranking 100 najlepszych naukowców WUM
- Granty naukowe Polpharmy
- Z Mazowsza
- Rodzice na oddziałach pediatrycznych
- Przyspieszenie
- Nasi mistrzowie w anegdocie cz. 5
- Zwolnij swojego szefa
- Koniec Zachodu
- Posłuchać, zobaczyć…
- Gdy każda chwila jest dla nich
- Sto lat warszawskiej farmakologii
- Prawda w oczy kole,
- Szósty zmysł
- System z perspektywy praktyków
- Przychodzisz jak noc majowa...
- Zapowiedź cyklu porad
- Pasjonaci w Druskiennikach
- Z życia Komisji ds. Lekarzy Emerytów i Rencistów
- Zupa na gwoździu
- Jadowite Wzgórze
- Zawody w Dębicy
- Leczo z cukinii
- Wspomnienia
- Konferencja „Ból i cierpienie”
- Nowe przepisy prawne
- sierpień
- wrzesień
- Lekarz do zadań specjalnych
- Kocham więc szczepię
- Nekrolog
- BIULETYN ORL w WARSZAWIE
- Mazowsze ma za mało łóżek
- Leczenie bólu w przebiegu zespołu bólowego miednicy mniejszej u kobiet
- Goniec Medyczny
- Bez znieczulenia
- Prawne aspekty opieki nad osobami starszymi oraz chorymi psychicznie
- Priorytetem zwalczanie zakażeń
- 135-lecie Wojewódzkiego Szpitala Zakaźnego w Warszawie
- Skandal na peryferiach
- Nasi mistrzowie w anegdocie cz. 6
- Odnajdźmy zaginione miliony
- Projekt kompleksowego leczenia raka pęcherza moczowego
- Z Mazowsza
- Doniesienia naukowe
- Użytek z wiedzy, pamięci i serca
- Ocalić człowieczeństwo
- Pierwsza Polka lekarka
- Czerwcowe spotkanie Polonii medycznej w Grodnie
- Szpital zamiast filharmonii?
- Posłuchać, zobaczyć…
- Odszedł Andrzej...
- Dziedzictwo
- Jaki plik do druku?
- O Człowieku
- Ogólnopolska Wystawa Fotograficzna Lekarzy „Światło, barwa, cisza”
- Deszcz lekarzom niestraszny
- Atlas anatomiczny na parapecie
- Muzyka Lizbony
- Biblioteka - wspólne dobro
- Na fali
- Wspomnienia
- PRAWO
- Doświadczenia w zamianie leków biologicznych w obszarze reumatologii
- Ochota na medycynę
- Uczestnikom IV MSS dziękujemy za opinie
- Numer 10/2018
- Rodzinny piknik zaufania
- Jesienne refleksje
- Dziś i jutro
- Trzy pytania do dr. n. med. Jarosława Bilińskiego, wiceprezesa ORL w Warszawie
- Protest rezydentów 2017. I minął rok…
- październik
- Bez znieczulenia
- Aronia niezgody
- Nowa kadencja Komisji ds. Lekarzy Dentystów
- EDM coraz bliżej
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów. W tym numerze „Pulsu”:
- Słuchać ze zrozumieniem
- Goniec Medyczny
- Bądźmy przykładem
- Sepsa groźna dla dzieci
- Z grypą można wygrać
- Medycyna szkolna
- Profilaktyka wad zgryzu
- Nie taki dentobus straszny...
- Leczenie lekami biologicznymi – analiza regulacji prawnych Unii Europejskiej
- Leczenie bólu w przebiegu neuralgii i neuropatii trójdzielne
- Pierwszy telefitting między Afryką i Europą
- Prawne aspekty zabiegów chirurgii estetycznej
- Doniesienia naukowe
- Podwyżka dla specjalistów, czyli kto, gdzie, kiedy i o co może się ubiegać
- Nowa ustawa
- Z Mazowsza
- RCO w ofensywie
- Zawód zaufania
- Razem na rzecz onkologii
- Żywienie dojelitowe
- Szanowna Koleżanko, Szanowny Kolego,
- Znachorzy i uzdrowiciele cz. 1
- Stulecie
- Ryciny w tekście
- Napoleon chirurgii
- Opiatowa gorączka
- Unia Hadziacka
- Posłuchać, zobaczyć…
- RODO w szkole i nie tylko
- Dla smakoszy
- Sport
- Boks i bigos po treningu
- Na nieludzkiej ziemi
- Wspomnienia
- Andrzej Włodarczyk (1952–2018)
- Nowe przepisy prawne
- Numer 11/2018
- Dziś i jutro
- listopad
- Dla Niepodległej
- Warszawscy lekarze dla Niepodległej
- Bez znieczulenia
- Recepta na receptę
- Jeszcze o lojalkach
- E-przyspieszenie czy e-zwolnienie?
- Dwa standardy leczenia, dwa światy stomatologii
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- Sprawy stomatologów
- Więcej empatii
- Odpowiedzialność za szkody przy porodzie
- Kontrowersyjne kompetencje w fizjoterapii
- Wszędzie dobrze, gdzie nas nie ma?
- Doniesienia naukowe
- Komu Nobel się należy
- Leczenie bólu w neuralgiach nerwów obwodowych techniką termolezji
- Leczenie biologiczne: gdzie rodzą się oszczędności?
- Szybko i kompleksowo
- Krótka historia wstydu
- Goniec Medyczny
- Znachorzy i uzdrowiciele cz. 2
- Otyłość trzewna
- Z Mazowsza
- Połączenie szpitali klinicznych?
- Jubileusz na Żoliborzu
- Podnieśmy prestiż polskich lekarzy na Wschodzie
- Polska i Mołdawia
- Rzeczpospolita Ujazdowska
- Pośród wichrów przyszłości
- Posłuchać, zobaczyć…
- Polskość zagrożona
- 11 listopada 1918 roku
- Końcówki po liczebnikach
- Zrozumieć doktora…
- Radość życia
- Pierożki z jabłkami
- Zawody na Malcie
- Złota Warszawa!
- Godne życie na progu śmierci
- Morze w Kuwejcie
- Pizarro, zbrodnia i chwała
- Skwer Zofii Kuratowskiej
- Wspomnienie 11-2018
- Nowe przepisy prawne
- grudzień
- Numer 12-1/2019
- „Wspólne święta” – kropla drąży skałę
- Święty Mikołaj w Izbie
- Wierzymy, że zmienimy prawo
- Wręczenie praw wykonywania zawodu
- DZIŚ I JUTRO
- Co z tymi dyżurami?
- Wejdą, nie wejdą?
- Szczepimy – chronimy
- Odpowiedzialność opiekunów za niepoddanie dziecka obowiązkowemu szczepieniu ochronnemu
- Co każdy lekarz powinien wiedzieć o chirurgii bariatrycznej
- Doskonalenie zawodowe jest niezbędne
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- BIULETYN ORL w WARSZAWIE
- U nas w samorządzie
- OIL w Warszawie pomaga
- Szkolenia w siedzibie OIL Dla wytrwałych nagrody!
- W izbie o szczepieniach
- W oparach absurdu
- Bez znieczulenia
- Refleksje
- Leczenie bólu w neuralgii popółpaścowe
- Refleksje na temat przyszłości leczenia biologicznego w Polsce
- DONIESIENIA NAUKOWE
- Krótka teoria czasu
- Aż chce się tutaj pracować…
- Centrum rehabilitacji w końcu powstanie
- „Po pierwsze zdrowie”
- Dbajmy o wątrobę
- Gloria Medicinae 2017
- Wigilia w Klubie Lekarza
- Konsolidacja szpitali WUM
- Lekarze seniorzy gościli w izbie
- Seniorzy w Nowej Suchej
- Lektury
- GONIEC MEDYCZNY
- New York City Marathon 2018
- Ból i bolesność
- Wiosna będzie nasza
- Szkoła i „walka” z okupantem
- Ambasador polskiej chirurgii
- Wspomnienia grudzień-styczeń 2019
- Widziałem twarz Agamemnona
- Prawo
- Psychiatria na Woli
- Najlepsi na egzaminach końcowych
- luty
- 2019
- styczeń
- Numer 2/2019
- Czy izby lekarskie są w ogóle potrzebne? Czy są w stanie reprezentować środowisko? Czy głos samorządu coś znaczy?
- Lewe zwolnienia lekarskie?
- Rok ministra
- Komunikacja to nie tylko rozmowa
- Zmiany (nie)chciane
- Zdrowie jamy ustnej – sprawa priorytetowa
- Porzucenie osoby starszej w szpitalu
- Samochód w działalności lekarza
- Niedożywienie – czynnik ryzyka operacyjnego
- Inicjatywy OIL
- Pod lupą NIK
- Refleksje
- Komisja ma już prezydium
- V Mazowieckie Spotkania Stomatologiczne
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- Bez znieczulenia
- Okręgowa Komisja Wyborcza
- SZKOLENIA W SIEDZIBIE OIL
- Grupa Balinta, czyli gdzie lekarz może uzyskać wsparcie
- ORĘDZIE PAPIEŻA FRANCISZKA NA XXVII ŚWIATOWY DZIEŃ CHOREGO 2019 r.
- Dwie strony barykady
- Kapsaicyna w leczeniu zlokalizowanego obwodowego bólu neuropatycznego
- Goniec Medyczny
- Lekarz, który stał się legendą
- W świątecznej atmosferze…
- Ze wsparciem Delegatury Radomskiej
- Z Mazowsza
- Pracując w Niemczech
- Znachorzy i uzdrowiciele cz. 3
- Wesołe przygody lekarza w korpo
- Leczyć w Afryce
- Operacja tyłem do stołu
- Sekcja Tenisa Stołowego w 2018 r.
- Opłatek seniorów
- DONIESIENIA NAUKOWE
- Sztuka leśnych kąpieli
- BARBARYZMY
- Posłuchać, zobaczyć…
- Wspomnienia 2-2019
- Okręgowa Komisja Wyborcza
- BIULETYN ORL w WARSZAWIE
- NOWE PRZEPISY PRAWNE
- Liderzy medycyny 2018
- luty
- Numer 3/2019
- Autorefleksja bez autodestrukcji
- Z naszego kalendarza MARZEC 2019
- Działanie na rzecz porozumienia
- Szacunek dla lekarza i pacjenta, szacunek dla samego siebie
- Idzie nowe
- Sami swoi, czyli zmiany w onkologii
- Sekwencyjne leczenie raka
- O Narodowej Strategii Onkologicznej
- Rząd dusz
- Era koronera
- Ilu nas jest i gdzie?
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- Czas spełniania marzeń
- Uzdrowić psychiatrię dziecięcą
- Bez znieczulenia
- Goniec Medyczny
- Analiza przypadków
- PESEL na receptach nierefundowanych
- Prawo do badań prenatalnych a klauzula sumienia
- Leczenie spastyczności po urazie rdzenia
- Szkolenie fundamentem zawodu lekarza
- Zmierzch kultu macho
- Lekarz po wiecznym dyżurze
- Z Mazowsza
- Klucz do zdrowia
- Ból i cierpienie na konferencji
- Student medycyny… alternatywnej
- Sport to zdrowie
- Doniesienia naukowe
- Posłuchać, zobaczyć…
- Niepożądana wieloznaczność
- Prof. dr hab. n. med. Jerzy Socha – w 80-lecie urodzin
- Szkolenie „Stany zagrożenia życia”
- Ogólnopolski Dzień Opiekuna
- List do redakcji
- Lektury
- Konsultacja na schodach
- Po rozbójnikach przyszli artyści
- Wspomnienie 3-2019
- Nowe przepisy prawne
- Dwie strony barykady cz. 2
- marzec
- Numer 4/2019
- Dziś i jutro
- 6 proc. PKB na zdrowie: mapa drogowa prowadzi na manowce?
- Zawód i rozczarowanie
- Szacunek dla lekarza i pacjenta, szacunek dla siebie
- Zdrowie jamy ustnej a cały organizm
- Konkluzje z V Konferencji „Powikłania w chirurgii naczyniowej i endowaskularnej”
- Powikłania w chirurgii naczyniowej – czy można ich uniknąć?
- Gdy kleszcz wychodzi na żer
- W kleszczach boreliozy
- Z naszego kalendarza
- Bez znieczulenia
- Jaka piękna katastrofa
- Szacunek dla lekarza i pacjenta, szacunek dla siebie
- Czeski sukces
- Ważna rola w ochronie zdrowia
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- Mazowieckie Spotkania Stomatologiczne – już po raz piąty
- Czy pacjent w celu pobrania krwi musi leżeć w szpitalu trzy dni?
- Dostęp do rehabilitacji
- Goniec Medyczny
- Leczenie biologiczne – primum docere
- Leczenie przeciwbólowe chorób narządu ruchu cz. 1
- Doniesienia naukowe
- Efekt placebo
- Rasizm i medycyna
- Z myślą o radomskich lekarzach
- Z Mazowsza
- Niepoczytalność w prawie karnym
- Analiza przypadków cz. 2
- Dwie strony barykady cz. 3
- Nowe przepisy prawne
- Kilka słów o nazwiskach
- Posłuchać, zobaczyć…
- XX-Wieczna Siłaczka
- Poczytajmy o wątrobie
- Kula na wagę złota
- Chór integruje
- Listy do redakcji
- Gala Przyjaciół Fundacji Pro Seniore
- Medycyna jest kobietą
- kwiecień
- Numer 5-6/2019
- Lekarze znów na ulicy
- Okręgowy Zjazd Lekarzy
- Szacunek dla pacjenta i ochrony zdrowia – w klasie politycznej go na pewno nie znajdziemy!
- (Nie)porozumienie z ministrem zdrowia. Co dalej po roku od porozumienia?
- Agencja za i przeciw
- O tempora, o mores!
- Nefrologia na Mazowszu
- Światowy Dzień Gruźlicy w Okręgowej Izbie Lekarskiej
- Londyn przed brexitem cz. 1
- Klauzula sumienia w świetle wyroku Trybunału Konstytucyjnego
- Z naszego kalendarza
- Potrzebna polska Čaputová
- Bez znieczulenia
- To jest nasze forum
- Zachód-Wschód
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów. W tym numerze „Pulsu”:
- V Mazowieckie Spotkania Stomatologiczne
- Uwaga na nerki
- Leczenie biologiczne: kluczowa rola lekarza i pacjenta – podsumowanie cyklu
- Antybiotyki i my*
- Leczenie przeciwbólowe chorób narządu ruchu cz. 2
- Goniec Medyczny
- Czwartki Chirurgiczne
- Zachęcać do kolonoskopii
- Sukces w badaniu padaczki
- Na ostro 24/7
- Zwolnienia – „lewe” czy „prawe”?
- Dwie strony barykady cz. 4
- Analiza przypadków cz. 3
- Zasady działania
- Biuletyn ORL
- Obwieszczenie
- Doniesienia naukowe
- Z Mazowsza
- Wielkanocne spotkanie seniorów
- „It’s time! – To już najwyższa pora!” Gruźlica nadal groźna
- Nagroda „Złoty Otis 2019” w kategorii debiuty naukowe
- Nasz Mistrz
- Zapomniane królestwo
- Duchowość wobec niepełnosprawności
- Posłuchać, zobaczyć…
- Znaczące znaczenie słów
- Jesteśmy aktywni
- Nasi grają w siatkówkę
- Wspomnienia
- czerwiec
- lipiec
- Protest
- V Mazowieckie Spotkania Stomatologiczne
- Na słońcu z umiarem i w kapeluszu
- Nowe przepisy dotyczące specjalizacji
- Internistyczny klincz
- z naszego kalendarza
- Deficyt wyobraźni
- Bez znieczulenia
- Teraz zdrowie!
- Aby nie przeoczyć zmiany
- Spotkanie z lekarzami wojskowymi
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów.
- Doniesienia naukowe
- O smogu i skutkach zmian klimatu
- Leczenie przeciwbólowe chorób narządu ruchu cz. 3
- KADRA ZARZĄDZAJĄCA SZPITALAMI – PROFESJONALIŚCI CZY NIE?
- Indywidualizacja leczenia padaczki
- Po co lekarzom grupy Balinta?
- Goniec Medyczny
- Czas dziecięcej radości
- Rodzinny Piknik
- Londyn przed brexitem cz. 2
- Locked-in syndrome like
- Analiza przypadku cz. 4
- Dwie strony barykady cz. 5
- Intymność i godność pacjenta
- Nowe przepisy prawne
- Biuletyn ORL w Warszawie
- Badania kliniczne w Polsce
- Z Mazowsza
- Mały Kongres Kultury Lekarzy
- Opieka nad ciężarną
- Frajda dla małych i dużych
- Okrągły Stół
- Kardiolog w Afryce
- Posłuchać, zobaczyć…
- Niesforne czasowniki
- Więcej niż chirurgia
- Malujący lekarze
- Śpiewający lekarze
- Akwarium w Domu Seniora
- Więcej ruchu, więcej zdrowia
- Seniorzy w Siedlcach
- Piknik rodzinny na Polanie Jakubów
- Wspomnienia
- wrzesień
- Numer 9/2019
- Szanowni Państwo, Koleżanki i Koledzy
- Czy rządzi prawo Murphy’ego?
- Zdrowie. Nijakie barwy kampanii
- Czas egzaminów
- Za mały ten guzik do tej dziurki!
- Akcja „Zdrowa Praca”
- Szczepimy – chronimy
- Białaczka czy anemia?
- Zdrowie w Warszawie, słodko-kwaśno
- Dwie strony barykady cz. 6
- Z naszego kalendarza - wrzesień
- Nie zapominajmy o profilaktyce
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów. W tym numerze „Pulsu”:
- Goniec Medyczny
- Bez znieczulenia
- Przez różowe okulary
- Przyszłość to obietnica naszej wyobraźni
- Bieżące problemy okiem NFZ
- Leczenie przeciwbólowe chorób narządu ruchu cz. 4
- doniesienia naukowe
- Konkurs Dum spiro, spero
- Obwieszczenie
- Laparoskopowa rewolucja
- Innowacyjny ośrodek w radomskim szpitalu
- Z Mazowsza
- Nadchodzi epidemia osteoporozy
- Życie z HIV
- Sen o POZ
- Zostać czy wyjechać?
- Wina jako podstawa odpowiedzialności lekarza
- Zaostrzanie kar czy depenalizacja błędów?
- NOWE PRZEPISY PRAWNE
- Masaż serca
- Posłuchać, zobaczyć…
- Przyimki wtórne
- Sukcesy w tenisie
- Upał był im niestraszny
- XIX Ogólnopolski Plener Malujących Lekarzy
- Jubileusz prof. Tołłoczki
- 75. rocznica Powstania Warszawskiego.
- Wspomnienia
- Zła sytuacja psychiatrii dziecięcej
- Numer 10/2019
- Szanowni Państwo, Koleżanki i Koledzy
- Recepta na narodowy kryzys zdrowia
- Polska to chory kraj! Niestety
- Stop hejtowi!
- Triażowanie, retriażowanie i co to zmieni?
- Spotkanie z dyrektorami mazowieckich szpitali w OIL w Warszawie
- SOR potrzebuje naszej pomocy
- SOR nie może być panaceum na dolegliwości systemu
- Program refundacji szczepień przeciwko meningokokom B w Okręgowej Izbie Lekarskiej w Warszawie
- Stomatologia w szkole… nie tak prędko
- październik
- Goniec medyczny
- Ustawa 2.0 – zmiany w WUM
- Co? Gdzie?, czyli mapy dla pacjentów
- APEL Okręgowej Rady Lekarskiej w Warszawie z 18 września 2019 r.
- Prezentujemy sylwetki członków Komisji ds. Lekarzy Dentystów. W tym numerze „Pulsu”
- Bez znieczulenia
- Nogi w miednicy
- Zapomniane rzemiosło
- Dziesięć lat śpiewania Medicantusa
- Doniesienia naukowe
- ZUS informuje
- Leczenie przeciwbólowe chorób narządu ruchu cz. 5
- Leczyć w Japonii
- Czy jest na sali koroner?
- Agresja w ochronie zdrowia cz. 1
- Dwie strony barykady cz. 7
- Przedawnienie
- Przedawnienie w sprawach medycznych
- Nowe przepisy prawne
- Wiedza i czas… w walce z sepsą
- Przeciw grypie
- Z Mazowsza
- XVIII Mistrzostwa Polski Lekarzy i Innych Profesji Ochrony Zdrowia w Ringo
- Runmageddon 2019
- Posłuchać, zobaczyć…
- Oboczność w języku
- Wspomnienia
- Wspomnienia II
- Wybory 2019. W ochronie zdrowia większych zmian się nie przewiduje
- Nowa czy stara rzeczywistość?
- E-recepty zmiany
- Na rzecz współpracy
- Uniwersytecka stomatologia w nowej siedzibie
- Kick off meeting dla lekarzy stażystów
- Nobel za życiodajny tlen
- Program refundacji szczepień przeciwko meningokokom B w Okręgowej Izbie Lekarskiej w Warszawie
- Pasjonat medycyny i i samorządności
- Składki członkowskie – podstawowe zagadnienia
- Postępowanie mediacyjne w sprawach medycznych
- listopad
- Z naszego kalendarza
- Na marginesie
- Dobry prognostyk na przyszłość
- Dr n. med. Dariusz Paluszek, lekarz dentysta
- Bez znieczulenia
- Bohaterowie
- Ponura nowoczesność
- Wszystkim powinno zależeć na SOR
- Doniesienia naukowe
- Nobel za życiodajny tlen
- Federacja WUM-UW
- Uzdrowiska – leczenie czy wypoczynek?
- Leczenie przeciwbólowe chorób narządu ruchu cz. 6
- Numer 11/2019
- Nowa czy stara rzeczywistość?
- Wybory 2019. W ochronie zdrowia większych zmian się nie przewiduje
- E-recepty zmiany
- Na rzecz współpracy
- Uniwersytecka stomatologia w nowej siedzibie
- Kick off meeting dla lekarzy stażystów
- Nobel za życiodajny tlen
- Zaszczep się wiedzą: szczepienie przeciwko HPV
- Pasjonat medycyny i samorządności
- Składki członkowskie – podstawowe zagadnienia
- Postępowanie mediacyjne w sprawach medycznych
- Z naszego kalendarza
- Na marginesie
- Dobry prognostyk na przyszłość
- Dr n. med. Dariusz Paluszek, lekarz dentysta
- Bez znieczulenia
- Bohaterowie
- Ponura nowoczesność
- Wszystkim powinno zależeć na SOR
- Doniesienia naukowe
- Federacja WUM-UW
- Uzdrowiska – leczenie czy wypoczynek?
- Leczenie przeciwbólowe chorób narządu ruchu cz. 6
- Goniec medyczny
- Szczepienia w OIL w Warszawie
- Niesolidny jak pacjent
- Izba wspiera seniorów
- Pierwszy Festiwal Piosenki Lekarzy
- Z Mazowsza
- Odpowiedzialność lekarza Analiza przypadku cz. 7
- Nowe przepisy prawne
- Obwieszczenia i Uchwały
- Pożegnanie z doktorem Judymem
- Agresja w ochronie zdrowia cz. 2
- 18 lat w Afryce
- W świecie dźwięków
- Posłuchać, zobaczyć…
- Wymowa
- Najlepsi tenisiści wśród lekarzy
- Wspomnienia
- grudzień
- Puls 12-1/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Wręczenie praw wykonywania zawodu lekarzom i lekarzom dentystom
- Rzeczywistość jest tylko jedna! Teraźniejsza
- Nie podpisujmy szkodliwie sformułowanych umów cywilnoprawnych – to uwłacza godności lekarza
- Rózga czy prezent
- Stomatologia małych pacjentów – wielka sprawa
- Szczepienie kobiet w ciąży
- Papierowe recepty– kiedy można wystawiać?
- 30 lat minęło…
- Spotkanie z seniorami w Dziennym Domu Opieki Medycznej
- Z naszego kalendarza
- Życzenia na Nowy Rok 2020
- Podziękowania
- Najlepsi na egzaminach końcowych
- Bez znieczulenia
- WUM mówi „nie” językowi nienawiści
- Niepewna przyszłość
- LECZENIE PRZEZ ŻYWIENIE
- „Co mi, Panie, dasz w ten niepewny czas?”*
- Spotkanie implantologów
- Leczenie przeciwbólowe chorób narządu ruchu cz. 7
- Gala jubileuszowa
- Tablica upamiętniająca 30-lecie samorządu
- Słowo ostrzejsze niż skalpel
- Dzień Seniora
- Czarujący wieczór andrzejkowy
- Mikołajki
- Z Mazowsza
- Dyrektorze, dziękujemy z całego serca!
- Płockie Miasteczko Zdrowia
- Doniesienia naukowe
- Szkoda u pacjenta Analiza przypadku cz. 8
- Dokumentacja medyczna w postępowaniu sądowym
- Nowe przepisy prawne
- Posłuchać, zobaczyć…
- Łacina nie umiera
- Na co choruje polska opieka zdrowotna
- Goniec Medyczny
- Otyłość – ciężki problem naszych czasów cz. 1
- Lekarskie Stowarzyszenie Wzajemnej Pomocy
- Wigilijne spotkanie
- Śpiew przez dziesięciolecie
- Seniorzy u Gombrowicza i Malczewskiego
- Wspomnienia
- Wspomnienia
- #WSPÓLNE ŚWIĘTA
- styczeń
- 2020
- styczeń
- Numer 2/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Postanowienia noworoczne rządu. Niesamowite!
- Rok 2020... Jaki będzie?
- Początek
- Kto będzie operował?
- Służba, ochrona czy opieka?
- „Pijawki”. Ile jeszcze?
- Senior u stomatologa
- Pierwsze wrażenie
- Kalendarium wydarzeń
- Dzieje się w izbie zapraszamy Luty 2020
- Nowelizacja ustawy o zawodach lekarza i lekarza dentysty wreszcie w Sejmie
- Sztuczki budżetowe
- Bez znieczulenia
- Temat polityczny
- A zamiast lidokainy mydło?
- Porozumienie dla chirurgii
- Pierwsze doby dziecka
- Medycyna estetyczna – z naciskiem na medycynę
- #W_ETERZE
- E-recepta weszła w życie
- Od słów do działań
- Aktualności prawnomedyczne
- Odpowiedzialność lekarza za błędy diagnostyczne
- Uchwały 77, 87, 91/R-VIII/2019
- Nieco zapomniana duma z bycia lekarzem
- Nowe wyzwania
- Mazowsze
- W telegraficznym skrócie Polska i Świat
- Zawsze dociekałam przyczyn
- Z bocianami za pan brat
- Zimowe Spotkania Lekarskie w Kampinosie
- Gramy w tenisa
- Wspomnienia
- Podsumowanie roku 2019 w pigułce
- luty
- marzec
- Szanowni Państwo, Koleżanki i Koledzy
- Teorie spiskowe – edycja koronawirus
- Medycyna jest kobietą
- Ona
- Lekarka
- Dzieje się w izbie zapraszamy
- Parytety? Tak, ale jakie?
- Skalpel doktor Ewy
- Profilaktyka obowiązkowo!
- Szczepienia dla kobiet
- Eliminacja wirusowego zapalenia wątroby typu C w Polsce – czy to możliwe?
- Psychoterapia dla biurokracji
- Udajemy, że słonia nie ma
- Spotkajmy się na Mazowieckich Spotkaniach Stomatologicznych
- W ciąży u stomatologa
- Kobiety w medycynie akademickiej
- Wspólne działania dla zdrowia– porozumienie z m.st. Warszawą
- O działaniach dla lekarzy i pacjentów
- Z pakietem projektów ustaw, bez „nerwowych gestów” – środowisko medyczne idzie do każdego z parlamentarzystów
- #Sprawdzam Ile pieniędzy na zdrowie?
- #W ETERZE
- Profesjonalizm
- Polki w medycynie
- Neonatologia jest moją miłością
- Aktualności prawnomedyczne
- Prawnik dla lekarza
- Odpowiedzialność i ugoda
- Rzecznik praw lekarza z naszej izby – pierwszy w Polsce dopuszczony do postępowania sądowego w obronie zawodu lekarza
- Majestat medycyny
- W telegraficznym skrócie – Polska i Świat
- Sopran liryczny
- Turniej tenisowy PSTL Częstochowa 2020
- W nagrodę do Wilna!
- Wspomnienia
- Transport medyczny od 2020 r.
- kwiecień
- Numer 4/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Nie tak
- WSPARCIE DLA LEKARZY
- Świat bez szczepień?
- Jak camembert – śmierdzi, ale ma wyjątkowy smak
- E-zdrowie dla zdrowia
- Stomatolog przy komputerze
- Media w czasach (nie tylko) zarazy
- Puls
- Po prostu prosto
- Zbiórka środków potrzebnych podczas zwalczania epidemii
- –Zgłoś naszej OIL, w czym można Ci pomóc
- „A co mi pomoże psychoterapeuta...?”
- OIL w Warszawie zachęca lekarzy do zdalnego załatwiania izbowych spraw
- APEL PREZYDIUM OKRĘGOWEJ RADY LEKARSKIEJ W WARSZAWIE z 11 marca 2020 r.
- Wirus w przestrzeni politycznej
- Wirusy i czołgi
- Pomysł może mieć każdy, ale…
- Stomatologia w czasie epidemii
- Kształcenie medyków na WUM w czasie epidemii SARS-CoV-2
- Między magią a nauką
- Z ręką na „Pulsie”x 300
- #Sprawdzam Liczby w czasach zarazy
- „Wyjdź z twarzą” – szkolenie rzeczników prasowych i osób reprezentujących szpitale w mediach
- #W ETERZE
- Aktualności prawnomedyczne
- Niezastosowanie procedur
- Nieporozumienia wokół „lojalek”
- Fundusz sprawdza naszą lojalność
- Z Mazowsza
- Mentor
- W telegraficznym skrócie – Polska i Świat
- Pacjent w centrum uwagi
- Nowoczesna medycyna ma związek z... wygodą
- Zmiany w mazowieckim OZZL
- Pierwsza (i na razie jedyna) wizyta u posłów
- Spotkanie stomatologów dziecięcych
- Kobieca sportowa niedziela
- 20 sylwestrów na dyżurze
- Wspomnienia
- Prezes ORL w Warszawie na Liście Stu
- Numer 5-6/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Po cichutku?
- Esy, floresy, fantasmagorie – bo krzywa jest płaska
- Front
- To może być cisza przed burzą
- Paszport genetyczny dla każdego
- Epidemia – narodowy program pilotażowy
- W oku cyklonu
- Kombinezony na wagę złota
- maj
- Wsparcie dla lekarzy
- Uczyć się na cudzych sukcesach?
- Wyboista medyków droga do ch(w)ały
- Wyciągnąć wnioski
- Mroczna aura epidemii
- Zdrowie i strach
- Jak przetrwać niepewność
- Jak oswoić lęk i pomóc sobie w czasach pandemii
- Szczepionka przeciwko koronawirusowi
- Apel wojewody o zgłaszanie się do walki z epidemią
- Wolontariat studentów WUM
- Trwa stan epidemii
- O pomoc dla stomatologii!
- Gdy epidemia staje się pandemią...
- Zachęcić pacjenta do współodpowiedzialności
- #Sprawdzam Testy! Testy?
- Nowy rektor WUM
- Łańcuch pomocy w walce z koronawirusem
- W telegraficznym skrócie – Polska i Świat
- Trudno i dziwnie
- #W_ETERZE
- Tarcza dla placówek służby zdrowia
- Aktualności prawnomedyczne
- Lekarze pytają prawników
- MOŻLIWOŚCI UZYSKANIA WSPARCIA Z ZUS W ZWIĄZKU Z EPIDEMIĄ KORONAWIRUSA
- Jak niszczyć wirusy?
- Biuletyn ORL
- lipiec
- Numer 7-8/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Czy to miłość?
- Przedsiębiorstwo o nazwie szpital
- Ważne, że Polak i nie pije
- Odmrażanie
- Nieodgarnięty poprzedniej zimy śnieg
- Szczepionka odmrożenia
- To się nie godzi!
- #SPRAWDZAM Fundusz Medyczny, czyli dodatkowe pieniądze w zdrowiu? Nie do końca
- Wirus na medialnym poligonie
- Z sercem po stronie zdrowia
- #W_ETERZE
- Ukryte emocje?
- Matka natura, epidemia i neuroprzekaźniki
- #IzbaDlaLekarzy
- Kształcenie w czasach pandemii
- ŚOI trafiły do lekarzy
- COVID z twarzą lekarza
- Ruszyliśmy... i widać potrzebę zmian
- Statuetka patronki dentystów
- Odwiedziny przez telefon
- Jak walczyć z epidemią teorii spiskowych?
- „Sławka”
- Zjazd inny niż zwykle
- Aktualności prawnomedyczne
- Powrót do normalności?
- Tarcza antykryzysowa
- W TELEGRAFICZNYM SKRÓCIE – MAZOWSZE
- W TELEGRAFICZNYM SKRÓCIE – POLSKA I ŚWIAT
- Ach, motyle!
- Straciliśmy miesiące, a może i lata treningów
- Nie ma mowy o bezsilności
- Chirurgia zmieniała się na moich oczach
- wrzesień
- Numer 9/2020
- Szanowni Państwo, Koleżanki i Koledzy,
- Pamięć dobra, ale krótka?
- Pieniądze na zdrowie. Ma nie być mniej
- Polska to chory kraj
- Polemika, wierzenia, przekonania czy nauka? Rozprawa na trudny temat
- Szkoda bez winy
- Daleko od debaty
- Kolejki
- Styl życia ma znaczenie
- Choroba
- Dla lepszego jutra
- Jeden lekarz, jeden etat, ale ile lat?
- Nie ma mody na zdrowie
- Co dwie głowy to nie jedna? Nie w tym przypadku
- System. Opieka. Seniorzy.
- 6,8% PKB na zdrowie
- Dentysta z dyplomem, ale jakim?
- Szczepienia w dobie COVID
- W telegraficznym skrócie – Mazowsze
- W telegraficznym skrócie – Polska i Świat
- Milion – to statystyka
- Zdrowy przekaz
- #W_ETERZE
- #Sprawdzam. Liczby, liczby
- Okiem WUM. Ilość nie przechodzi w jakość
- Prawo. Zakażenie w szpitalu - analiza przypadku
- Aktualności prawnomedyczne
- Okiem NFZ. Druga fala COVID-19?
- październik
- Numer 10/2020
- Wyczytane z dłoni?
- Szanowni Państwo, Koleżanki i Koledzy
- #NIEZAPOMINAJ
- Pora na gesty?
- Urok niepotrzebnych gestów
- Słowa na zdrowie. Oklaski
- Porzucić nieefektywne rozwiązania
- Lekarskie stado
- Prawda i kompetencja w polityce
- Przybliżona ekstrapolacja
- Co z tą szczepionką?
- Nie lekceważmy grypy!
- Sezon grypowo-covidowy
- Lekarz – system – epidemia
- Trzeba zwiększyć prestiż kluczowych specjalizacji
- Lekarski start
- Między epidemią a codziennością
- E-dentysta, czyli szkolenie w sieci
- Wiertło w przełyku. Analiza przypadku
- Nowelizacja rozporządzeń dotyczących epidemii COVID-19
- Okiem WUM. Wbrew większości niczego nie da się zrobić
- Rocznica urodzin Jana Nielubowicza
- #W_ETERZE
- Mówimy „liczy się gest”
- #Sprawdzam - Poradnie POZ zamknęły się przed pacjentami?
- Okiem NFZ - Koder medyczny
- W telegraficznym skrócie – Mazowsze
- W telegraficznym skrócie – Polska i Świat
- Kierunek Indie
- Numer 11/2020
- listopad
- Numer z wąsami
- Szanowni Państwo, Koleżanki i Koledzy,
- Co z tą strategią?
- Tryumf wirusologii
- Słowa na zdrowie. Mężczyzna
- Skutki zdrowotne walki z epidemią
- Miazmaty starego świata
- List do redakcji
- Polska paździerzem stoi
- Mężczyźni wzięci pod wąs
- Miesiąc z wąsami
- Chrońmy płuca!
- Rozpoznać zmianę na wczesnym etapie
- Zachęcić do pozbycia się wstydu
- #Sprawdzam: 200 proc. za pracę przy zwalczaniu COVID-19?
- #W ETERZE
- „Bądź mężczyzną!”
- Nie poddajemy się!
- Lampki kontrolne
- W zdrowym ciele zdrowy duch
- Mówmy więcej o szczepieniach
- Teleporada, a nie telefon do przyjaciela
- Zlekceważone objawy. Analiza przypadku
- W telegraficznym skrócie – Mazowsze
- W telegraficznym skrócie – Polska i Świat
- Męska specjalizacja?
- Na rowerze cały rok
- Nowelizacja rozporządzeń dotyczących epidemii COVID-19
- Numer 12/2020
- grudzień
- 32 grudnia
- Szanowni Państwo, Koleżanki i Koledzy,
- Szpitale tymczasowe
- #Sprawdzam: Co z kadrami i pieniędzmi na ochronę zdrowia?
- Córka aktorka i syn prezydent
- Węzeł gordyjski
- Czarny scenariusz
- Bitwa o ustawę
- Słowa na zdrowie: Epidemia
- Rok 2020 w OIL w Warszawie
- Świąteczne scenariusze
- Kontakt oparty na zaufaniu
- Nie mój pacjent – moje dziecko
- Wyższy stopień trudności
- Szczepimy – chronimy
- Skierowani na manowce
- W zdrowiu i chorobie
- Dzielne dentystki
- Wspólne działania
- Okiem NFZ: Strategia na jesień
- #W ETERZE
- Tu jest „jakby luksusowo”?
- W obronie dobrego imienia lekarzy
- Konferencja „Ból i cierpienie”
- Nie tylko COVID-19
- W telegraficznym skrócie – Polska i Świat
- E-skierowania
- Okiem WUM: Czy pracowników ochrony zdrowia można wykształcić online?
- Analiza przypadku: diagnostyka
- Aktualności prawnomedyczne
- Na przestrzeni lat. Lekarz na długie lata
- Po godzinach. Lubię ciszę
- styczeń
- 2021
- styczeń
- Numer 2/2021
- Porozmawiajmy o pogodzie
- Szanowni Państwo, Koleżanki i Koledzy,
- Szczepień czar
- "Miejsce akcji"
- Operacja równowaga
- Etyka, logika, przyszłość
- Gdzie ci statyści, prawdziwi tacy?
- Kotwice w rejsie do przyszłości
- Stomatologia jutra
- Mamy prawo do ochrony przed nienawiścią
- Ozdrowieńcy do leczenia
- luty
- marzec
- #Sprawdzam: Liczba lekarzy zwiększyła się w Polsce o pięć osób
- Nie ma cudów
- Szczepionki przeciwko grypie z OIL w Warszawie
- #W_ETERZE (luty 2021)
- Halo, mówi się...
- Interwencje rzecznika praw lekarza
- E-skierowania
- Wada wrodzona
- Ustawa o kadrach medycznych w okresie epidemii
- W transfuzjologii zrezygnowaliśmy z chałupnictwa
- To nie jest działalność usłana różami
- O szczepieniach przeciwko COVID-19
- Numer 3/2021
- „Kobieto! To jest Twój czas!”. I takie tam
- Szanowni Państwo, Koleżanki i Koledzy,
- 100 działań na 100 lecie aktywnego samorządu (cz. 2)
- Czy przyjadą?
- Przerwane łańcuchy
- Nie zamierzamy wojować, chcemy współpracować
- Kobiecość bez tabu
- #W ETERZE (marzec 2021)
- Specjalizacja młoda, problemy odwieczne
- Pomagać innym, a nie swojemu sumieniu
- Nowotwory kobiece w liczbach
- Co mogę zrobić jako wiceprezes NRL?
- Misja, która stała się wrzodem, ale kiedyś znów będzie pasją
- Wszyscy będziemy seniorami
- Świat nie widział
- Stereotyp
- Mobbing nasz powszedni
- O endokrynologii kobiet
- Zacieśnienie współpracy z Narodowym Instytutem Onkologii – Państwowym Instytutem Badawczym
- Wypromować sport wśród lekarzy
- Leczenie „szyte na miarę”
- Trzy narządy w jednym zespole
- #Sprawdzam: Na co wystarczy pieniędzy?
- Wystąpienia (mniej lub bardziej) publiczne
- Dodatkowe wynagrodzenia covidowe
- Interwencje rzecznika praw lekarza
- Na żądanie pacjenta
- Głowy i szyje na głowach lekarzy dentystów
- Numer 4/2021
- Lanie wody
- Szanowni Państwo, Koleżanki i Koledzy,
- 100 działań na 100-lecie aktywnego samorządu
- Lockdown? Tak, ale... jak?
- Czy wirus zreformuje nasz system ochrony zdrowia?
- Masło maślane
- Wielka mobilizacja
- Trzecia lekcja
- Fala
- Lekarze kontra epidemia – różne spojrzenia na ostatni rok
- kwiecień
- Rok z życia w czasach zarazy
- Nie tylko puste liczby
- Niewspólne (nie tylko) święta
- W pigułce
- Panaceum na epidemię czy placebo?
- #Sprawdzam - Co z tymi szpitalami tymczasowymi?
- Sprawy lekarzy dentystów - Minął rok...
- Wybory delegatów na OZL – to proste!
- Analiza przypadku - 9 tys. zł za błąd
- Aktualności prawnomedyczne
- #W ETERZE (kwiecień 2021)
- Okiem NFZ - Rok z koronawirusem
- Na przestrzeni lat - Długowieczność wyzwaniem dla lekarza
- Numer 5/2021
- Wina. I nawarzone piwo
- Felieton prezesa ORL w Warszawie (maj 2021)
- XLII Okręgowy Zjazd Lekarzy
- No-fault po polsku
- Ser szwajcarski a polski system
- Czy system no-fault to tylko marzenie ściętej lekarskiej głowy?
- Co dalej z wolontariatem?
- Trudne chwile w Domu Lekarza Seniora
- Winny czy niewinny?
- Interwencje rzecznika praw lekarza w sprawie umów o tzw. wolontariat
- maj
- A no bo tak
- Wina
- Pandemia i polityka
- W pigułce (maj 2021)
- Nic nie zastąpi kontaktu z pacjentem
- Nowa poradnia medycyny transplantacyjnej i nefrologii
- Okiem WUM. List otwarty środowiska transplantologów
- Warszawa przeciwko przemocy w rodzinie
- Zadośćuczynienie bez winy (analiza przypadku)
- O potrzebie odejścia od zasady winy w sprawach medycznych
- #Sprawdzam - Kto kwalifikuje, kto szczepi, kto ponosi odpowiedzialność?
- #W ETERZE (maj 2021)
- Widziani przez pryzmat pandemii
- Czterysta plus pięć
- „Może sam jestem trochę dziecinny…”
- Ból i cierpienie
- I matka, i lekarka, i zaopiekowana członkini samorządu
- Polowanie na czarownice
- 100 działań na 100-lecie aktywnego samorządu (maj 2021)
- Finansowanie ryczałtowe
- Numer 6/2021
- Na dzień dobry - „Nie dramatyzuj”
- Dziś i jutro
- Wybory delegatów na Okręgowy Zjazd Lekarzy
- Obawy ciałem się stały
- Nie taki rzecznik straszny…
- Lekarz na państwowym stanowisku
- Wypijmy... na zdrowie?
- Nieważne czym, ważne, by jak najszybciej
- czerwiec
- #Sprawdzam – 7 proc. PKB na zdrowie. "Mamy to"
- 100 działań na 100-lecie aktywnego samorządu (czerwiec 2021)
- Jeszcze w zielone gramy
- Nałóg
- Wokół epidemii COVID-19
- Trzeźwe spojrzenie
- List do redakcji - Wybory
- „Dawniej »inteligentów« na odwyku było mało”
- W pigułce (czerwiec 2021)
- Memizacja przestrzeni publicznej
- Covidowe pokolenie
- Nowy portfel z bombonierką
- Sprawy lekarzy dentystów - Warto przeczytać
- Izbowe wydarzenia dla lekarzy i lekarzy dentystów
- Okiem NFZ - Dodatki covidowe – jakie są kryteria
- Interwencje rzecznika praw lekarza (czerwiec 2021)
- Analiza przypadku - Stan specjalnej troski
- Lekarze na szlaku
- lipiec
- Numer 7-8/2021
- Na dzień dobry. „Gorąco”
- Dziś i jutro
- 100 działań na 100-lecie aktywnego samorządu (lipiec/sierpień 2021)
- W pigułce (lipiec/sierpień 2021)
- Delegat, czyli kto?
- Ruminacje
- Wylogowani z natury
- Z certyfikatem na wirusa
- Lekarski urlop
- Psychiatria Środowiskowa
- #Sprawdzam - Minister na wojennej ścieżce, czyli kontrakty dla POZ
- Świat uziemiony
- Słowa na zdrowie. Regeneracja
- „Było. Jest. Będzie?” Konferencja ekspercka w OIL w Warszawie.
- Aktor w roli pacjenta, lekarz w roli lekarza. Warsztaty umiejętności komunikacji
- Szkolenie dla lekarzy spoza Unii Europejskiej
- Lekarski spływ kajakowy Wisłą
- Natura na receptę
- Informować, szkolić, pomagać
- Negocjacje, czyli związek partnerski
- Okiem WUM. Sztuczna inteligencja a długoterminowe EKG dzieci
- Zabiegi wizerunkowe. Zmęczony? (Nie)widać
- #W ETERZE (lipiec/sierpień 2021)
- Interwencje rzecznika praw lekarza
- Analiza przypadku - Staranność
- Po godzinach. Profesor wśród ślimaków
- Na przestrzeni lat. Sanitariuszka „Małgosia” – doktor Janina
- Prawo lekarza do urlopu w aktualnym stanie prawnym
- wrzesień
- Numer 9/2021
- Na dzień dobry - Wy!
- Felieton prezesa ORL w Warszawie (wrzesień 2021)
- 100 działań na 100-lecie aktywnego samorządu (wrzesień 2021)
- W pigułce (wrzesień 2021)
- Dlaczego się nie szczepią?
- Od protestu do protestu
- Déjà vu czy starość?
- Flirt polityki z głupotą
- Słowa na zdrowie. Hejt
- Protest o wszystko
- Wprost i nie wprost
- Hejt ma dwa końce
- Na przestrzeni lat. Od ponad 20 lat w Polsce nie istnieje medycyna szkolna
- październik
- Numer 10/2021
- Na dzień dobry - Made in Poland
- Felieton prezesa ORL w Warszawie (październik 2021)
- 100 działań na 100-lecie aktywnego samorządu (październik 2021)
- W pigułce (październik 2021)
- Szkoła zawodu
- Rada dobrego wujka
- Rzecz o dialogu
- Ostatni taki protest
- Słowa na zdrowie. Protest
- Fotorelacja z protestu pracowników ochrony zdrowia
- Walka o zdrowie
- Jakość w miejsce bylejakości. Relacja z konferencji eksperckiej
- Konferencja „Polki w medycynie 2021”
- Mistrzowskie ringo
- Medale i OIL Sport Event
- Podnosimy kwalifikacje
- Własny gabinet
- Sprawy lekarzy dentystów - Kto, jeśli nie my?
- Pokusy, kompleksy i relacje folwarczne
- Nowy Bauhaus? Nowy cmentarz?
- Rada Medyczna przy premierze – radzi, ale nie decyduje
- #W_ETERZE (październik 2021)
- Prawda czasu, prawda ekranu
- Wyrok przyniesie więcej korzyści niż szkód
- Interwencje rzecznika praw lekarza
- Analiza przypadku - Dokumentacja medyczna
- #Sprawdzam - Miliard na priorytet/Co z tym wzrostem?
- Na przestrzeni lat. Postęp w dydaktyce – tak, ale zdalne nauczanie medycyny – nie
- Numer 11/2021
- Na rozdrożu
- Felieton prezesa ORL w Warszawie (listopad 2021)
- 100 działań na 100-lecie aktywnego samorządu (listopad 2021)
- Całoroczne zaduszki
- Protest
- Czwarta fala już jest gorsza niż poprzednie
- Protest, który sam się eskaluje
- Wokół reakcji na raport o pandemii
- Odwieczny temat
- Tajemnice doznań
- Słowa na zdrowie. Perspektywa
- Można pomarzyć
- Zdrowy egoizm
- Kick off Meeting dla stażystów
- Karty stażowe
- „Za czym kolejka ta stoi?” Relacja z konferencji eksperckiej poświęconej dostępności świadczeń zdrowotnych
- Światowy Dzień Zdrowia Psychicznego
- Izbowe akcje, szkolenia, spotkania...
- Laureaci konkursów literackiego i fotograficznego
- Sprawy lekarzy dentystów - WYBORY DELEGATÓW
- Statuetka św. Apolonii dla prof. Agnieszki Mielczarek
- Stomatolog jak lekarz POZ – profilaktyka i wczesne wykrywanie nowotworów głowy i szyi
- Okiem WUM - Czego można się (nie) spodziewać?
- Interwencje rzecznika praw lekarza (listopad 2021)
- #W ETERZE (listopad 2021)
- #Sprawdzam - Poradziliśmy sobie z pandemią
- Dla idei
- Ataki na personel medyczny - aktualności prawnomedyczne
- Po godzinach - Kosmetyka na koniec
- Uroczystość odnowienia dyplomów WUM roczników 1970 i 1971
- grudzień
- Numer 12/2021
- Po ludzku
- Felieton prezesa ORL w Warszawie (grudzień 2021)
- 100 działań na 100-lecie aktywnego samorządu (grudzień 2021)
- 100-lecie lekarskiej integracji
- Słowa na zdrowie. Zawód
- Premiera filmu („Jestem lekarzem, jestem człowiekiem”)
- Rola systemu („Jestem lekarzem, jestem człowiekiem”)
- Zagrać lekarza („Jestem lekarzem, jestem człowiekiem”)
- Ty masz jeszcze rodzinę? („Jestem lekarzem, jestem człowiekiem”)
- Nasze dwie twarze
- Gen sprzeciwu – jak by to zabrzmiało, gdyby nie było eufemizmem?
- Gdy ilość nie przechodzi w jakość
- Misja: granica
- Kryzys na granicy
- Pomóc, tylko jak?
- Nietrafione zmiany
- No-fault ochroni i lekarza, i pacjenta. Nie obwiniać przed procesem
- Izbowe podsumowanie 2021 roku
- Między leczeniem a daremną nadzieją - analiza przypadku
- Interwencje rzecznika praw lekarza (grudzień 2021)
- Dzień Lekarza Seniora
- Wydarzenia izbowe
- Międzynarodowa konferencja online „Challenges of digital healthcare in Europe”
- #Sprawdzam. Umiłowanie wolności czy swawoli?
- Zabiegi wizerunkowe - Z życia wzięte
- #W_ETERZE (grudzień 2021)
- styczeń
- 2022
- styczeń
- Numer 2/2022
- Odporność na co?
- Felieton prezesa ORL w Warszawie (luty 2022)
- Same fakty o obowiązku szczepień przeciwko COVID-19
- W KONTRZE - Obowiązek szczepień
- Czy w ciąży można się szczepić?
- Co z tymi szczepionkami? Co z tą pandemią? Co z tą Polską?
- Przymus szczepień medyków jednak potrzebny?
- Zastrzyk wybawienia
- Bać się jest rzeczą ludzką
- Patent, czyli przepis na placek
- SŁOWA NA ZDROWIE - Szczepienie
- Kto ma problem ze wskaźnikiem?
- „Jenzyk” dyplomacji
- Małymi krokami
- Postanowienia Noworoczne
- Muzyka z sercem
- IZBA DLA LEKARZY (grudzień 2021-styczeń 2022)
- #W_ETERZE (luty 2021)
- Odpowiednia dawka wiedzy
- #Sprawdzam - Szczepienia dzieci i młodzieży
- NA PRZESTRZENI LAT - Idea pozostała ta sama
- W PIGUŁCE (luty 2022)
- Praca potrzebna Samorządowi
- Interwencje rzecznika praw lekarza (luty 2022)
- Informacja o wyniku badania - Analiza przypadku
- Epidemia - Aktualności prawnomedyczne
- PO GODZINACH - Największa Nagroda
- luty
- Numer 3/2022
- W rolach różnych
- Felieton prezesa ORL w Warszawie (marzec 2022)
- Matka, żona, lekarka – role do pogodzenia?
- Teatr jednego aktora
- Zdrowe relacje
- Na drodze porozumienia
- W pigułce (marzec 2022)
- W KONTRZE System ordynatorski czy konsultancki?
- Słowa na zdrowie: ordynator
- Inżynier potrzebny od zaraz!
- Koniec epidemii?
- Sztuka dialogu
- Wyzwania nie tylko dla psychiatrii
- A więc wojna?
- Wspólna odpowiedzialność za pacjenta onkologicznego
- Konferencje, kursy i inne wydarzenia w izbie
- Zawodowe role
- #Sprawdzam. Testowanie: bez game changera
- #W_ETERZE (marzec 2022)
- Ochrona zdrowia w dobrym stylu
- Nikt już nie wie wszystkiego
- Dyżur a opieka nad małym dzieckiem
- Epidemia i Instytut Ekspertyz Medycznych. Aktualności prawnomedyczne
- Interwencje rzecznika praw lekarza (marzec 2022)
- marzec
- Numer 4/2022
- Moje miejsce na ziemi
- Felieton prezesa ORL w Warszawie (kwiecień 2022)
- Wojna nie została za granicą
- W pigułce (kwiecień 2022)
- Ratunek w wielkich halach
- Pod ostrzałem
- Walka o dzieci
- W cieniu wojny
- Sankcje i amunicja
- Barbarzyńcy z Rosji
- Ekstremalne pomaganie
- Słowa na zdrowie: Uchodźca
- Pożegnanie na czas bliżej nieokreślony
- Kryzys humanitarny vs. system w kryzysie. Więcej pytań niż odpowiedzi
- W kontrze: PWZ dla lekarzy z Ukrainy
- Nie pozwólmy tworzyć podwójnych standardów
- IZBA DLA LEKARZY - izbowe wydarzenia w marcu
- #W_ETERZE (OIL w mediach w marcu 2022 r.)
- Wojna (dez)informacyjna
- #Sprawdzam: Więcej pieniędzy na ochronę zdrowia?
- Interwencje rzecznika praw lekarza (w marcu 2022 r.)
- AKTUALNOŚCI PRAWNOMEDYCZNE: Regulacje dla osób przybyłych z Ukrainy i dotyczące pandemii
- kwiecień
- Numer 5/2022
- Z energią!
- Felieton prezesa ORL w Warszawie (maj 2022)
- Zjazd Sprawozdawczo-Wyborczy i nowa ORL
- Samorząd na niepogodę
- Przyszłość stomatologii
- Moda na „Mazowieckie”
- VI Mazowieckie Spotkania Stomatologiczne
- W pigułce (maj 2022)
- Wypełnianie ubytków
- Więcej praktycznej nauki zawodu
- Ortopedzi z Otwocka walczą nie tylko o pensje
- Alkohol – problem społeczny
- Zmęczenie pomaganiem
- #Sprawdzam - Opieka medyczna nad uchodźcami w liczbach
- Granice
- Na przestrzeni lat - Lekarz na poligonie
- Słowa na zdrowie. Ząb
- maj
- Numer 6/2022
- Dramat
- Felieton prezesa ORL w Warszawie (czerwiec 2022)
- Psychiatria dzieci i młodzieży: światy (nie)równoległe
- Wtłoczeni w chory system
- Dzieci – nasza przyszłość
- Gdy spod objawów wyłania się człowiek
- Słowa na zdrowie. Psychika
- Pandemia osłabiła rozwój psychospołeczny przyszłych lekarzy
- Bez skrupułów
- Kiedy zaczęła się ta wojna?
- W pigułce (czerwiec 2022)
- Jeśli nie będziecie na Mazowieckich Spotkaniach Stomatologicznych...
- W przerażająco rozświetlonym mieście
- Łukasz Jankowski prezesem Naczelnej Rady Lekarskiej
- 30-lecie Domu Lekarza Seniora
- Wycieczka seniorów
- Położnictwo w Międzylesiu pierwszą kliniką Wydziału Medycznego UKSW
- #Sprawdzam - 6,25 proc. Czyli w zasadzie ile?
- Zabiegi wizerunkowe - No problem? No, problem...
- Interwencje rzecznika praw lekarza (czerwiec 2022)
- Analiza przypadku - Należyta staranność
- czerwiec
- lipiec
- Numer 7-8/2022
- Tropiki na topie
- Ad interim (?)
- Niezbędnik globtrotera
- Wakacje z medycyną podróży
- Jet lag – podróże w poprzek czasu
- Słowa na zdrowie. Bagaż
- Małpia ospa – medialna gorączka
- Rejestr ciąż. Wiele hałasu o... coś?
- W kontrze - „REJESTR CIĄŻ”
- W pigułce (lipiec/sierpień 2022)
- Programy przesiewowe
- Moment zmęczenia
- Za nami VI Mazowieckie Spotkania Stomatologiczne
- IZBA DLA LEKARZY - konferencje, warsztaty, uroczystości i in. (lipiec/sierpień 2022)
- #W ETERZE (lipiec/sierpień 2022)
- Okiem NFZ - Nakłady na świadczenia opieki zdrowotnej na Mazowszu w 2021 r.
- #Sprawdzam - Nadmiarowe zgony
- Aktualności prawnomedyczne (lipiec/sierpień 2022)
- Analiza przypadku - Nieuleczalne a zaskarżone
- Interwencje rzecznika praw lekarza (lipiec/sierpień 2022)
- Na przestrzeni lat - Wiedzieć, czym są tropiki
- „Zofiówka” zapomniana
- Zabiegi wizerunkowe - Zdrowe ciało, zdrowy rozsądek
- Ojcowie lekarze - Wspólna wioska
- Wspomnienia (lipiec/sierpień 2022)
- wrzesień
- Numer 9/2022
- Speak up! Odcinek 1.: Mobbing
- Fundamenty
- Mobbing – zdiagnozowany, ale nieuleczony
- SŁOWA NA ZDROWIE - Mobbing
- Przez mobbing tracimy wszyscy
- Mobbing jako pojęcie prawa pracy
- Alfabet mobbingu
- Chodźcie, nauczymy się chirurgii
- Pełzający killer
- Opieka koordynowana
- BEZ ZNIECZULENIA - Rachunek zysków i strat
- #Sprawdzam - Co z profilaktyką nowotoworów dziedzicznych?
- Lista umiejętności do poprawki
- Inwestycyjny poradnik inflacyjny
- Sposób na podwyżkę
- Bezradni
- Trzeba uwierzyć na słowo
- System no-fault a troska o dobro prawne
- Kwestia kultury
- IZBA DLA LEKARZY (9/2022)
- Analiza przypadku
- Aktualności prawnomedyczne
- NA PRZESTRZENI LAT Pomyślałem – muszę coś zrobić
- Po godzinach. Tak właśnie było
- październik
- Numer 10/2022
- Speak up! Odcinek 2.: Samorząd
- Jest reforma, radźcie sobie
- Słowa na zdrowie: Rezydent
- W kontrze: Likwidacja stażu podyplomowego. Garść faktów
- Tykająca bomba kadrowa
- Nie zadawaj pytań
- Sprawy lekarzy dentystów: Tak tu się pracuje
- O samoukach i nieukach
- Pinokio u lekarza
- Bez znieczulenia: Psychodeliki
- Wojna i medycyna
- Bezpieczeństwo pacjenta zaczyna się od kultury
- Dogadać się – to nic nie kosztuje
- Aktualności prawnomedyczne (10/2022)
- Analiza przypadku (10/2022)
- Interwencje RPL: Brakuje szczepionek
- #Sprawdzam: W ciągu siedmiu lat podwojono nakłady na zdrowie?
- Międzypokoleniowe problemy współczesnej stomatologii
- Skierowania na staż
- R jak Runmageddon i ringo
- II Lekarski Obóz Kitesurfingowy
- W_ETERZE (10/2022)
- Historia Polski w szpitalu na Jazdowie
- Na ratunek królowej sportu
- CO LEKARZ MOŻE ZROBIĆ, GDY JEST OFIARĄ MOBBINGU?
- Puls 11/2022
- Speak up! Odcinek 3.: Składka
- "Ćwiczenia z utraty"
- XLIV Nadzwyczajny Okręgowy Zjazd Lekarzy
- Jakby mało mi było tragedii po stracie dziecka
- Jak radzić sobie po śmierci pacjenta?
- Odchodzący na zdjęciach
- "Śmierć" - felieton Jerzego Bralczyka
- Jak zadawać trudne pytania
- Wolna amerykanka
- Medyczne czwartki
- Fundusze funduszu
- Od ściany do ściany
- Bez podwyżki inflacyjnej
- Potrzeba matką wynalazku, czyli jak opiaty zdefiniowały współczesne szkolenie chirurgów*
- Niepełnosprawność to puste słowo
- Nagrody z morałem
- Umyślne naruszenie reguł sztuki wyklucza stosowanie systemu no-fault
- Aktualności prawnomedyczne (listopad 2022)
- Analiza przypadku (listopad 2022)
- Kto pierwszy rzuci kamień
- #Sprawdzam: W obronie jakości czy korporacyjnego interesu?
- W_eterze (listopad 2022)
- Izba dla lekarzy (listopad 2022)
- Powiedz, jak umarłeś
- Husarz od serca
- listopad
- grudzień
- Numer 12/2022
- Słowa, słowa, słowa
- To jeszcze nie koniec
- Quo vadis, onkologio?
- Z Warszawy najbliżej będzie do Siedlec
- Akronim polityczny
- Czy mogę zaśpiewać wam piosenkę?
- W kontrze: Feminatywy
- W kontrze: "Dlaczego chirużka podnosi ciśnienie?" / "Lekarka"
- Embrion i dobrostan kobiety
- Sprawdzam: REZYDENTURY
- Przyjdź, ja cię uzdrowię
- Jest dobrze, jest dobrze
- Żyjemy
- System no-fault a śmierć pacjenta
- Analiza przypadku (grudzień 2022)
- Aktualności prawnomedyczne (grudzień 2022)
- Szpitale nie chcą dodatków za walkę z epidemią?
- Słowa na zdrowie: Życzenie
- „Empatia a umieranie i śmierć”
- „Inflacja prawa” – jak ją zatrzymać?
- Świąteczny nastrój... Start!
- Izba dla lekarzy: kultura, sport, turystyka...
- Na przestrzeni lat: O Tworkach nieznanych cz. I
- styczeń
- 2023
- styczeń
- Numer 2/2023
- Jakoś(ć) i bez-pieczeństwo
- Kochają Was!
- Słowa na zdrowie: Czułość
- W zielone gramy
- Piorun sycylijski, czyli o zdradzie słów kilka
- Blisko
- Alchemia uczuć
- Nasz lekarski dobrostan
- Złudzenie wzrostu
- Problemy interny na Mazowszu
- W KONTRZE: Rezydentury w małych miastach - garść faktów
- W KONTRZE Rezydenci chcą się uczyć
- W KONTRZE Mały może więcej
- Implant i implantologia dla każdego
- Odejdźmy od kultu cargo
- Laboratorium chopinowskie
- Społeczna odpowiedzialność uczelni medycznej
- Odpowiedzialność zawodowa
- Nie kupuję nosorożców
- „Doktor Zdrówko”
- Być w sieci..., ale nie dać się złowić
- Analiza przypadku (luty 2023)
- Aktualności prawnomedyczne (luty 2023)
- Sprawdzam: Upraszczanie dostępu do szczepień przeciw grypie
- O Tworkach nieznanych cz. II
- luty
- Numer 3/2023
- Między zaufaniem a podejrzliwością – projekt ustawy o bezpieczeństwie leczenia
- Nie ma no-fault, nie ma ustawy
- „Mam nadzieję, że żaden dramat się tam nie wydarzył”
- W kontrze: Odpowiedzialność cywilna za błędy medyczne
- W kontrze: Wybieram życie
- W kontrze: Potrzeba klarownych zasad
- Sprawdzam: Zespół ds. Funkcjonowania Izb Lekarskich
- Medycyna i ekonomia. Duński system kompensacji “no blame” z tytułu szkód związanych z leczeniem i ze skutkami ubocznymi leków
- Pomyśl o sobie...
- Roczek się jej odlepił. Tej. Specjalizacji
- Słowa na zdrowie: Jakość
- Zmieniamy się dla Ciebie
- Sprawiedliwy dostęp czy sprawiedliwa reglamentacja?
- Ubóstwo i nierówności w kontekście zawodu lekarza
- Z okupacji na front
- Wielka wojna z rakiem
- Vademecum przedsiębiorcy ze stetoskopem
- Pseudomedycyna: Tuczenie marketingiem
- O czym śnią lekarze
- Rewizja refundacji
- Obrona konieczna przed agresywnym pacjentem
- Aktualności prawnomedyczne (marzec 2023)
- Analiza przypadku (marzec 2023)
- Semestr na piątkę
- marzec
- Numer 4/2023
- Zazdrość
- Jakość i korporacyjność
- Nowy początek Ośrodka Doskonalenia Lekarzy i Lekarzy Dentystów
- Przypływy i odpływy
- Komunikacja to fundament bezpieczeństwa pacjenta
- Kwestia sumienia w pracy medyka
- Słowa na zdrowie: Doskonałość
- Polityka jako politykowanie
- W KONTRZE: Punkty edukacyjne
- W KONTRZE: Za mało wiemy
- W KONTRZE: Subtelne metody nacisku
- SPRAWY LEKARZY DENTYSTÓW: Kto będzie wyższą instancją?
- Vademecum przedsiębiorcy ze stetoskopem (kwiecień 2023)
- Święty Graal i humanizacja medycyny
- Asklepios nie był rzemieślnikiem
- Za mało czasu, żeby się poznać
- Sprawdzam: Lekarze drenują system?
- Koniec z niechcianymi reklamami?
- Kontrole do kontroli
- Analiza przypadku (kwiecień 2023)
- Aktualności prawnomedyczne (kwiecień 2023)
- Tutaj jestem u siebie
- Dwóch z Judenratu
- Bez tatuażu
- kwiecień
- maj
- Sztuczna inteligencja w służbie zdrowiu – szansa na lepsze czy pułapka?
- Suwerenność
- Może być i dobrze, i tanio
- Lekarstwo gorsze od trucizny?
- Można inaczej
- Perfekcjonizm
- Kuglarze od boreliozy
- Odłączeni
- Sprawdzam: Klęska ustawy o jakości to zwycięstwo korporacyjnego interesu?
- Vademecum przedsiębiorcy ze stetoskopem (maj 2023)
- Uszkodzenie implantu to uszczerbek na zdrowiu
- Analiza przypadku (maj 2023)
- Aktualności prawnomedyczne (maj 2023)
- O refundacji w Senacie
- Walka o oddech
- Numer 6/2023
- Uczelnie niemedyczne i prawo Kopernika
- Niekończąca się opowieść (o jakości)
- W KONTRZE: Czy minister zdrowia powinien być lekarzem?
- W KONTRZE: Nie zaszkodzi...
- W KONTRZE: Kapitan minister
- Memy, zdrowie i polityka
- Cóż tam, panie, w polityce? Czyli ochrona zdrowia w kontekście zbliżających się wyborów parlamentarnych
- Państwo na kursie kolizyjnym z lekarzami
- SŁOWA NA ZDROWIE: Polityka
- Ustawa o jakości. Powrót z zaświatów?
- Wkrótce Mazowieckie Spotkania Stomatologiczne
- Mediacje pomagają wszystkim
- Zdalne partactwo
- Co ze strategią na rzecz zdrowia dzieci?
- „Bistro” prawo
- Wyprzedzić Jeźdźców
- W obcęgach stresu
- Anatomia kryzysu w social mediach
- czerwiec
- Vademecum przedsiębiorcy ze stetoskopem (czerwiec 2023)
- Tik-tak, tik-tak... Lekarzu POZ, przypominamy, że kurczy Ci się czas
- Więcej empatii i więcej odwagi
- Konferencja „Ból i cierpienie”
- #ODWOLUJE #NIEBLOKUJE Przyłączamy się do akcji
- Sztuka współpracy
- OIL w Warszawie organizuje ogólnopolski kongres poświęcony sprawom lekarek
- Lekarz kontra Znany Lekarz
- Analiza przypadku (czerwiec 2023)
- Aktualności prawnomedyczne (czerwiec 2023)
- NA PRZESTRZENI LAT Szpital zawierzony św. Antoniemu
- Numer 7-8/2023
- Neurotoksyczna samotność (o jakości. życia niezależnej od opieki zdrowotnej)
- SŁOWA NA ZDROWIE Korporacja
- Pani płaci, pan płaci
- IZBA BLIŻEJ LEKARZY
- Po stronie lekarza
- Bajka
- „Mazowieckie” po raz siódmy
- Kobiece oblicze medycyny
- Współpraca z CMKP
- AI, VR i cyfryzacja wprowadzają model edukacji w czasie rzeczywistym
- E-konsylium w praktyce
- „Nawigator pacjenta” – nie tylko dla pacjenta
- Nowa Kachowka, nowy etap wojny
- 6,8 proc.
- Jutro, później, nigdy
- Szkiełko, oko i... spryt
- Cóż tam, panie, w polityce?
- Rodzinnie z OIL w Warszawie w Parku Julinek
- Campeones FC Stylus
- Vademecum lekarza przedsiębiorcy
- Przerywanie ciąży w Polsce: pułapka na pacjentki i lekarzy
- Klauzula sumienia a Kodeks Etyki Lekarskiej
- Aktualności prawnomedyczne (lipiec-sierpień 2023)
- Analiza przypadku (lipiec-sierpień 2023)
- Sprawdzam: Szczepienia przeciw HPV
- Nie wszyscy wiedzą, że praca kosztuje
- Kultura synkretyczna
- NA PRZESTRZENI LAT Kroniki pitawalowe
- Dzika prywatyzacja
- Mistrzostwa w półmaratonie
- sierpień
- Numer 9/2023
- Wyjazd integracyjny młodych lekarzy Kick off Meeting 2023. Startujemy po raz czwarty!
- O etyce i jej braku
- Ping-pong i snorKELing
- KEL – wskazówki, a nie paragrafy
- SŁOWA NA ZDROWIE Kodeks
- Cyfryzacja systemu ochrony zdrowia musi być etyczna
- Recepty, ból głowy i gorzka pigułka Adama Niedzielskiego
- Ujawnienie danych o recepcie jest przestępstwem
- VIII Konferencja Naukowo-Szkoleniowa Stomatologii Dziecięcej
- Płytka sedacja bez zmian
- Jak zostać lekarzem na Ukrainie
- Dajcie Oldze spokój!
- Superego nie jest super
- Piękni, mądrzy i zdrowi. Work-life balance w zawodzie lekarza
- O zalewaniu robaka
- Quantum computing w medycynie: 47 lat obliczeń w kilka sekund
- Nie matura, lecz chęć szczera
- Profilaktyka HIV
- Lekarze potrzebują swojego rzecznika
- Aktualności prawnomedyczne (wrzesień 2023)
- Vademecum lekarza przedsiębiorcy (wrzesień 2023)
- Zakończyliśmy pierwszy rok akademicki
- Za każdy kamień Twój
- wrzesień
- Numer 10/2023
- Kolos na glinianych nogach
- O wyborach platonicznie
- Prześwietlenie ustawy o jakości
- Pro auctore
- Vademecum lekarza przedsiębiorcy (październik 2023)
- Tego wymaga od nas świat
- Staż lekarski. Jesienne podsumowanie roku 2023
- SŁOWA NA ZDROWIE Ustawa
- Usprawiedliwiona ustawa
- Receptomat
- Zawód w związku z nowymi zawodami
- Rzecznik praw pacjenta na prawach przysługujących prokuratorowi
- Zapraszamy po hot-doga
- O nauczycielach
- Po owocach ich poznacie
- Kobiety w medycynie mówią jednym głosem
- Walka przy urnie, czyli ochrona zdrowia w wyborach 2023 r.
- Sprawdzam: Raport NIK: pandemiczny powrót do przeszłości
- Lekarz „oskarżony” o niełyżeczkowanie ucha zewnętrznego
- Analiza przypadku
- Aktualności prawnomedyczne (październik 2023)
- Wojna i polityka
- Kongres Kultury i Historii Lekarskiej w Opolu
- Rozpoczęła się jesienna runda piłkarskiej Ligi Mistrzów OIL w Warszawie
- październik
- Numer 11/2023
- Wspólny mianownik
- Skuteczność i zaufanie
- Kick off Meeting 2023. Stażyści – lekarze przyszłości
- Nie odwołujesz? Blokujesz!
- Matki lekarki działają razem!
- Uczmy się na błędach!
- Bezpieczne wykonywanie zawodu
- W walce z HIV
- Gdańskie rozmowy o etyce
- Dla kogo szkolenia?
- Globalna lekcja malarii
- Medyczny melanż
- Lekarz, politolog – dwa bratanki?
- Siedem pytań po wyborach
- Jak hartuje się stal
- Interfejs mózg-komputer. Realna nadzieja dla pacjentów, czy futurystyczna mrzonka?
- Gdy emocje opadły
- W trosce o sprawiedliwe opodatkowanie zawodów zaufania publicznego
- Vademecum lekarza przedsiębiorcy
- Analiza przypadku
- Aktualności prawnomedyczne
- Wspomnienie o prof. Henryku Wiśniewskim
- Serce dla Ojczyzny
- Dynamiczny... jak senior!
- Inauguracja roku akademickiego Lekarskiego Uniwersytetu Trzeciego Wieku „Nestor”
- Lekarska Liga Mistrzów
- Lekarka pisarka
- „Paleta barw”
- listopad
- Konferencja
- 14 pozwów o wypłatę należnych dodatków covidowych przeciwko Szpitalowi Grochowskiemu. RPL OIL w Warszawie wspiera prawnie lekarzy
- Numer 12/2023 - 1/2024
- Aktualności prawnomedyczne
- Cicha noc
- Przyszłość i wspólnota
- Wsparcie potrzebne nie tylko od święta i opiekunom, i podopiecznym
- Święta introwertyka
- Szantaż moralny nie zastąpi polityki senioralnej
- Spokojnych świąt, Doktorze!
- Bilans
- To był rok
- Pokolenia
- „Lekarz domowy”
- Trudna sztuka konwersacji
- Czy elektromobilność jest kluczem do poprawy jakości powietrza w miastach i zdrowia społeczeństwa?
- Rok 2023 w technologiach dla zdrowia. AI rozdaje karty
- Święta lekarskich dzieci
- Gorzkie święta
- Telemedycyna a projekt zmian Kodeksu Etyki Lekarskiej
- Umowa koalicyjna
- Podatkowe badania lekarzy
- Analiza przypadku. Jaka jest różnica między powikłaniem a zdarzeniem medycznym
- styczeń
- 2024
- styczeń
- Numer 2/2024
- Aktualności prawnomedyczne
- Siedem
- Z nowym rokiem nowym krokiem
- Rozwój
- Uczymy się nieustannie
- Punkt dla Ciebie!
- Rollercoaster doskonalenia zawodowego
- Lekarzu, naucz się sam
- Nieoczekiwany urok psychiatrii
- Dlaczego praca lekarza wymaga orientowania się w trendach technicznych
- Od-nowa w nowym roku
- Wyścig z czasem
- Lekarze obcokrajowcy na polskim rynku stomatologicznym
- 2024. Kolejny rok wojny
- Ujawnienie danych o stanie zdrowia
- Wystaw receptę pro auctore i pro familiae
- Kampania społeczna #WspólneŚwięta – podsumowanie
- „Jakość w ochronie zdrowia – idea a ustawa”
- Lekarskie Mikołajki 2023
- Zasady przeprowadzania czynności sprawdzających* na tle procedur kontroli Narodowego Funduszu Zdrowia
- Bezprawne wykorzystywanie wizerunku w reklamach
- Analiza przypadku. Powikłania w postaci zakażenia pacjenta spowodowane niedopełnieniem obowiązków
- Vademecum lekarza przedsiębiorcy. Podatki – jaka formę wybrać
- Poczet lekarzy siedleckich
- Gala Lekarskiej Ligi Mistrzów OIL
- FotoMedica 2023
- luty
- Numer 3/2024
- Aktualności prawnomedyczne
- Proszę przygotować szczoteczki
- Neuroseksizm
- Nareszcie stomatologia!
- Moda na „Mazowieckie”
- Naszą metodą operują w Bazylei
- Próchnica
- Przychodzi dentysta do fizjoterapeuty...
- Między obietnicą a realizacją
- Przyszłość ortodoncji
- Ból zęba i portfela, czyli dlaczego Polacy unikają dentysty
- Chodzenie na złamanej nodze
- Depresja – rodzaj myślenia
- Suplementy poza apteką: miłość, przyjaźń, rodzina
- Sprawdzam
- Lekarz celebryta na manowcach
- Więcej nie znaczy lepiej
- Porozumienie
- Kara finansowa nakładana według uznania
- Zmiana formy opodatkowania
- Informacje przed zabiegiem
- Zasady stwierdzania zgonów. Problem braku precyzyjnych przepisów nadal nierozwiązany
- Nagroda dla ODZ
- Poczet lekarzy siedleckich
- Sztuka i medycyna
- Z Doktorem Zdrówko tam i z powrotem
- marzec
- Numer 4/2024
- Aktualności prawnomedyczne
- Konsolidacja, która podzieliła
- Watashiato – impact factor zbudowany na drobiazgach
- Sympatyczny początek człowieka
- Walczymy o jakość życia naszych pacjentów
- To naprawdę już?
- Pediatra
- Praca na wielu płaszczyznach
- Dzieci przedmiotem niebezpiecznych eksperymentów społecznych
- Idealni rodzice lekarze
- Kryteria kształcenia
- Doktor w kieracie
- Prawa prokreacyjne w cieniu polityki
- O dzieciach porozmawiajmy raz jeszcze
- Działanie interdyscyplinarne
- Więzi, które leczą. O roli relacji rodzic – dziecko w zdrowiu
- Niebezpieczeństwa związane z wykorzystaniem AI w pracy lekarza
- Medicus ex machina
- Pani Krysiu, widzę, że czuje się pani lepiej...
- Lekarski Dzień Kobiet w rytmie latino
- Światowa Organizacja Zdrowia alarmuje
- HCC w Katowicach. Ministerstwo Zdrowia odkrywa karty
- Konsolidacja, która podzieliła
- Terapia uporczywa w świetle polskiego prawa
- Interwencja rzecznika praw lekarza
- Analiza przypadku. Wynik zabiegu a patologia niezależna
- Z Polski do fiordów Norwegii
- kwiecień
- Numer 5/2024
- Aktualności prawnomedyczne
- Panta rhei
- Jeden samorząd. Kreatywny. Silny. Skuteczny
- Artur Drobniak nowym prezesem ORL w Warszawie
- W zdrowym stylu
- Otyłość wymaga leczenia
- Otyłość
- Bezradność wobec otyłości dzieci
- Kilogramy emocji
- Jak nas tuczy otoczenie
- Przepis na katastrofę
- Śniadanie u Hypothalamusa
- Otyłość stygmatyzuje i pozbawia praw
- Koło metaboliczno-dentystyczne
- Problemy interny na Mazowszu 2024
- Kongres „Rzecznicy Zdrowia 2024”
- Forum dialogu
- Co robią lub myślą, że robią psychiatrzy?
- Polska w trudnych regionalnych równaniach
- Czym różni się wróbelek?
- Jaki dokument przy stwierdzaniu zgonu
- Analiza przypadku. Następstwo prawidłowego działania?
- Gala Twórczości Lekarskiej „Wzajemne inspiracje”
- Liga Mistrzów OIL w Warszawie
- Książka na receptę
- maj
- Numer 6/2024
- Aktualności prawnomedyczne
- Potencjalne nowe zawody w podstawowej opiece zdrowotnej
- Jedyny w swoim rodzaju
- Choroby rzadkie
- O chorobach rzadkich mówi się coraz częściej...
- Nietypowy, niepospolity, niezwykły, nieprzeciętny
- Choroby rzadkie i pacjenci – ofiary braku wiedzy oraz okrutnego optymizmu
- Cichy sojusznik w walce z rzadkimi chorobami
- Problemy psychiczne w chorobach rzadkich
- Skazani na refundację
- Chorzy na żebrach
- Diagnostyczna odyseja pacjentów
- OBWIESZCZENIE NR 20/OKW-IX/24 OKRĘGOWEJ KOMISJI WYBORCZEJ OKRĘGOWEJ IZBY LEKARSKIEJ W WARSZAWIE Z 16 MAJA 2024 R.
- Nadzwyczajny XVI Krajowy Zjazd Lekarzy
- Międzynarodowa Konferencja „Zachód – Wschód” po raz 17.
- Kto się utrzyma?
- „Czy jest na pokładzie lekarz?”
- Mały krok w technice, duży krok dla ochrony zdrowia
- Co właściwie robią psychiatrzy, czyli kiedy wysłać pacjenta do „takiego” lekarza
- Wszystkiego najlepszego, Parlamencie!
- Bezpodstawne żądanie ubezpieczenia OC i NNW
- Analiza przypadku
- Lekarski Uniwersytet Trzeciego Wieku „Nestor”
- Plener w Żyrardowie
- Lekarska Liga Mistrzów na półmetku
- czerwiec
- Numer 7-8/2024
- Kleszcz wędrowny – temat migrujący
- Sportowe wakacje
- Węgierski przewrót?
- Znowelizowany KEL – sukces całego środowiska lekarskiego
- Nowy Kodeks Etyki Lekarskiej
- Co właściwie robią psychiatrzy – podsumowanie rozważań
- Etyka
- Vademecum lekarza przedsiębiorcy. Niebezpieczne, inne niż zakaźne 1
- Istotne zmiany w Kodeksie Etyki Lekarskiej
- Analiza przypadku
- Aktualności prawnomedyczne
- Nowy regulamin wyborów
- Absolutorium i budżet
- Bon patriotyczny
- XXX Lekarski Rajd Rodzinny Barania Góra 2024
- Za nami VIII Mazowieckie Spotkania Stomatologiczne
- Pierwsza pomoc w gabinecie pedodontycznym
- „Nestor”w Broku
- Radiologia stomatologiczna
- Lekarski Uniwersytet Trzeciego Wieku „Nestor”
- Wycieczka seniorów do Sulejówka
- Macierzyństwo w gabinecie stomatologicznym
- Bajki muzyką pisane
- Na tropie afrykańskiego kleszcza
- Na ISS przeprowadzony będzie polski eksperyment z glonami
- Zasady czystości
- Cyberbezpieczeństwo w ochronie zdrowia
- Niewygodny bohater
- Okrągły Stół Zdrowia
- Wakacyjna wyprawka stomatologiczna
- #KULTURA
- Druga strona medalu
- Uchwały
- Rodzinnie z OIL w Warszawie
- sierpień
- Numer 9/2024
- O krwi i nie tylko
- A może czas na „krewkartę” lub rejestr grupy krwi?
- TEMAT Z OKŁADKI: Płynie w nas krew...
- SŁOWA NA ZDROWIE: Krew
- Alzheimer: nadzieje na lek w cieniu rozproszonej katastrofy humanitarnej
- SYSTEM: Idą zmiany w sieci
- FELIETON WICEPREZESA: Bezpieczne wykonywanie zawodu
- IZBA BLIŻEJ LEKARZY: e-Izba
- OPINIE Sprawdzam: Ile (z)jedzą lekarze?
- IZBA BLIŻEJ LEKARZY: Współpraca z Fundacją „Nie widać po mnie”
- O TYM SIĘ MÓWI: Krztusiec kontratakuje
- SPRAWY LEKARZY DENTYSTÓW: Dokąd zmierza stomatologia?
- SPRAWY LEKARZY DENTYSTÓW: Cuda implantologii i protetyki?
- Granice (nie)sprawności
- O TYM SIĘ MÓWI: Polowanie na fentanyl
- BEZDOMNOŚĆ W SYSTEMIE: Ambulans z serca
- NOWE TECHNOLOGIE: Inteligencja otoczenia w gabinecie lekarskim - AI obserwuje, słucha i bada
- IZBA BLIŻEJ LEKARZY: Naruszanie praw pracowniczych
- PRAWO: Analiza przypadku
- PRAWO: Aktualności prawnomedyczne
- IZBA BLIŻEJ LEKARZY: Lekarski Uniwersytet Trzeciego Wieku „Nestor”
- „Nestor” w Nieborowie i Arkadii
- RELACJE: XXIII Ogólnopolski Plener Malujących Lekarzy
- RELACJE: X Mistrzostwa Mazowsza Lekarzy w Półmaratonie
- Sekcja Ringo Komisji ds. Sportu ORL w Warszawie
- Samoobrona dla lekarzy
- REFLEKSJE O EUROPIE: Kostka Rubika układa Unię Europejską
- PO DYŻURZE #KULTURA: Babie lato, 1875
- PO DYŻURZE #KULTURA: „Panna Julie” w Teatrze Polskim
- PO DYŻURZE #KULTURA: „Hasior. Trwałość przeżycia”
- PO DYŻURZE #NAUKA: Czujnik metanu poszuka życia na Marsie i chorób w oddechu
- PO DYŻURZE #SPORT: Biodro Suprona
- Uchwały
- wrzesień
- Numer 10/2024
- Aktualności prawnomedyczne
- Z sercem o sercu
- Choroby serca – zagrożenie XX czy również XXI w.?
- NOWOCZESNA KARDIOLOGIA: Weźmy sobie zdrowie do serca
- SŁOWA NA ZDROWIE: Serce
- NOWOCZESNA KARDIOLOGIA: Potrzebny jest czas
- SYSTEM: Będzie KSO 2.0
- FELIETON WICEPREZESA: Jak izba, to (nie) tylko w Warszawie
- IZBA BLIŻEJ LEKARZY: List intencyjny
- SPRAWY LEKARZY DENTYSTÓW: Co w jamie ustnej, to w sercu?
- SPRAWY LEKARZY DENTYSTÓW: Gdy unit nie jest już opcją
- RATOWNICTWO MEDYCZNE: Kwadrans. I ani sekundy dłużej?
- ŚMIERĆ W MEDYCYNIE: Dobra opieka nad umierającym pacjentem jest naszą powinnością
- LEKARZ NA WOJNIE: Pomoc humanitarna na celowniku
- O TYM SIĘ MÓWI: Nowy początek
- IZBA BLIŻEJ LEKARZY: Wręczenie skierowań na staż podyplomowy
- BEZPIECZEŃSTWO PACJENTA: Fundusz Kompensacyjny Zdarzeń Medycznych
- BEZPIECZEŃSTWO DANYCH: Jak chronić dane medyczne przed hakerami? Porady dla lekarzy
- IZBA BLIŻEJ LEKARZY: Brak nadzoru nad lekarzami niespecjalistami
- OPINIE SPRAWDZAM: Chmury nad ustawą podwyżkową?
- MEDYCY I ICH ZDROWIE: (Nie) przychodzi lekarz do lekarza
- #PO DYŻURZE: PASJE: Everest a życie lekarza
- REFLEKSJE O EUROPIE: Szpitale zagrożeniem dla węgierskiego premiera
- IZBA BLIŻEJ LEKARZY: Rozstrzygnięcie XV Ogólnopolskiego Konkursu Poetycko-Prozatorskiego „Puls Słowa”
- IZBA BLIŻEJ LEKARZY: Igrzyska w Cetniewie
- IZBA BLIŻEJ LEKARZY: Jubileuszowe XXV Mistrzostwa Lekarzy w Brydżu Sportowym
- #PO DYŻURZE: KULTURA: „Peer Gynt” w Narodowym
- #PO DYŻURZE: KULTURA: Pałac Krasińskich zaprasza. A jest co obejrzeć
- #PO DYŻURZE: HISTORIA. Doktor od bakterii
- Uchwały
- październik
- Numer 11/2024
- Aktualności prawnomedyczne
- Wirus, który jest w nas
- Pomidorowa w kapsułce
- Żeby wszyscy byli bezpieczni
- Dzień świstaka
- COVID-19 – największa pandemia naszych czasów. Czy na pewno ostatnia?
- SŁOWA NA ZDROWIE: Wirus
- COVID-19 już spowszedniał
- To tylko pozory
- FELIETON WICEPREZESA: Odporni
- SPRAWY LEKARZY DENTYSTÓW: Odsetek specjalistów w stomatologii spada
- SPRAWY LEKARZY DENTYSTÓW: W trosce o zdrowie jamy ustnej dzieci
- SPRAWY LEKARZY DENTYSTÓW: Źródła wiedzy
- Finanse: jest coraz gorzej
- IZBA BLIŻEJ LEKARZY: Primum non nocere
- STANDARDY OKULISTYKI: Szukajmy autorytetów
- Palący problem zdrowotny
- IZBA BLIŻEJ LEKARZY: Kongres Matek Lekarek
- Medycyna pola walki – co nowego wniosła wojna w Ukrainie?
- IZBA BLIŻEJ LEKARZY: Kick off Meeting stażystów
- Pikniki „Kochane zdrowie”
- IZBA BLIŻEJ LEKARZY: V Lekarski Rajd Rowerowy
- IZBA BLIŻEJ LEKARZY: Brydż jako forma terapii
- Tego nie nauczysz się z YouTube'a
- IZBA BLIŻEJ LEKARZY: Ringo dla zdrowia
- Finisaż wystawy
- Artystyczne pasje nagrodzone
- IZBA BLIŻEJ LEKARZY: Co nam daje izba?
- Sprawdzam
- IZBA BLIŻEJ LEKARZY: Staż kierunkowy w ogólnej poradni dermatologicznej
- REFLEKSJE O EUROPIE: W oczekiwaniu na ważne rozporządzenie
- IZBA BLIŻEJ LEKARZY: „Nestor” w Stegnie
- SETNE URODZINY: Co za jubileusz!
- listopad
- styczeń
